биофапмация. БИОФАРМАЦИЯ УЧЕБНИК (1). Учебник для студентов фармацевтических вузов и факультетов Под редакцией академика
 Скачать 0.71 Mb. Скачать 0.71 Mb.
|
|
Глава 3. Биологическая доступность лекарств См кг/мл А 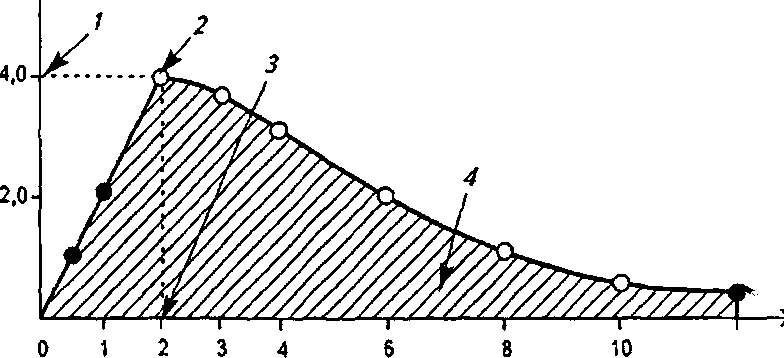 12 t, ч Рис. 3.1. Основные параметры фармакокинетики, которые используются при изучении биодоступности лекарственных препаратов: 1 — максимальная концентрация (С); 2 — пик; 3 — время (t) достижения максимальной концентрации; 4 — площадь под кривой «концентрация — время» вещества, содержащегося в различных лекарственных формах (А и Б). Горизонтальной линией отмечена минимальная эффективная концентрация (МЭК), при которой данное вещество оказывает терапевтическое действие (4 мкгУмл). При этом видно, что в лекарственной форме Б лекарствен- 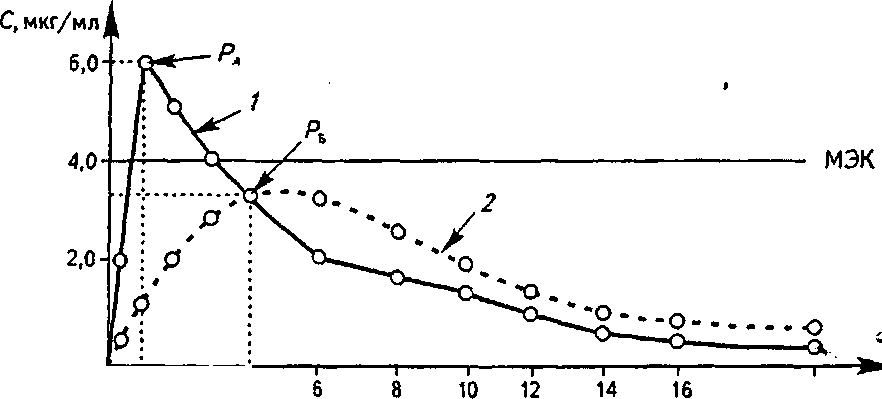 20 Г, ч I 1 Г 0 12 3 4 Рис. 3.2. Динамика концентрации (С) лекарственного вещества после применения его в двух лекарственных формах: 1 — лекарственная форма А; 2 — лекарственная форма Б; Р — пик концентрации лекарственного вещества; МЭК — минимальная эффективная концентрация 3.1. Основные показатели биологической доступности лекарств 53 . 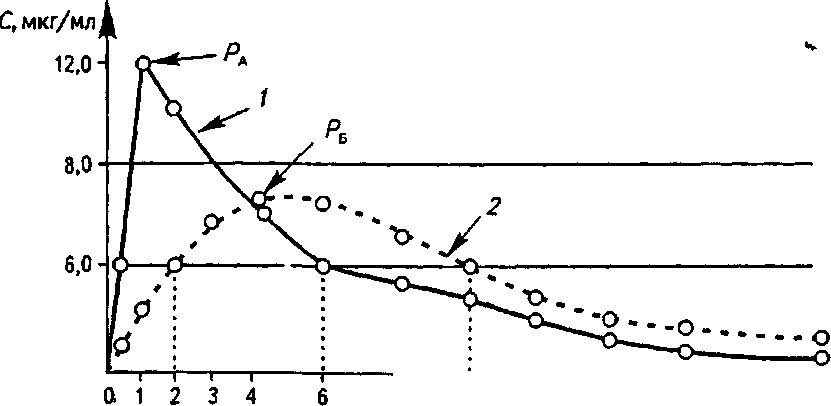 мтк мэк 20 Г, ч 1 1 1 1 г 8 10 12 14 16 Рис. 3.3. Определение минимальной токсической концентрации (МТК) и минимальной эффективной концентрации (МЭК) лекарственного вещества по динамике его концентрации в крови при применении в двух лекарственных формах (А и Б): 1 — лекарственная форма А; 2 — лекарственная форма Б; Р — пик концентрации лекарственного вещества; AUCA = 34,4 (мкг/мл)*ч, AUCB - 34,2 (мкг/мл)-ч ное вещество хотя и полностью всасывается, но терапевтического действия не оказывает, так как не достигает МЭК. На рис. 3.3 представлена кинетика лекарственного вещества, имеющего МЭК б мкг/мл и минимальную токсическую концентрацию (МТК) 8 мкг/мл, при применении в двух лекарственных формах А и Б. При использовании лекарственной формы А концентрация вещества превышает MTJC, и, следовательно, оно оказывает токсическое действие; При применении лекарственной формы Б лекарственное вещество содержится в крови в терапевтической концентрации, но не достигает токсической концентрации и не оказывает повреждающего действия на организм. Вторым важным параметром является время достижения максимальной концентрации вещества в биологической жидкости Р, поскольку отражает скорость всасывания вещества и скорость наступления терапевтического эффекта. Из рис. 3.3 следует, что Р при использовании лекарственной формы А достигается через 1 ч, а в лекарственной форме Б — через 4 ч. Предположим, что в данном случае лекарственное вещество является снотворным средством. Оно достигает минимальной терапевтической концентрации 54 Глава 3. Биологическаядоступностьлекарств и оказывает снотворный эффект в первом случае через 30 мин, а во втором случае — только через 2 ч. Вместе с тем действие снотворного вещества в первом случае (при ис пользовании лекарственной формы А) продолжается 5,5 ч, во втором случае (при использовании лекарственной фор мы Б) длится 8 ч. v 9 с Таким образом, с учетом особенностей фармакокинети-ки одного и того же снотворного средства в разных лекарственных формах различаются показания к их применению. Лекарственную форму А целесообразно применять в случае нарушения засыпания, тогда как лекарственную форму Б — в случае нарушения продолжительности сна. Третьим, наиболее важным параметром биодоступности является площадь под кривой «концентрация — время» (AUC), которая отражает количество лекарственного вещества, поступившего в кровь после однократного введения препарата. На рис. 3.3 представлены кривые, характеризующие показатели биодоступности двух различных лекарственных с форм одного и того же вещества. Данные кривые имеют разную форму, разные пики и неодинаковое время достижения МЭК. В то же время площади под этими кривыми одинаковы [AUC для лекарственной формы А равна 34,4 (мкг/мл)-ч, для Б — 34,2 (мкг/мл)-ч], следовательно, обе лекарственные формы обеспечивают поступление в кровь одинакового количества лекарственного вещества. Однако они отличаются по степени абсорбции и скорости достижения МЭК лекарственного вещества, что оказывает большое влияние как на количественные, так и на качественные параметры их терапевтического действия, а это значит, что их нельзя отнести к биоэквивалентным лекарственным препаратам. Эту качественную характеристику следует учитывать при с назначении и использовании лекарств аналогичного состава и действия, но произведенных различными фармацевтическими фирмами. На рис. 3.4 представлены кривые, отражающие кинетику одного и того же вещества при использовании его в трех различных лекарственных формах — А, Б и В. Площадь под кривой, характеризующей лекарственную форму А, больше, чем под кривой Б и значительно больше, чем под кривой В. Из этого следует, что лекарственная фор- 3.2. Факторы, влияющие на биологическую доступность лекарств 55 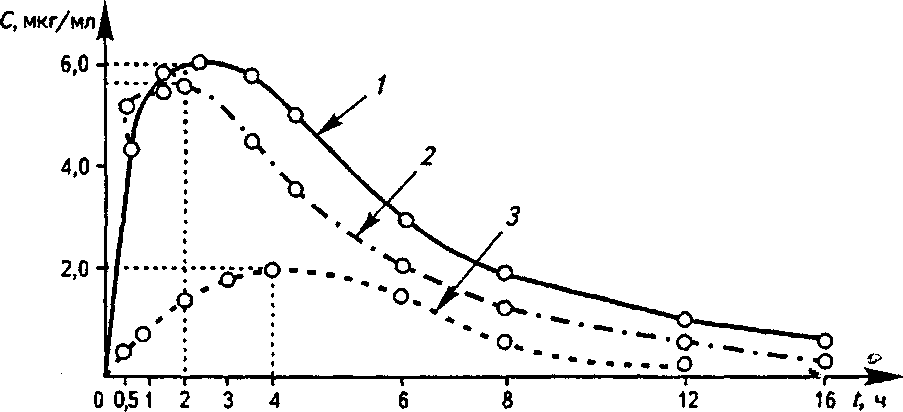 Рис. 3.4. Относительная биодоступность лекарственного вещества при применении его в трех лекарственных формах: 1 — лекарственная форма А; 2 — лекарственная форма Б; 3 — лекарственная форма В; AUCA = 39,9 (мкг/мл^ч, AUCb = 32,2 (мкг/мл)-ч, AUCB = 14,0 (мкг/мл)-ч ма А обеспечивает всасывание в кровь лекарственного вещества гораздо лучше, чем лекарственные формы Б и В. Таким образом, для сравнения различных генерических препаратов, лекарственных форм, решения вопроса о замене препарата на аналог необходимо учитывать параметры биодоступности. Различия в степени абсорбции и скорооди Достижения максимальной концентрации лекарственного вещества могут оказать существенное влияние не только на количественные параметры терапевтического действия препарата, но и на его качественную характеристику. 3.2. ФАКТОРЫ, ВЛИЯЮЩИЕ НА БИОЛОГИЧЕСКУЮ ДОСТУПНОСТЬ ЛЕКАРСТВ Лекарственный препарат сразу попадает в системный кровоток только при внутрисосудистом введении. Пди всех других способах введения этому предшествует ц;елый ряд разнообразных процессов. Прежде всего лекарственное вещество должно высвободиться из лекарственной формы — таблетки, капсулы, суппозитория и т. д. Таблетки сначала разрушаются, только после этого лекарственное вещество 56 Глава 3. Биологическая доступностьлекарств переходит в раствор. У капсул сначала растворяется оболочка, затем высвобождается лекарственное вещество, которое только после этого переходит в раствор. При введении в виде суспензии лекарственное вещество растворяется под воздействием жидкостей организма (слюна, желудочный сок, желчь и т. д.). Основа суппозиториев тает в прямой кишке, и тогда лекарство становится способным к растворению и всасыванию. Скорость всасывания может уменьшаться, а продолжительность действия увеличиваться, если препарат вводится в виде нерастворимых комплексов, которые потом распадаются в области введения, образуя форму, растворимую в воде. Как пример можно привести бензилпени-циллина натриевую соль, протамин-цинк-инсулин. Когда лекарство перешло в растворимую, пригодную к поглощению из места введения форму, ему еще предстоит преодолеть ряд мембран, перед тем как проникнуть в капиллярное русло и попасть в системный кровоток. В зависимости от места поглощения проникновение в капиллярное русло не всегда эквивалентно попаданию в системный кровоток. Препарат, введенный лерорально или ректально, поглощается капиллярами желудочно-кишечного тракта (ЖКТ), после чего через мезентериальные вены попадает в портальную вену и печень. Если препарат быстро метаболизирует-ся в печени, то определенная его часть превращается в метаболиты еще до того, как он окажется в системном кровотоке. Это положение еще более справедливо для препаратор, которые метаболизируются в просвете кишечника, егочстен-ке или мезентериальных венах. Данное явление носит название пресистемного метаболизма или эффекта первого прохождения (ЭПП). По оценкам физиологов, наибольшее расстояние, на которое клетки в тканях отстоят от капилляров, составляет около 0,125 мм. Так как клетки организма человека имеют средний диаметр 0,01 мм, молекула лекарственного препарата после попадания в системный кровоток должна преодолеть биологический барьер, состоящий приблизительно из 10—12 клеток, прежде чем вступить в специфическое взаимодействие с рецептором. Для того чтобы попасть в мозг, глаз, грудное молоко и ряд других органов и тканей, л$каф- 3.2. Факторы, влияющиенабиологическуюдоступностьлекарств 57 ству необходимо преодолеть также специальные биологические барьеры, такие как гематоэнцефалический, гемато-офтальмический, плацентарный и др. Таким образом, когда лекарство вводится в организм вне-, сосудистым путем, целый ряд химико-фармацевтических и медико-биологических факторов способны оказать существенное влияние на его био доступность. При этом физирлори-ческие факторы являются важными как сами по себе, так и во взаимодействии с фармацевтическими факторами. Рассмотрим наиболее существенные медико-биологические факторы, способные влиять на биодоступность лекарств, а следовательно, на их терапевтическую эффективность и токсичность. 3.2.1. ВЛИЯНИЕ ПУТИ ВВЕДЕНИЯ НА БИОДОСТУПНОСТЬ ПЕРОРАЛЬНЫЙ СПОСОБ ВВЕДЕНИЯ ЛЕКАРСТВ Большинство лекарственных веществ назначают перорально, то есть через рот. Этот путь введения лекарств наиболее простой и удобный. В то же время при данном пути введения количество факторов, которые могут оказать влияние на био доступность лекарств, наибольшее. Влияние ферментов желудочно-кишечного тракта. Лекарственные препараты воздействуют на организм неодинаково, в зависимости от того, когда они принимаются: до еды, во время или после еды, что объясняется изменением рН среды ЖКТ, наличием в нем различных ферментов и активных веществ, выделяемых с желчью для обеспечения процесса пищеварения. В период приема пищи и после него кислая среда желудка достигает рН = 2,9...3,0, а тонкого кишечника»— 8,0...8,4, что оказывает значительное влияние на ионизацию, стабильность лекарств, скорость их прохождения по пищеварительному тракту и всасывание в кровь. Так, кислота ацетилсалициловая при рН секретирующего желудка от 1 до 3 находится практически полностью в неионизирован-ной форме и вследствие этого (за счет хорошей растворимости в липидах) практически полностью всасывается. Прием аспирина вместе с пищей увеличивает количество препара- 58 Глава 3. Биологическаядоступностьлекарств та, превращающегося в форму соли, скорость его всасывания в желудке снижается до значений, примерно совпадающих со скоростью всасывания аспирина в тонком кишечнике, а биодоступность в целом снижается. Многие лекарственные вещества, принятые после еды, могут утратить или значительно снизить активность, взаимодействуя с пищеварительными соками. Под воздействием кислой среды и ферментов желудка инактивируются эритромицин, бензилпенициллин, панкреатин, питуитрин, инсулин и целый ряд других препаратов. Гексаметилентетрамин полностью распадается на аммиак и формальдегид. Препараты сердечных гликозидов (ланДыша, строфанта, морского лука) полностью разрушаются, а у наиболее стойких из них — препаратов наперстянки — существенно снижается активность под действием ферментов ЖКТ. Однако при наличии протеолитических ферментов быстрее всасываются тетрациклины и изониазид. Желудочный сок стимулирует всасывание и ацетилирование (переход в неактивную форму) сульфаниламидных препаратов. Серьезным препятствием для всасывания многих лекарственных веществ является муцин, выделяющийся после приема пищи и выстилающий тонкой, высоковязкой пленкой слизистую рта, желудка и кишечника. Стрептомицина сульфат, атропина сульфат, препараты красавки, скополами-на гидробромид, платифиллина гидротартрат, спазмолитин, апрофен, метацин образуют с муцином плохо всасывающиеся комплексы. Желчь повышает растворимость некоторых жирорастворимых веществ (витаминов) и в то же время способна образовывать труднорастворимые и невсасывающиеся комплексы с неомицина сульфатом, полимиксина В сульфатом. Желчные кислоты могут связываться с натрия парааминосали-цилатом, углем активированным, белой глиной и так далее, а их дефицит приводит к нарушению всасывания других лекарств (дифенина, рифампицина, бутадиона и др.). Итак, большинство принятых пероралъно лекарствен-• ных веществ подвергаются значительному воздействию ферментов и различных высокоактивных веществ ЖКТ, выделяемых во время и после приема пищи, что может существенно повлиять на их биодоступность. 3.2. Факторы, влияющиенабиологическуюдоступностьлекарств 59 Влияние состава и температуры пищи. На эффективность действия лекарственных веществ большое влияние оказывают состав и температура пищи. Обычная смешанная пища содержит вещества растительного, животного и минерального происхождения: белки, жиры, углеводы, аминокислоты, жирные кислоты, глицерин, дубильные вещества (в чае, хурме), кофеин (в чае, кофе), се-ротонин (в крапиве, арахисе, бананах, ананасах), тирамин (в сыре, бананах, фасоли, сельди, кофе, пиве, вине, печени цыплят), оксалаты (в ревене, сельдерее, щавеле, шпинате), стери-ны, фитостерины, ионы тяжелых металлов и другие химически и фармакологически активные вещества. Кроме того, в пищу вводятся различные пищевые добавки: консерванты (сорбиновая, уксусная, лимонная кислоты), антиоксидан-ты, эмульгаторы, красители, подслащивающие вещества, которые могут активно взаимодействовать с лекарственными веществами и влиять на их биологическую доступность — в одних случаях повышать растворимость и всасывание лекарств, в других, образуя нерастворимые или труднорастворимые комплексы (например, с белками, дубильными веществами, дипептидами) с составными частями пищи, уменьшать их всасывание. В зависимости от состава пища по-разному воздействует на перистальтику и секреторную функцию пищеварительного тракта, от чего зависят степень и скорость всасывания лекарств. Белковая пища (яйца, сыр, молоко, горох, фасоль) снижает фармакологический эффект дигитоксина, хинидина, ци-метидина, кофеина, теофиллина, тетрациклина и пенициллина, антикоагулянтов, сердечных гликозидов и сульфаниламидов. Жиры (особенно содержащие высшие жирные кислоты) уменьшают выделение желудочного сока, замедляют перистальтику желудка, что приводит к задержке пищеварительных процессов и транспортировки пищевой массы. Под влиянием пищи, богатой жирами, значительно увеличивается всасывание многих лекарственных веществ, особенно жирорастворимых, например противоглистных, антикоагулянтов, сульфаниламидов, гризеофульвина, анаприлина, дифенина, жирорастворимых витаминов A, D, Е, К, карбамазепина, пре- V 60 Глава 3. Биологическая доступность лекарств паратов лития, седуксена, метронидазола и т. д. Дефицит в пище жиров замедляет метаболизм этилморфина гидрохлорида. Предварительный прием жирной пищи уменьшает активность салола и бесалола. Наличие в пище большого количества углеводов (сахар, конфеты, варенье) замедляет моторику желудка, задерживает всасывание в кишечнике изониазида, кальция хлорида. Влияние углеводов пищи может быть и опосредованным — через промежуточный обмен. Пища замедляет всасывание феноксиметилпеницилли-на, натриевой соли оксациллина, ампициллина, рифампици-на, линкомицина гидрохлорида, кислоты ацетилсалициловой, глибенкламида, изониазида и т. д. Лекарственные вещества, содержащие серу, при взаимодействии с ионами тяжелых металлов, постоянно находящимися в пище, образуют нерастворимые соединения, обладающие низкой биологической доступностью. Всасывание лекарственных веществ из пищеварительного канала задерживают и низкомолекулярные продукты гидролиза пищевых веществ: глюкоза, аминокислоты, жирные кислоты, глицерин, а также стерины, содержащиеся в пище. Богатая витаминами и минеральными веществами пища оказывает выраженное влияние на метаболизм лекарств. Пища, содержащая кислоту аскорбиновую, стимулирует функцию оксидаз, ускоряя метаболизм лекарственных веществ, а иногда снижает их токсичность; пища, содержащая кислоту фолиевую, ускоряет метаболизм пиридоксина гидрохлорида, снижает эффективность леводопы. У больных, употребляющих в пищу продукты, богатые витамином К (шпинат, белокочанная капуста), заметно изменяется про-тромбиновое время, а также метаболизм антикоагулянтов, барбитуратов, нозепама, фенацетина. В некоторых случаях пища повышает биодоступность лекарств, например верош-пирона, дикумарина, бета-адреноблокаторов и др. Определенное влияние оказывает и температура пищи. Очень холодная (ниже 7 °С), а также чрезмерно горячая (выше 70 °С) пища и напитки вызывают расстройство органов пищеварения. От холодной пищи усиливается выделительная функция и повышается кислотность содержимого желудка с последующим снижением и ослаблением пере- 3.2. Факторы, влияющиенабиологическуюдоступностьлекарств 61 варивающей способности желудочного сока. Употребление чрезмерно горячей пищи приводит к атрофии слизистой желудка, что сопровождается резким снижением секреции ферментов ЖКТ. Эти изменения секреции ЖКТ в свою очередь влияют на биодоступность лекарств. Влияние характера жидкости, используемой для запивания лекарств. Определенную роль в биодоступности лекарственных веществ играет характер жидкости, которой запивают лекарство. Часто, чтобы замаскировать неприятный вкус и запах лекарственных веществ, используют различные фруктово-ягодные или овощные соки, тонизирующие напитки, сиропы, молоко. Большинство фруктово-ягодных и овощных соков кислые и могут разрушать кислотонеус'-тойчивые соединения, например ампициллина натриевую соль, циклосерин, эритромицин (основание), бензилпеницил-лина калиевую соль. Соки могут замедлить всасывание ибу-профена, фуросемида, усилить фармакологический эффект адебита, барбитуратов, диакарба, невиграмона, нитрофуранов, салицилатов. Фруктовые соки и напитки содержат дубильные вещества, которые осаждают дигитоксин, кофеин-бензо-ат натрия. В состав тонизирующих напитков «Байкал», «Пепси-кола» входят ионы железа, которые в ЖКТ образуют нерастворимые комплексы с линкомицина гидрохлоридом, олеандоми-цина фосфатом, тетрациклина гидрохлоридом, натрия тиосуль^ фатом, унитиолом, замедляя всасывание последних. Широко используемые для этих целей чай и кофе содержат, помимо кофеина и теофиллина, танин и различные дубильные вещества и могут потенцировать фармакологический эффект парацетамола, кислоты ацетилсалициловой, образовывать труднорастворимые соединения с аминазином, атропина сульфатом, галоперидолом, кодеином, морфина гидрохлоридом и папаверина гидрохлоридом. Поэтому не рекомендуется запивать ими принимаемые лекарства, за исключением снотворных барбитуратов, которые запивают 1/2 стакана теплого, некрепкого и несладкого чая. При подслащивании лекарств сиропами или молочным сахаром резко замедляется всасывание изониазида, ибуп-рофена, кальция хлорида, тетрациклина гидрохлорида, фуросемида. 62 Глава 3. Биологическая доступность лекарств Некоторые лекарства, обладающие раздражающим действием на слизистую ЖКТ, запивают молоком. С молоком и молочными продуктами смешивают лекарства для приема их грудными детьми. Молоко может изменять лекарственную субстанцию и уменьшать биодоступность, например, бензилпенициллина, цефалексина. Стакан цельного молока снижает на 50—60 % концентрацию в крови тетрациклина гидрохлорида, окситетрациклина и метацикли-на гидрохлорида, оказывая несколько меньшее влияние на всасывание доксициклина гидрохлорида. Не рекомендуется запивать молоком препараты, имеющие кислотоустойчивое покрытие (энтеросолюбильное), например бисакодил, панкреатин, панкурмен, из-за опасности преждевременного растворения предохранительной оболочки. По той же причине нецелесообразно запивать указанные препараты щелочными минеральными водами (Боржоми, Лужанская, Свалява, Смирновская). Наоборот, щелочными мине^эалв-ными водами следует запивать панкреатин, ПАСК, салици-латы, цитрамон, фтазин, новоцефалгин и сульфаниламидные препараты. Последние ацетилируются в организме, а ацетильные соединения в нейтральной и кислой среде не растворяются и выпадают в осадок в виде камней. В щелочной же среде ацетилированные сульфаниламиды находятся в растворенном состоянии и легко выводятся из организма. Прием детьми лекарств в смеси с молоком может привести к нарушению точности их дозирования. Запивают молоком те лекарственные средства, которые раздражают поверхность слизистой ЖКТ, не изменяют свою активность при рН молока (6,4), не связываются с белками и кальцием молока (бутадион, индометацин, преднизолон, резерпин, три-хопол, соли калия, нитрофураны, вибрамицин, этоксид, кислота мефенаминовая, препараты йода и т. д.). Некоторые больные, принимая лекарство, не запивают его вовсе, что не рекомендуется делать, поскольку капсулы, таблетки, драже, прилипая к отдельным частям внутренней поверхности пищевода и ЖКТ, разрушаются, не достигая места всасывания. Кроме того, они вызывают раздражение в месте прилипания, а отсутствие достаточного количества жидкости задерживает их всасывание. и- 3.2. Факторы, влияющие на биологическую доступность лекарств 63 Влияние пищевых продуктов (диеты), В подавляющем большинстве случаев при назначении лекарств необходимо подбирать и соответствующую диету, чтобы компоненты пищи не изменяли биодоступности препаратов и не вызывали нежелательных побочных явлений. Нерациональное питание в период болезни влияет на весь ход лечения, может способствовать заболеванию отдельных органов и вызвать рецидивы. Например, избыток натрия хлорида в пище способствует повышению артериального давления, животных жиров — развитию атеросклероза, заболеваний органов пищеварения. Нерациональная диета может привести к инактивации препаратов, образованию трудноусвояемых комплексов, как, например, в случае сочетания ионов кальция (творог, кефир, молоко) с тетрациклинами. В то же время, употребляя в пищу овощи и фрукты, мож но регулировать функцию кишечника, пополнять дефицит макро- и микроэлементов, фитонцидов, эфирных масел и ароматических веществ, влияющих на имунный статус, регулировать секрецию пищеварительных желез, лактацию и т. д. & Дефицит в организме калия можно восполнить приемом кураги, изюма, свеклы, яблок, тыквы, сухофруктов. Повысить эффективность противоанемических лекарственных средств можно употреблением продуктов с высоким содержанием железа (земляника, абрикосы, яблоки, свекла, гранаты) в сочетании с кислотой аскорбиновой. При лечении воспалительных заболеваний почек и мо-чевыводящих путей рекомендуется употребление арбузов. Использование малокалорийных овощей (капусты, мор кови, реды, огурцов, помидоров, баклажанов, кабачков и так далее) уменьшает калорийность рациона, препятствует вса сыванию холестерола, усиливает его выведение из организ ма, способствует опорожнению кишечника. ч Правильный подбор лечебного питания при назначе-t нии лекарств позволяет существенно повысить их биодоступность, а следовательно, уменьшить их дозировку, избежать нежелательных побочных явлений при сохранении должной эффективности. с 70 Глава 3. Биологическая доступность лекарств индивидуального биоритмологического статуса и его коррекции с помощью всех методов, имеющихся в распоряжении современной медицины. При рассогласовании биоритмов организма с датчиками времени развивается десинхроноз, который является признаком физиологического дискомфорта. Он всегда возникает при перемещениях с запада на восток или с востока на запад, в условиях жизни при необычных режимах труда и отдыха (сменная работа), исключении геофизических и социальных датчиков времени (полярные день и ночь, космические полеты, глубоководные погружения), воздействии стрессорных факторов (холод, тепло, ионизирующие излучения, биологически активные вещества, психическое и мышечное напряжение, вирусы, бактерии, состав пищи). Поэтому ритмы здорового и больного человека значительно различаются. В течение суток наблюдается неодинаковая чувствительность организма к оптимальным и токсическим дозам лекарств. В эксперименте установлена 10-кратная разница летальности крыс от элениума и других препаратов этой группы в 3 ч ночи по сравнению с 8 ч утра. Транквилизаторы проявляют максимальную токсичность в активную фазу суток, совпадающую с высокой двигательной активностью. Их наименьшая токсичность отмечена во время нормального сна. Острая токсичность адреналина гидрохлорида, эфедрина гидрохлорида, мезатона и других адреномиметиков увеличивается днем и значительно уменьшается ночью. А острая токсичность атропина сульфата, платифиллина гид-ротартрата, метацина и других холинолитиков намного выше ночью, в неактивную фазу суток. Большая чувствительность к снотворным и наркозным средствам наблюдается в вечерние часы, а к анестетикам в стоматологии — в 14—15 ч дня (в это время и рекомендуется удалять зубы). Значительным колебаниям в течение суток подвергается интенсивность всасывания, транспорта и распада различных лекарственных веществ. Например, время полураспада преднизолона при введении его больным в утренние часы примерно в 3 раза больше, чем при введении во второй половине дня. Изменение активности и токсичности препарата может быть связано с периодичностью ферментных систем печени и почечной функции. 3.2. Факторы, влияющие на биологическую доступность лекарств 69 печени, участвующих в метаболизме многих лекарственных веществ, которые в свою очередь связаны с внешними регуляторами ритмов. В основе биологической ритмики организма лежит ритмика обмена веществ. У человека обменные (преимущественно катаболические) процессы, обеспечивающие биохимическую основу активности, ночью достигают минимума, тогда как биохимические процессы, обеспечивающие накопление субстратных и энергетических ресурсов, достигают максимума. Главным фактором, определяющим биологическую ритмику, являются условия существования организма. Сезонные и особенно суточные ритмы выступают как бы в роли дирижеров всех колебательных процессов организма, и поэтому внимание ученых более всего сосредоточено на изучении этих ритмов. Г Учет физиологических ритмов является обязательным условием для обоснования оптимального времени приема лекарств. Опыт фармакотерапии обусловил необходимость употребления лекарственных веществ в определенный период времени суток, месяца, сезона и так далее, например, прием снотворных или седативных веществ в вечерние или ночные часы, тонизирующих и возбуждающих средств — в утренние или дневные часы, противоаллергических препаратов для профилактики сезонных (весенних или летних) аллергических заболеваний. Бурное развитие медицины и биологии во второй половине XX века позволило установить, объяснить и предсказать влияние факторов времени или, вернее, той фазы биоритма организма, во время которой использовалось лекарство, на его эффективность, выраженность побочных действий и выявить механизм этого влияния. Вопросы действия лекарственных веществ на организуй в зависимости от времени суток, сезонов года изучает хро-нофармакологияукоторая устанавливает принципы и правила рационального приема лекарств, изыскивает схемы их применения для лечения десинхронозов. Хронофармаколо-гия тесно связана с хронотерапией и хронобиологией. Задачи хронотерапии в общем виде можно сформулировать как организацию лечебного процесса, основанного на учете 68 Глава3. Биологическаядоступностьлекарств У детей нежная, легко раздражимая слизистая прямой кишки, возникающие рефлексы ведут к быстрому опорожнению кишечника и уменьшению биодоступности вводимых ректально препаратов. При ингаляционном пути введения слизистая дыхатель- с ных путей также легко подвергается раздражению и реагирует на него обильным отделением секрета, что существенно затрудняет всасывание лекарств. В то же время при нанесении лекарства на кожу детей следует иметь в виду, что через нее значительно легче, чем у взрослых, происходит всасывание любых веществ. С древних времен замечены различия в действии лекарств, обусловленные полом. Время пребывания лекарства в орга низме женщин значительно больше, чем у мужчин, соответ ственно и уровень концентрации лекарственных веществ в крови женщин выше. Считается, что это связано с относи тельно большим содержанием «инертной» жировой ткани у женщин, которая играет роль депо. ч 3.2.5. ВЛИЯНИЕ БИОРИТМОВ Одним из самых мощных факторов, влияющих на человека и эффективность лекарственной терапии, является действие биоритмов. Каждая клетка нашего организма чувствует время — чередование дня и ночи. Для человека характерно повышение в дневные часы и снижение в ночные физиологических функций (частоты сердечных сокра-, щений, минутного объема крови, артериального давления, температуры тела, потребления кислорода, содержания сахара в крови, физической и умственной работоспособности). » с Биологические ритмы охватывают широкий диапазон периодов: вековые, годовые, сезонные, месячные, недельные, суточные. Все они строго координированы. Циркадный, или околосуточный, ритм у человека проявляется прежде всего в смене периодов сна и бодрствования. Существует и биологическая ритмика организма с гораздо меньшей частотой, чем суточная, которая отражается на реактивности организма и оказывает влияние на действие лекарств. Такова, например, гормональная ритмика (женский менструальный цикл). Установлены суточные ритмы ферментных систем 3.2. Факторы, влияющие на биологическую доступность лекарств 67 • Метеорологические факторы (абсолютная влажность воздуха, атмосферное давление, направление и сила eempg,, среднесуточная температура и другие) влияют на эластичность кровеносных сосудов, вязкость и время свертывания крови. Понижение атмосферного давления на 1,3—1,6 кПа (10— 12 мм рт. ст.) может привести к сосудистым нарушениям, дождливая погода вызывает депрессию. Особенно неблагоприятное воздействие на здоровье человека оказывают грозы, ураганы. В кубическом сантиметре воздуха обычно содержится от 200 до 1000 положительных и отрицательных ионов. Они влияют на интенсивность работы сердца, дыхание, давление крови и на обмен веществ. Большая концентрация положительных ионов вызывает у людей депрессию, удушье, головокружение, понижение общего тонуса, усталость и обмороки. А повышенная концентрация отрицательных ^ионев действует на организм благотворно: способствует улучшению психического состояния и настроения. Очевидно, это связано с тем, что они препятствуют образованию серотонина (ней-ропередатчика, связанного с ощущением боли). При грозе увеличивается количество отрицательных ионов в атмосфере. Состояние центральной нервной системы, общего тону-t ca организма регулируют интенсивность кровообращения в различных органах и тканях и в определенной мере интенсивность биотрансформации лекарственных веществ в метаболиты. Это находит отражение в изменении абсолютной и общей биодоступности лекарств. 3.2.4. ВЛИЯНИЕ ВОЗРАСТА И ПОЛА ЧЕЛОВЕКА^ Возраст человека также влияет на биодоступность лекарств. Для молодых больных характерны более высокие показатели всасывания, выведения, наименьшее время достижения максимальной концентрации лекарств; для старых — более высокое значение периодов полувыведения лекарств. При назначении лекарств детям необходимо помнить, t что у детей до полутора лет биодоступностъ лекарств, принятых внутрь, лишь немногим отличается от таковой у взрослых. Однако их всасывание (и активное, и пассивное) происходит очень медленно. В результате в плазме крови создаются небольшие концентрации, часто недостаточные для достижения терапевтического эффекта. ч.. 66 Глаеа 3. Биологическаядоступностьлекарств увеличивает общее периферическое сосудистое сопротивление току крови, что вызывает подъем артериального давления. В дальнейшем в связи с расширением сосудов, усилением потоотделения и потерей жидкости организмом во второй стадии лихорадки артериальное давление падает, иногда существенно. Возникновение лихорадки сопровождается также значительными изменениями метаболизма: повышается распад мышечного белка, увеличивается глюко-неогенез, изменяется синтез белков в печени, скорость биохимических процессов в гепатоцитах, клетках других органов. При повышении температуры всасывание, метаболизм и транспорт лекарственных веществ протекают быстрее, а при понижении замедляются. Локальное охлаждение тканей организма приводит к спазму сосудов, в результате резко замедляется всасывание, о чем следует помнить при местном введении лекарственного препарата. ! Влияние температурного фактора на фармакокинетику лекарств обязательно надо учитывать в клинической практике в тех случаях, когда лекарства назначаются больным с резко нарушенной терморегуляцией. 3.2.3. ВЛИЯНИЕ МАГНИТНОГО ПОЛЯ И МЕТЕОРОЛОГИЧЕСКИХ ФАКТОРОВ Магнитное поле оказывает значительное влияние на высшие центры нервной и гуморальной регуляции, биотоки сердца и мозга, проницаемость биологических мембран. Мужчины более чувствительны к активности магнитного поля Земли, чем женщины. Наиболее чувствительны к магнитным бурям в атмосфере Земли больные с нарушениями нервной и сердечно-сосудистой систем. В дни магнитных бурь у них отмечается обострение болезни, наблюдаются гипертонические кризы, нарушения сердечного ритма, приступы стенокардии, снижается работоспособность и т. д. В свою очередь, изменения в работе сердца, интенсивности кровообращения и прежде всего проницаемости биомембран могут существенно изменять биодоступность лекарств при различных путях введения, как в сторону ее понижения, так и повышения. 3.2. Факторы, влияющиенабиологическуюдоступностьлекарств 65 биодоступность лекарственных препаратов, вводимых рек-тально. ИНГАЛЯЦИОННЫЙ ПУТЬ ВВЕДЕНИЯ ЛЕКАРСТВ При ингаляционном пути введения лекарственное вещество через слизистую оболочку бронхов быстрр всасывается в системный кровоток, не подвергаясь первичному метаболизму в печени. При данном пути введения на биодоступность препаратов могут повлиять сопутствующие заболевания бронхолегочной системы, курение (как фактор, способствующий развитию хронического бронхита с соответствующей перестройкой структуры стенки бронхов), а также состояние кровообращения в бронхопульмональ-ной системе. 3.2.2. ВЛИЯНИЕ ТЕМПЕРАТУРЫ ТЕЛА И ОКРУЖАЮЩЕЙ СРЕДЫ Температура тела и окружающей среды оказывает значительное влияние на течение физиологических и биохимических процессов в организме. В условиях повышения температуры и влажности воздуха отдача тепла из организма в окружающую среду затрудняется и может осуществляться только при напряжении механизмов физической терморегуляции (расширение периферических сосудов, усиление потоотделения). Затруднение теплоотдачи приводит к перегреванию организма. Повышение температуры тела сопровождается резким возбуждением ЦНС, дыхания и кровообращения, усилением обмена веществ. Обильное потоотделение приводит к обезвоживанию организма, сгущению крови, уменьшению объема циркулирующей жидкости, нарушению электролитного баланса. Все это, в свою очередь, влияет на процессы всасывания, распределения и метаболизма лекарств, их биодоступность. Еще большие изменения функций органов и систем развиваются при лихорадке. Изменяется возбудимость дыхательного центра, что может вызвать снижение альвеолярной вентиляции и парциального напряжения кислорода в крови. Повышается частота сердечных сокращений. Спазм сосудов кожи в начале развития лихорадочной реакции 64 Глава 3. Биологическая доступность лекарств РЕКТАЛЬНЫЙ ПУТЬ ВВЕДЕНИЯ ЛЕКАРСТВ ^ & Ректальный путь введения лекарств (через прямую кишку) обеспечивает их быстрое всасывание (через 7— 10 мин). Он используется в целях как местного, так и общего действия. При ректальном пути введения лекарственных веществ уже через 5—15 мин в крови создается минимальная терапевтическая концентрация. Это объясняется наличием в прямой кишке густой сети кровеносных и лимфатических сосудов, хорошей всасываемостью лекарственных веществ, растворимых как в воде, так и в жирах, через слизистую оболочку прямой кишки. Вещества, абсорбирующиеся в нижней части прямой кишки, через нижние геморроидальные вены попадают в системный кровоток, мин^я печеночный барьер. Тот факт, что при ректальном пути введения лекарства не подвергаются деструкции ферментной системой печени в результате «эффекта первичного прохождения», значительно повышает их биодоступность по сравнению с пероральным введением. При ректальном пути введения на биодоступность • могут оказать влияние индивидуальные особенности кровоснабжения прямой кишки, состояние ее слизистой (с возрастом при систематическом употреблении слабительных и систематическом недостатке растительной клетчатки в пище функциональное состояние слизистой кишки ухудшается). Железы слизистой оболочки толстой кишки выделяют жидкий щелочной секрет (рН иногда превышает 9). Изменения рН кишечника, так же, как изменения рН желудка, существенно влияют на степень ионизации и всасывание лекарственных веществ. На процесс кишечной абсорбции оказывают воздействие вегетативная нервная система (ос2- и р-адренергические агонисты стимулируют всасывание, а холинергические аго- нисты — секрецию), эндокринная система, биологически ак тивные пептиды. Эндокринная, вегетативная нервная и ней- ропептидная системы регулируют также двигательную ак тивность толстой кишки, что, в свою очередь, определяет длительность нахождения лекарств в кишечнике. 9 Кроме того, ряд заболеваний прямой кишки (геморрой, трещины аноректальной области, проктит) ухудшают 3.2. Факторы, влияющиенабиологическуюдоступностьлекарств 71 Существенную роль в суточных изменениях фармакоки-нетики играют интенсивность обменных реакций и сложные взаимодействия желез внутренней секреции. Важным фактором является восприимчивость биосистем к воздействию. В связи с периодичностью всасывания, превращения, выведения лекарств и чувствительности актуален вопрос синхронности времени наибольшей активности препарата и максимальной чувствительности к нему. В случае совпадения этих максимумов эффективность препарата будет значительно увеличиваться. Поскольку в период акрофазы (время максимума функции) суточного, сезонного или других ритмов установлена повышенная работоспособность или активность систем, а также наибольшая чувствительность клеток и тканей к веществам, то введение лекарственных препаратов перед началом или в начале акрофазы дает возможность достичь терапевтического эффекта меньшими дозами и снизить их отрицательное побочное действие. 3.2.6. ВЛИЯНИЕ ПАТОЛОГИЧЕСКИХ ПРОЦЕССОВ И ИНДИВИДУАЛЬНЫХ ОСОБЕННОСТЕЙ ОРГАНИЗМА Существенное значение в реакции организма на лекарство имеет его исходное состояние. Влияние патологических состояний и заболеваний желудочно-кишечного тракта и печени на процессы всасывания и метаболизма лекарственных препаратов рассмотрено выше. Многие патологические процессы приводят к нарушению барьерной функции биологических мембран, изменению проницаемости биологических барьеров. В первую очередь это патологические процессы, способствующие сво-боднорадикальному (пероксидному) окислению липидов, воспалительные процессы, приводящие к активации фосфоли-паз и гидролизу ими мембранных фосфолипидов. Важное значение имеют также процессы, сопровождающиеся изменением электролитного гомеостаза тканей, что вызывает механическое (осмотическое) растяжение мембран. Общая стрессорная реакция организма также приводит к обязй- 72 |
