УЧЕБНИК Онкология. Ш. X. Ганцев 2006. Учебник для студентов медицинских вузов. 2е изд., испр и доп. М. Ооо Медицинское информационное агентство
 Скачать 4.2 Mb. Скачать 4.2 Mb.
|
|
Глава 13. Рак желудка ФАКТОРЫ ОКРУЖАЮЩЕЙ СРЕДЫ <2L Н. pylori {+) И. pyfon М Н. руЮгЦ+) Курение ( + > Алкоголь (+) Нарушение всасываемости витаминов (+) СОСТОЯНИЕ слизистой ОБОЛОЧКИ ЖЕЛУДКА Нормальная слизистая оболочка желудка ЗЕ СПоверхностный гастрит ^^^У ЗЕ САтрофический гастрит с ЗЕ Метаплазия ЗЕ (^"^исплазия^^^ С Рак ж Метастазы ДИЕТИЧЕСКИЕ ФАКТОРЫ Поваренная соль (+) Поваренная соль (+) Нитраты (+) Бета-каротины (-) Витамин С (-) Витамин Е (-) Микроэлем (Se. Zn) (-) Поваренная соль (♦) Нитраты (+) Витамин С (-) Поваренная соль (♦) Бета-каротины (-) Рис. 13.1. Влияние факторов окружающей среды на формирование рака желудка, по Т. Wadstrom (1995). Обозначения: (+) — промоторы; (-) — ингибиторы В 1994 г. Международное агентство по исследованию рака при ВОЗ отнесло бактерию Helcobacterpylorк канцерогенам первого класса и определило ее как причину развития рака желудка у человека. CH.pylorсвязывается 2,7-12-кратное увеличение риска развития рака. По оценке D. Forman (1996), основанной на эпидемиологических данных, с обсеменением Н. pylorможет быть связано до 75 % всех случаев заболевания раком желудка в развитых странах и около 90 % в развивающихся странах. В настоящее время также доказана связь между инфицированием Н. pylorс желудочной MALT-лимфомой. По сравнению с другими инфекционными агентами (например, E.col , штаммы сальмонелл) Н. pylorне обладает выраженными болезнетворными свойствами. Занимая специфическую экологическую нишу, микроб в течение всей жизни способен Рис. 13.2. Helcobacterpylorв глубине ямок слизистой оболочки желудка Часть И. Частная онкология персистировать в желудке хозяина, не вызывая значительных разрушении структур слизистой оболочки. При длительной колонизации слизистой оболочки желудка Н. pylor , вызывая воспаление, индуцирует развитие мутаций и геномных перестроек герминтативных клеток шеек желез и дна ямок. Патогенез инициирующего влияния Н. pylorна слизистую оболочку желудка сложен (рис. 13.3). Факты отсутствия Hpylorв зонах дисплазии слизистой оболочки желудка, а также неспособность Н. pylorредуцировать нитраты и вырабатывать предшественники канцерогенных N-нитрозосоединений не позволяют делать вывод об их прямом канцерогенном действии. Цигсмсины и воспалительные медиаторы: фактор роста гранулоцитое, ИЛ -1. ИЛ-8, плазминоген и др. Helicobacterpylon Активация интра-эпителиальных лимфоцитов и полинуклеарных лейкоцитов Инактивация аскорбиновой кислоты_ Индукция воспаления и/или иммунных реакций Токсические и метаболические субстанции, шоковый протеин, вирулентный липополисахарид и др 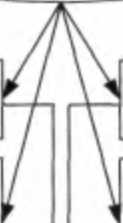 Фосфолипаза А и С, ингибиторы АТФазы 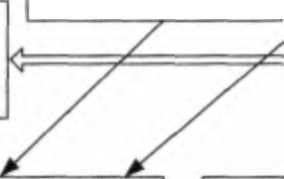 Повреждение ДНК перекисными радикалами кислорода и эндогенными промежуточными соединениями азота Усиление пролифера гиеной активности клеток Индукция апоптоза У pea за, аммоний, факторы адгезии бактерии Угнетение секреции слизь-секретирующих клеток
Повышенное количество мутантного белка р53 Активация р53 и bcl-x, депрессия bcl-2 Связывание с компонентами экстра-цел л к) л ирис и о матрикса ламинином, коллагенами, гепаран -сульфатом Нарушение программы дифференцировки камбиальных клеток Геретическая неустойчивость клеток термин[агивнои зоны слизистой оболочки Мутации Трансформированная клетка | Рис. 13.3. Патогенез инициирующего влияния Н.pylorна слизистую оболочку желудка Глава 13. Рак желудка Непрерывное повреждение защитного слизистого барьера желудка способствует доступу канцерогенных веществ к клеткам герминативных зон и индукции бактериями Н. pylorпролиферативных изменений эпителия с активацией протоонкогенов и генетической неустойчивостью стволовых клеток. Это вполне доказывает инициирующую роль данных бактерий в процессе канцерогенеза, а антибиотикотерапия, направленная на эрадикацию К pylor , может вести к устранению главного фактора риска желудочной злокачественной трансформации. Н. pylorспособствует формированию предраковых состояний и условий, являющихся промежуточными этапами канцерогенеза в желудке. Длительная персистенция этих бактерий в слизистой оболочке желудка при наличии генетической предрасположенности создает условия для реализации канцерогенного потенциала различных факторов окружающей среды, которые после индукции фазы инициации участвуют в дальнейших этапах опухолевой трансформации. ПорасчетамР. Соггеа и соавт. (1988), от момента начала развития хронического гастрита, то есть инфицирования Н. pylor , до развития атрофических и диспластических изменений в слизистой оболочке желудка в среднем проходит 30-40 лет, что говорит о том, что условия для канцерогенеза в желудке формируются еще в детстве. Учитывая то, что дисрегенераторные изменения при инфицировании Н. pylorразвиваются, по крайнем мере, в течение двух-трех десятилетий, а также медленный рост опухоли с длительным, скрытым клиническим течением, особое внимание практических врачей должно уделяться детскому контингенту, инфицированному Н. pylor. Ключом к решению проблемы рака желудка в целом является профилактика и лечение хеликобактерного гастрита и Н. pylorассоциированных заболеваний у детей и лиц молодого возраста (Hazell S. et al., 1992). 13.3. ПРЕДРАКОВЫЕ ЗАБОЛЕВАНИЯ ЖЕЛУДКА. ГРУППЫ РИСКА Общепризнано, что раку желудка закономерно предшествует ряд заболеваний, которые характеризуются как предрак. В 1978 г. комитет экспертов ВОЗ по изучению предрака желудка рекомендовал выделять предраковые состояния (факультативный предрак) и предраковые изменения — дисплазия (облигатный предрак). К предраковым состояниям относятся: ♦ хронический гастрит различной этиологии, в том числе аутоиммунный гастрит типа А, сопровождающийся пернициозной анемией; ♦ аденоматозные полипы желудка; ♦ хроническая язва желудка; ♦ резецированный желудок по поводу доброкачественных заболеваний; ♦ болезнь Менетрие. Хронический гастрит (некоторые исследователи его рассматривают как га-стропатия, так как атрофические и пролиферативные процессы превалируют над воспалительными) предшествует возникновению рака желудка в 73,5-85 % Часть . Частная онкология случаев. Хронический гастрит — полиэтиологическое заболевание, и в зависимости от этиологического фактора М. Stolte и К. L. Heilmann (1989) выделяют шесть типов хронического гастрита: 1) тип А— аутоиммунный, поражающий в основном тело и дно желудка и характеризующийся появлением антител к обкл ад очным клеткам; 2) тип В — бактериальный, вызывается бактериями Helicobacterpylor ; 3) тип АВ — смешанный; 4) тип С — химический, в основном рефлюксного генеза; 5) лимфоцитарный или вариолиформный — характеризуется выраженной лимфоцитарной инфильтрацией эпителия валиков и ямок, появлением множественных мелких узелковидных разрастаний в слизистой оболочке и расценивается как особая форма иммунной реакции на//.pylor и как предлимфома; 6) особые формы, к которым относят другие формы инфекционного гастрита, в том числе вызванные иными, чем Hpylor , спиралевидными бактериями HelcobacterheImann (GastrosprHumhornns). Из всех типов хронического гастрита значительно преобладает хронический хеликобактерный гастрит типа В. Хроническое персистирующее инфицирование Н. pylorвызывает гастрит с эпителиальными повреждениями, дистрофией, очагами регенерации эпителия в камбиальных зонах, которая, в свою очередь, связана с повышенной пролиферативной активностью слизьсекрети-рующего эпителия, обусловленной экспрессией протоонкогенов bcl-2, bcl-x. Гиперплазированные клетки покровно-ямочного эпителия постепенно замещают эпителий специализированных желез, что вызывает их атрофию. С течением времени происходит распространение атрофического процесса из пилороантрального отдела в область тела*« дна желудка. Поэтому для хронического гастрита типа В характерны более глубокие атрофические изменения желез антрального отдела органа, чем дистальных отделов. В финале развивается необратимая атрофия эпителия желез всех отделов слизистой оболочки желудка (рис. 13.4). И даже последующее полное искоренение Н. pylorне ведет к восстановлению морфологических характеристик и функции специализированных клеток желез. Нередко хроническому гастриту сопутствует кишечная метаплазия, распространенность и глубина которой соответствуют степени атрофии желез. Данный факт во многом объясняется тем, что по мере повреждения филогенетически «молодого» желудочного эпителия продуктами метаболизма Н. pylonи некоторыми дру- Г И М И w Факторами этот эпителии замещается более резистентным к повреждениям, более «древним» кишечным эпителием. Рис. 13.4. Выраженный атрофический гастрит. Атрофированные пилоричес-кие железы отдавлены ямочным эпителием Глава 13. Рак желудка Клиническими проявлениями финальных атрофических изменений слизистой оболочки желудка в виде гастрита, как с кишечной метаплазией, так и без нее, является ахлоргидрия. Отсутствие кислотности в желудке способствует его заселению вторичной микрофлорой (чаще кишечной палочкой), способной синтезировать эндогенные N-нитрозосоединения, являющиеся сильными канцерогенами. Чаще всего гастрит с атрофией желез и сниженной секреторной функцией ассоциируется с экспансивным раком или дифференцированными аденокарциномами. При инфицировании Н. pylorантрального отдела желудка у части пациентов может наблюдаться гиперплазия G-клеток и продукция ими повышенного количества гастрина, регулирующего трофику слизистой оболочки. Вследствие указанного развивается гипертрофия слизистой оболочки — гипертрофическая гастропатия (гипертрофический гастрит) (рис. 13.5). При этом значительно увеличивается толщина слизистой оболочки за счет пролиферации зрелых клеток как железистого, так и покровно-ямочного эпителия. Такой гастрит может сопровождаться повышенной секреторной функцией главных и обкладочных клеток кислотопродуцирующих желез, что может проявляться повышенной кислотностью желудочного сока. По данным Ю. Л. Бутова (1979), до 7 % случаев рака желудка протекает на фоне повышенной кислотности. С гипертрофическими гастритами всегда ассоциируются диффузные, инфильтра-тивные типы рака желудка. Аутоиммунный хронический гастрит типа А встречается редко, составляя менее чем 1 %. Его диагностируют примерно у 16 % больных перни-циозной анемией. При этом типе гастрита вырабатываются антитела к париетальным клеткам. Антитела вызывают деструкцию слизистой оболочки, в фундальном отделе желудка развивается выраженный атрофический гастрит с утратой специализированных желез и замещением его псевдопилорическим или кишечным эпителием. В то же время антральный отдел остается непораженным. Нарушение функции кислотопродуцирующей слизистой оболочки желудка приводит к резкому снижению секреции НС1, пепсиногена 1 и внутреннего фактора Каст-ла, который вырабатывается париетальными клетками. Дефицит внутреннего фактора приводит к нарушению всасывания витамина Bi2 и развитию перници-озной анемии. Риск возникновения рака желудка у больных с аутоимунным гастритом в 3-10 раз выше, чем в общей популяции. Этиологическим фактором химического или реактивного гастрита типа С является постоянная травматизация слизистой оболочки желудка желчью, поэтому его еще назвали рефлюкс-гастрит. Этот тип гастрита наблюдается в слизистой оболочке резецированных желудков, а также после ваготомий, произведенных по поводу доброкачественных поражений желудка. При развитии Рис. 13.5. Гипертрофический гастрит, антральный отдел желудка Часть . Частная онкология Рис. 13.6. Гиперпластический полип желудка ШрШШГ^Ш^ ^Ш^ЭЯКЗЯШ^^^Ш каРДиоэзоФагеального рака желудка ц0щ^/Г рефлюкс-гастрит имеет ведущее эгио- патогенетическое значение. В желудке выделяют два основных типа полипов: аденоматозные и гиперпластические. Гиперплазиоген-ные и гиперпластические полипы в желудке встречаются примерно в 18-20 раз чаще, чем аденоматозные, и представляют собой отграниченные разрастания слизистой оболочки, выстланные эозинофильным слизьсекре-тирующим покровно-ямочным эпителием (рис. 13.6). Зачастую эпителий таких полипов бывает перезрелым и содержит повышенное количество «желудочной» слизи. У гиперпластических полипов, как правило, имеется ножка, и они редко достигают размеров более 2 см. Гиперпластические полипы не являются истинными опухолями, они возникают в результате нарушения репаративной регенерации слизистой оболочки (на отдельном ее участке) в ответ на ее постоянное раздражение повреждающими факторами. Предраковый потенциал таких полипов невелик. Однако, учитывая тяжелые поражения в слизистой оболочке желудка вокруг таких полипов, их безусловно следует отнести к группе повышенного риска развития рака желудка. В таких случаях при эндоскопических контрольных осмотрах следует тщательно исследовать всю слизистую оболочку желудка с проведением многоточечных биопсий. Аденоматозные полипы (аденомы) представляют собой аналог аденом толстой кишки (рис. 13.7). Эти новообразования имеют вид узла на широком основании. Микроскопически представляют собой тубулярные и тубуло-папилляр-ные хаотические эпителиальные разрастания, выстланные высоким темным, базофильным цилиндрическим эпителием с вытянутыми, расположенными на различных уровнях, ядрами, с высоким ядерно-цитоплазматичес-ким отношением. При гистохимическом исследовании в таких полипах выявляются преимущественно черты кишечной дифференцировки. Вся панорама морфологических изменений в аденомах целиком соответствует дисплазии той или иной степени выраженности. Поэтому частота малигнизации аденом чрезвычайно высока и колеблется, по данным большинства исследователей, в Рис. 13.7. Аденоматозный полип (аденома) желудка Глава 13. Рак желудка пределах 3 0-40 %. Аденоматозные полипы имеют своеобразное, двухэтажное, строение, эпителиальная герминативная зона при этом располагается на стыке тонкого верхнего и более широкого нижнего слоев. При малигнизации аденом атипические клетки, в основном, проникают на поверхность, что характеризует своеобразие картины их озлокачествления, преимущественно по поверхности опухоли. Иногда встречается своеобразный процесс, когда поверхностный фовеолярный слой слизистой оболочки желудка замещается диспластичным эпителием, как в аденомах. S. Ch. М ng (1985) такой процесс назвал плоской или поверхностно-распространяющейся аденомой. Указанный тип поражения нередко имитирует ранний рак желудка. Роль хронической язвы желудка в возникновении рака желудка в настоящее время остается спорной. Одни авторы полностью (и не без оснований) отрицают всякую возможность озлокачествления хронической язвы желудка, считая, что рак желудка возникает сразу, а язвенные проявления являются не чем иным, как недиагностируемым раком на ранних стадиях развития. По мнению же других исследователей, частота озлокачествления хронических язв достигает 65-80 %, а язву они считают неотъемлемым промежуточным звеном морфогенеза рака желудка. Ткань раковой опухоли в отличие от неповрежденной слизистой оболочки желудка гораздо больше подвержена изъязвлению вплоть до полного ее разрушения желудочным соком, так как поверхность опухоли не содержит защитного слоя слизи. Заживление же опухоли происходит за счет неизмененной ткани. Благодаря незначительным остаткам карциномы, последняя постепенно может вновь разрастаться. Такой процесс чередующихся разрастаний опухоли и ее изъявлений длится достаточно продолжительное время, до тех пор, пока опухоль не достигнет размеров, когда ее можно диагностировать как раковую. Учитывая значительные трудности при дифференциальной диагностике первично-изъязвленного рака и хронической язвы, больных с язвами желудка следует отнести в диспансерную группу повышенного риска развития рака желудка. Достоверные данные о частоте малигнизации язв желудка можно получить только при динамическом наблюдении больных с использованием контрольных гастробиопсий. Такие исследования показали, что озлокачествление хронических язв — чрезвычайная редкость, а хроническая язва как предраковое состояние имеет минимальное значение (Lee S. et al., 1990; Anton on D., 1994). Ha основании таких исследований американские гастроэнтерологи исключили из группы повышенного риска раком желудка больных с язвой желудка. Хронические язвы желудка всегда развиваются на фоне хронического гастрита, поэтому предраковый потенциал хронических язв желудка несомненен и определяется гастритическими изменениями. Риск возникновения рака в культе желудка у больных, оперированных по поводу доброкачественных заболеваний, через 15-20 лет после резекции, особенно выполненной по способу Бильрот , возрастает по сравнению с общей популяцией в 3-4 раза. Развитие рака в культе связывают с прогрессировани-ем гастрита, в генезе которого важную роль отводят кишечно-желудочному рефлюксу; при этом наибольшие изменения и наиболее частая локализация опухоли определяется в зоне гастроэнтероанастомоза. Часть . Частная онкология Болезнь Менетрие — редкое заболевание с неизвестной этиологией и патогенезом, морфологически соответствующее картине гипертрофического гастрита Риск развития рака желудка при этом заболевании составляет 6-8 %. Неотъемлемым этапом морфогенеза, а также непосредственным предшественником рака желудка являются эпителиальные пролифераты, появляющиеся в слизистой оболочке при предраковых состояниях. Эти изменения возникают вследствие нарушения синхронности процессов клеточного обновления и дифференцировки клеток ростковых (герминативных) зон, расположенных в зоне шеек желез и дна желудочных ямок, а также дна кишечных крипт при кишечной метаплазии. 13.4. ДИСПЛАЗИЯ И РАК ЖЕЛУДКА Для обозначения предраковой эпителиальной пролиферации слизистой оболочки желудка, предраковых поражений, промежуточных между гиперплазией и раком, было предложено использовать термин «дисплазия». По определению экспертов комитета ВОЗ «Предраковые изменения желудка», дисплазия эпителия слизистой оболочки желудка характеризуется 3 основными признаками: ! 1) клеточной атипией; 2) нарушением дифференцировки клеток; 3) дезорганизацией структуры слизистой оболочки. Клеточная атипия проявляется: 1) увеличением размеров ядер, вследствие чего увеличивается ядерно-цитоп-лазматическое отношение; 2) полиморфизмом и гиперхромией ядер; 3) расположением ядер на различных уровнях (псевдостратификация); 4) нарастанием базофилии цитоплазмы клетки. Нарушение дифференцировки характеризуется: 1) расширением генеративной зоны; 2) снижением количества секреторных гранул покровно-ямочного эпителия; 3) исчезновением зрелых слизьсекретирующих клеток — мукоцитов на го-верхности слизистой оболочки. Дезорганизация гистоструктуры слизистой оболочки желудка проявляется: 1) нерегулярностью расположения желудочных ямок с почковидными разрастаниями эпителия, как при аденоматозе эндометрия; 2) смещением атрофированных желез в подслизистый слой; 3) разрастанием гладкомышечного слоя собственной пластинки слизистой оболочки; 4) фиброзом. С учетом выраженности вышеперечисленных признаков предложены различные количественные градации дисплазии, ведущее значение в которых придается клеточной атипии. Большинство исследователей выделяет три степени | ||||
