ФТИЗИОПУЛЬМОНОЛОГИЯ. Учебник для вузов Рекомендуется Учебнометодическим объединением по медицинскому и фармацевтическому образованию вузов России в качестве учебника для студентов медицинских вузов
 Скачать 3.97 Mb. Скачать 3.97 Mb.
|
|
Состав пищевого рациона, т. е. потребность в основных питательных веществах (белки, жиры, углеводы, минеральные соли, витамины), определяется прежде всего двигательным режимом больного туберкулезом органов дыхания. При этом придерживаются следующего принципа: в период прогрессирования, при осложнениях и обострении процесса или при тяжелом сопутствующем заболевании назначают щадящую диету, по мере улучшения состояния больного она постепенно приближается к диете здорового человека. При туберкулезе рекомендуют диету №11, содержащую в среднем 100—120 г белка (из них белки животного происхождения не менее 50— 60%); 90—100 г жира,; 500—550 г углеводов. Качественный состав пищи при остропрогрессирующем течении болезни или обострении хронических форм туберкулеза органов дыхания, особенно распространенных, сокращается главным образом за счет углеводов и частично жиров и является следующим: 100—120 г белков, 70—90 г жиров; 300-350 г углеводов. Энергетическая ценность при этом составляет 2100— 2500 ккал/сут. Питание больного туберкулезом органов дыхания, как правило, че-тырехразовое: на завтрак 30% общей энергетической ценности, на обед — 35—40%, на ужин — 20% и за 1,5—2 ч до сна 5—10%. Интервалы между отдельными приемами пищи днем составляют не более 4 ч, между ужином и завтраком — не более ч. Соответственно характеру двигательного режима определяется и энергетическая ценность питания. При режиме абсолютного и относительного покоя достаточно 2500— 2600 ккал/сут (10,4-11,9 МДж); при тренировочном режиме — 27002900 ккал/сут (11,312,2 МДж); при режиме адаптации и трудовой деятельности - 3300-3600 ккал/сут (13,8-15,1 МДж). Следовательно, лечебное питание при туберкулезе является одним из основных факторов, направленных на коррекцию нарушенного обмена веществ. Только правильно подобранный рацион с координированным сочетанием всех толевых элементов позволяет эффективно проводить комбинированную химиотерапию с меньшим числом побочных эффектов и снимает многие вопросы дополнительных лекарственных патогенетических воздействий. ХИМИОТЕРАПИЯ ТУБЕРКУЛЕЗА Химиотерапия туберкулеза — этиотропная (специфическая) терапия больных с применением оптимальной комбинации противотуберкулезных препаратов, направленная на уничтожение микобактериальной популяции (бактерицидный эффект) или подавление ее размножения (бак-териостатический эффект). Только при подавлении размножения или их уничтожении возможен запуск адаптационных механизмов, направленных на активацию репаративных процессов и создание в организме больного условий для полного клинического излечения. Противотуберкулезные препараты—этиотропные (специфические) лекарственные средства, применяемые для лечения туберкулеза и обладающие способностью вызывать гибель (бактерицидный эффект) или подавление размножения (бактериостатический эффект) МБТ в организме больного человека. Специфические лекарства делят на синтетические химиопрепараты (препараты группы гидразидизоникотиновой кислоты, пиразинамид, тиамиды, парааминосалициловая кислота и этамбутол), действующие только на МБТ и антибиотики (аминогликозиды, полипептиды, рифа-мицины, циклосерин и фторхинолоны) с широким спектром антимикробного действия не только на МБТ, но и неспецифические патогенные микроорганизмы. В клинической практике специфические лекарственные средства делят на две группы: основные и резервные противотуберкулезные препараты. Основные противотуберкулезные препараты Эти препараты применяют у впервые выявленных больных туберкулезом до получения данных микробиологического исследования лекарственной чувствительности МБТ. Это наиболее эффективные противотуберкулезные препараты, которые обладают бактерицидным воздействием на МБТ и вызывают небольшое число побочных реакций при длительном применении. К основным противотуберкулезным препаратам относятся:
• стрептомицин (препарат группы аминогликозидов). Изониазид — ингибирует ДНК-зависимую РНК-полимеразу и останавливает синтез миколевых кислот, являющихся важнейшим структурным компонентом клеточной стенки МБТ. Изониазид бактерицидно действует на быстро и медленно размножающиеся МБТ, расположенные вне- и внутриклеточно. В МБТ его концентрация в 50 раз выше, чем в окружающей среде. Изониазид проникает во все физиологические жидкости — цереброспинальную (СМЖ), плевральную, асцитическую. В печени ацетилируется, выводится с желчью. Около 30% дозы экскретируется с мочой. Показанием для назначения изониазида в комбинации с другими основными препаратами является впервые выявленный туберкулез. Изо-ниазид также применяется для первичной и вторичной тики инфицированных лиц и лиц, контактных по туберкулезу. Противопоказаниями для назначения изониазида служат индивиду- альная непереносимость, эпилепсия, склонность к судорожным припад- кам, полиомиелит в анамнезе, ранее возникавшие токсические гепати- ты во время приема изониазида, острая печеночная недостаточность любой этиологии, выраженный атеросклероз. Изониазид в дозах более 10 мг/кг противопоказан при беременности, гипертонической бо- лезни II и III стадии, легочно-сердечной недостаточности III степени, бронхиальной астме, псориазе и экземе в стадии обострения, ХПН, остром гепатите и циррозе печени. При лечении изониазидом необходим регулярный биохимический контроль функции печени с определением активности трансаминаз сыворотки крови. Внутрь изонизид принимается больными ежедневно однократно в суточной дозе 5 мг/кг массы тела; в интермиттирующем режиме (через день) в дозе мг/кг массы тела, но не более 750 мг/сут. При внутримышечном и при внутривенном введении используют раствор изониазида и через 30 мин внутримышечно вводят 2 мл пири-доксина. Изониазид также используют в виде ингаляций, эндолюмбально, внутриплеврально, внутрикавернозно, внутрибрюшинно. Выпускают в таблетках по 0,3 и в ампулах по 5 мл 10% раствора. Феназид представляет собой хелатный комплекс двухвалентного железа и изониазида. Благодаря блокаде хелатного центра молекулой железа, феназид обладает меньшей токсичностью по сравнению с изониазидом. В отличие от изониазида, основным путем метаболизма феназида является окисление. Показанием для назначения феназида в комбинации с другими основными препаратами является впервые выявленный туберкулез легких, при этом феназид может использоваться как альтернативный препарат при непереносимости изониазида. Феназид применяют также для первичной и вторичной химиопро-филактики инфицированных лиц и лиц, контактных по туберкулезу без сочетания с другими препаратами. Суточная доза феназида при приеме внутрь составляет 3,5 мг/кг массы тела больного, но не более 0,5 г. Выпускают в таблетках по 0,25 г. Фтивазид — аналог изониазида. По сравнению с изониазидом медленнее всасывается из желудочно-кишечного тракта; при его применении создается несколько меньшая концентрация гидразида изоникотиновой кислоты в крови. Применяют при впервые выявленном туберкулезе легких внутрь в комбинации с другими основными препаратами, в том числе при непереносимости изониазида как альтернативный препарат. Используют также для первичной и вторичной химиопрофилактики. Суточная доза фтивазида составляет мг/кг массы тела, но не более 1,5 г/сут. Выпускается в таблетках по 0,5 г. Метазид — аналог изониазида; при его применении создается несколько меньшая концентрация гидразида изоникотиновой кислоты в крови. Применяют при впервые выявленном туберкулезе легких внутрь в комбинации с другими основными препаратами и при непереносимости изониазида как альтернативный препарат, а также для первичной и вторичной химиопрофилактики. Суточная доза метазида составляет мг/кг массы тела. Выпускают в таблетках по 0,5 г. — полусинтетический антибиотик широкого спектра действия, получен из Streptomyces meditirranei. Подавляет активность ДНК-зависимой РНК-полимеразы (полимераза РНК) в чувствительной к нему бактерии, но не подавляет активность фермента у млекопитающих. Рифампицин особенно эффективен в отношении быстро размножа- ющихся расположенных внеклеточно но действует и на внутри- клеточные возбудители. В очагах поражения рифампицин создает кон- центрацию, почти в раз превышающую минимально ингибирующую для МБТ. Препарат хорошо всасывается и распределяется, проникает в клетки, проходит через ГЭБ; метаболизируется в печени. Выделяется с желчью и мочой, частично со слюной и слезной жидкостью. Рифампи- цин обладает высокой гепатотоксичностью и является мощным индук- тором цитохрома Р-450. Показанием для назначения рифампицина в комбинации с другими основными препаратами является впервые выявленный туберкулез. Не следует назначать рифампицин при лечении других инфекций. Противопоказаниями для назначения рифампицина является недавно перенесенный (менее 1 г) инфекционный гепатит, кормление грудью, выраженные нарушения функции почек, повышенная чувствительность к рифамицинам, 1 и конец III триместра беременности. При лечении рифампицином необходим регулярный биохимический контроль функции печени с определением активности трансаминаз сыворотки крови и исследованием обмена желчных пигментов. Суточная доза рифампицина составляет 10 мг/кг массы тела больного. Внутрь рифампицин назначают ежедневно или в интермиттиру-ющем режиме (через день) однократно в суточной дозе 10 мг/кг массы тела больного. 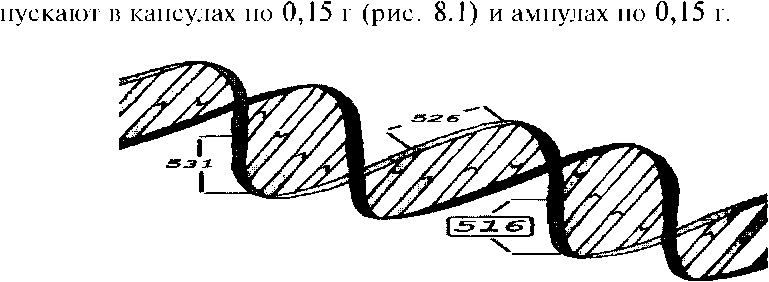 ATG GAC CAGAACAAC CCG CTG TCG TTGACC САС A&G CGC CGA СТО TCGGCG Рис. 8.1. Фрагмент гроВ гена устойчиовости к рифампицину При внутривенном введении используют раствор рифампицина. Вы- Рифабутин — производное рифампицина (полусинтетический антибиотик широкого спектра). Препарат ингибирует ДНК-зависимую чувствительных к нему возбудителей, не влияя на соответствующий фермент млекопитающих. Рифабутин оказывает бактерицидное действие не только на МБТ, но и на М. avium complex, М. leprae, а также отдельные штаммы атипичных микобактерий (М. кап-sasii, M.fortuinum, М. gordone, M. haemophilum). Показанием для назначения рифабутина в комбинации с другими основными препаратами является впервые выявленный туберкулез, в том числе при непереносимости рифампицина как альтернативный препарат. Показаниями являются также микобактериозы у ВИЧ-инфицированных больных для предупреждения генерализации инфекции, вызванной М. avium complex. Суточная доза рифабутина составляет 5 мг/кг массы тела больного. Рифабутин назначают внутрь однократно ежедневно или в интермит-тирующем режиме (через день). Выпускается в капсулах по 0,15 г. Пиразинамид — амид пиразинкарбоновой кислоты, синтетический противотуберкулезный препарат, оказывающий бактерицидное действие в отношении вне- и внутриклеточно расположенных МБТ. Показанием для назначения пиразинамида в комбинации с другими основными препаратами является впервые выявленный туберкулез. Противопоказаниями являются гиперчувствительность к препарату, тяжелые заболевания печени, подагра. При беременности его назначают только при крайней необходимости. При лечении пиразинамидом необходим регулярный биохимический контроль функции печени с определением активности трансаминаз и мочевой кислоты сыворотки крови. Пиразинамид назначают внутрь ежедневно однократно в суточной дозе 25 мг/кг массы тела больного и в интермиттирующем режиме (через день) в дозе 35 мг/кг массы тела. Выпускают в таблетках по 0,5 г. Этамбутол активен только в отношении размножающихся МБТ, распо- ложенных вне- и внутриклеточно; оказывает дей- ствие, тормозит развитие устойчивости к другим препаратам. Механизм действия этамбутола связан с быстрым проникновением внутрь клетки, где нарушает липидный обмен и синтез РНК; связываются ионы магния и меди и нарушается структура рибосом и синтез белка. Показанием для назначения этамбутола в комбинации с другими основными препаратами является впервые выявленный туберкулез. Противопоказаниями являются неврит зрительного нерва, катаракта, диабетическая ретинопатия, воспалительные заболевания глаз, беременность и повышенная чувствительность к нему. Перед назначением этамбутола обязательно проверяют остроту зрения, поля зрения и цветоощущение с последующим их контролем один раз в месяц. При нарушениях зрения препарат отменяют, так как он вызывает дозозависимый ретробульбарный неврит зрительного нерва. Эти явления обратимы: после отмены этамбутола зрительные функции восстанавливаются обычно в течение 2—8 над (в единичных случаях происходят необратимые изменения; особенно долго восстанавливается цветовое зрение). Этамбутол назначают внутрь ежедневно однократно в суточной дозе мг/кг массы тела больного и в интермиттирующем режиме (через день) в дозе 30 мг/кг массы тела. Выпускают в таблетках по 0,4 г. Стрептомицин — бактерицидный антибиотик широкого спектра действия , продуцируемый Actinomycesglobisporus streptomycini (griseus). Стрептомицин угнетает синтез белков посредством нарушения фун- кций рибосом, проникая внутрь микробной клетки и связываясь со спе- цифическими белками 30S субъединицы рибосом. Вследствие этого на- рушается образование инициирующего комплекса между РНК и 30S субъединицей рибосомы, которая распадается на полирибосомы. В ре- зультате возникают дефекты при информации ДНК, син- тезируются неполноценные белки, что приводит к остановке роста клетки. При более высокой повреждаются цитоплазма- тические мембраны и клетка гибнет. Стрептомицин активен в отношении быстро размножающихся расположенных внеклеточно, быстро пррникает во внеклеточные компоненты большинства тканей и достигает! бактерицидной концентрации в участках туберкулезного воспаления. Стрептомицин не проникает через клеточную стенку, мозговые оболочки и плевру при отсутствии воспалительных изменений. Экскретируется в основном почками (95%) в неизмененном виде. Показанием для назначения стрептомицина в комбинации с другими основными препаратами является впервые выявленный туберкулез. Противопоказаниями являются гиперчувствительность к аминогли-козидам, поражение слухового нерва, вестибулярные нарушения, миастения, облитерирующий эндартериит, тяжелая почечная недостаточность, беременность. Перед назначением стрептомицина обязательны аудиометрия и исследование скорости клубочковой фильтрации. Стрептомицин назначают внутримышечно однократно в суточной дозе 15 мг/кг массы тела больного. При ХПН и у лиц пожилого возраста суточную дозу снижают до 8 мг/кг массы тела. Максимальная длительность применения стрептомицина при лечении туберкулеза 2 Выпускают в виде порошка во флаконах по 0,5 и 1,0 г. Резервные противотуберкулезные препараты Резервные препараты являются заменой основных препаратов при установлении лекарственной устойчивости или выявлении неустранимых побочных реакций. Эти специфические лекарства обладают бактериостатическим действием и большим количеством побочных реакций. К ним относятся:
Этионамид и протионамид — противотуберкулезные синтетические препараты-гомологи, подавляющие синтез пептидов МБТ и блокирующие синтез миколевых кислот. В высоких концентрациях нарушают синтез белка МБТ. Препараты достаточно активны в отношении быстро и медленно размножающихся МБТ, расположенных вне- и внутриклеточно, сохраняют эффективность в кислой среде, тормозят развитие вости к другим препаратам. Усиливают фагоцитоз в очаге туберкулезного воспаления, что способствует его рассасыванию. Частично выделяются в неизмененном виде (до 15—20% принятой дозы) с мочой и фекалиями. Показанием для назначения препаратов является выявление лекарственной устойчивой МБТ к основным препаратам. Применяют в комбинации с другими резервными препаратами. Противопоказаниями являются беременность, так как возможны преждевременные роды, врожденные уродства и синдром Дауна, а также повышенная чувствительность к препаратам. Протионамид и этио-намид противопоказаны также при остром гастрите, язвенной болезни желудка и двенадцатиперстной кишки, язвенном колите, циррозе печени, остром гепатите и других заболеваниях печени в фазе обострения. Перед назначением этионамида и протионамида и в процессе лечения необходим контроль функции печени, почек и состояния пищеварительного тракта. Протионамид или этионамид назначают внутрь в суточной дозе 20 мг/кг массы тела больного, но не более 0,75 г. Суточную дозу делят на два приема и назначают после еды. Выпускают в таблетках по 0,25 г. |
