ОТВЕТЫ НА ПРАКТИКУ. теория. Учебнометодическое пособие для студентов Кубанского государственного медицинского университета разработано под редакцией Романцова Виктора Викторовича
 Скачать 0.93 Mb. Скачать 0.93 Mb.
|
|
Исключаемые продукты и блюда: свежий хлеб и мучные изделия из сдобного и слоёного теста; супы молочные, гороховый, фасолевый, из пшена, окрошка; жирное и богатое соединительной тканью мясо, утка, гусь, копчёности, консервы (кроме диетических); жирные виды, солёная, копчёная рыба, закусочные рыбные консервы; яйца вкрутую; бобовые; ограничивают: пшено, перловую, ячневую, кукурузную крупу, сырые непротёртые овощи, маринованные и солёные, лук, редьку, редис, сладкий перец, огурцы, брюкву, чеснок, грибы; очень острые и жирные закуски; жирные и острые соусы, горчицу, перец, хрен; грубые сорта фруктов и ягод в сыром виде, ягоды с грубыми зёрнами (малина, красная смородина) или грубой кожицей (крыжовник), финики, инжир, шоколадные и кремовые изделия, мороженое; виноградный сок, квас; сало свиное, говяжий, бараний и кулинарные жиры. Разрешённые продукты: супы с добавлением круп и овощей, мясные и рыбные продукты – отварные или запечённые, молочные продукты, сливочное и растительные масла, отварные яйца или в виде омлетов, хорошо разваренные крупяные каши, белый подсушенный хлеб (300 г в сутки), изделия из пресного теста, овощи, фрукты и ягоды, соки, компоты, морсы, чай умеренной крепости, кофе, какао. 9. Разгрузочные дни, методика их проведения. Разгрузочные дни - это те дни, когда человек сознательно и в соответствии с врачебными рекомендациями ограничивает свой пищевой рацион. На фоне основной диеты могут применяться суточные рационы — разгрузочные, или контрастные, молочные, сахарные, картофельные, яблочные, творожные и другие дни, а также специальные диеты (магниевая, калиевая, диета Карреля и т.д.). Ниже проводится характеристика отдельных диет и методика их применения. В Л. п. широко используются: количественные изменения пищевого рациона — увеличение или ограничение, так наз. разгрузочные дни; качественные ограничения путем назначения легкоусвояемых пищевых продуктов; изменения режима приема пищи: применение спец. методов кулинарной обработки. Рационы Л. п. должны обеспечивать высокий леч. эффект и в то же время быть полноценными, полностью удовлетворяющими потребности организма в пищевых и биологически активных веществах. Полноценное питание наилучшим образом помогает организму бороться с - болезнью, способствует быстрому восстановлению работоспособности пораженных систем, нормализации обмена веществ и общего состояния организма. Цели применения разгрузочных дней 1. Самоконтроль за объемом и составом принимаемой пищи для нормализации веса. 2. Освобождение организма от так называемого «пищевого мусора»: неусвоенной пищи, токсинов, избыточного количества продуктов распада пищи и т.д. 3.Лечение ожирения. 4. Лечение гиперхолестеринемии (повышенного содержания холестерина в крови, ведущего к возможному развитию инфаркта миокарда, мозгового инсульта, тромбозов сосудов различной локализации). 5. Лечение гиперурикемии (повышенного содержания мочевой кислоты крови, приводящей к подагре, мочекаменной болезни). 6. Лечение некоторых редко встречающихся наследственных нарушений обмена веществ в организме человека. 7. Лечение некоторых видов пищевой аллергии. 8. В качестве подготовительного этапа к некоторым видам исследований и операций. Категорически противопоказаны разгрузочные дни при: 1. Состоянии беременности. 2. Кормлении грудью. 3. Общем недомогании. 4. Депрессивном состоянии. 5. В стадии обострения хронических заболеваний. 6. При явлениях головокружения. 7. Наличии обморочных состояний. Основные принципы проведения разгрузочных дней 1. Разгрузочные дни применяются 1-2 раза в неделю, когда низкокалорийная диета неэффективна. 2. Общая калорийность суточного рациона должна быть в пределах 700 – 1000 килокалорий. 3. Накануне разгрузочного дня желательно, чтобы ужин был легким. 4. Объем принимаемой пищи в разгрузочный день распределяется на 5 – 6 приемов. 5. В разгрузочный день лучше отказаться от применения специй, соли, сахара и продуктов, стимулирующих аппетит. 6. Обязательно применение чистой воды без газа от 1,5 до 3 литров в сутки. 7. В разгрузочный день происходит застой желчи, поэтому предпочтительно 2 раза в день выпить желчегонные препараты. 8. Чрезмерные физические и умственные нагрузки в день ограничения пищевого рациона противопоказаны. 9. Продолжительность времени отдыха и ночного сна должна быть увеличена. 10. Основой рациона в разгрузочный день должны быть белковые продукты и зеленые овощи, т.н. «вершки». Полное исключение продуктов, содержащих жиры, или приготовленных с применением масел. 11. Белковые продукты – это отварная птица, рыба, обезжиренный творог, яичный белок, растительные белки, которыми богаты бобовые (горох, фасоль, бобы, соя). Общее количество принятой белковой пищи в обработанном виде должно составлять 400 – 700 грамм в сутки. 12. Овощи – «вершки» это: – зеленые листовые растения: различные виды салатов и капусты, укроп, сельдерей, петрушка, лук; – плоды семейства кабачковых растений: арбуз, дыня, кабачок, тыква, патиссон, огурец; – пасленовое семейство: помидоры, перцы, баклажаны. Общее количество принятых овощей за сутки должно составлять не менее 1,5 – 2 кг. 13. Заменять овощи фруктами допустимо при отсутствии предрасположенности к сахарному диабету. 14. Углеводы употребляются в незначительном количестве в виде черного или зернового хлеба, бездрожжевого хлеба, диетических хлебцов, сухариков из черного хлеба, гречки, бурого риса, отрубей, овсянки. 15. После разгрузочного дня не перегружать организм едой сразу. 10. Искусственное питание больных, виды и методика. Искусственное питание – кормление больного специальными питательными смесями через рот или зонд (желудочный или кишечный) либо путём внутривенного капельного введения препаратов. Под искусственным питанием понимают введение в организм больного пищи (питательных веществ) энтерально, т.е. через ЖКТ, и – минуя ЖКТ. Основные показания для искусственного питания. • Поражение языка, глотки, гортани, пищевода: отёк, травматическое повреждение, ране- ние, опухоль, ожоги, рубцовые изменения и пр. • Расстройство глотания: после соответствующей операции, при поражении мозга – на- рушении мозгового кровообращения, ботулизме, при черепно-мозговой травме и пр. • Заболевания желудка с его непроходимостью. • Коматозное состояние. • Психическое заболевание (отказ от пищи). • Терминальная стадия кахексии. Энтеральное питание – вид нутритивной терапии, используемой при невозможности адекватного обеспечения энергетических и пластических потребностей организма естественным путём. При этом питательные вещества вводят через рот либо посредством желудочного зонда, либо через внутрикишечный зонд. Ранее использовали и ректальный путь введения питательных веществ – ректальное питание (введение пищи через прямую кишку), однако в современной медицине его не применяют, поскольку доказано, что в толстой кишке не всасываются жиры и аминокислоты. Тем не менее, в ряде случаев (например, при резком обезвоживании вследствие неукротимой рвоты) возможно ректальное введение так называемого физиологического раствора (0,9% раствора натрия хлорида), раствора глюкозы и пр. Подобный метод называют питательной клизмой. Организацию энтерального питания в лечебно-профилактических учреждениях осуществляет бригада нутритивной поддержки, включающая врачей анестезиологов-реаниматологов, гастроэнтерологов, терапевтов и хирургов, прошедших специальную подготовку по энтеральному питанию. Основные показания: • новообразования, особенно в области головы, шеи и желудка; • расстройства ЦНС – коматозные состояния, нарушения мозгового кровообращения; • лучевая и химиотерапия; • заболевания ЖКТ – хронический панкреатит, неспецифический язвенный колит и др.; • заболевания печени и желчевыводящих путей; • питание в пред- и послеоперационные периоды; • травма, ожоги, острые отравления; • инфекционные заболевания – ботулизм, столбняк и др.; • психические расстройства – нервно-психическая анорексия (упорный, обусловленный психическим заболеванием отказ от приёма пищи), тяжёлая депрессия. Основные противопоказания: кишечная непроходимость, острый панкреатит, тяжёлые формы мальабсорбции (нарушение всасывания в тонкой кишке одного или нескольких питательных веществ), продолжающееся желудочно-кишечное кровотечение; шок; анурия (при отсутствии острого замещения почечных функций); наличие пищевой аллергии на компоненты назначенной питательной смеси; неукротимая рвота. В зависимости от продолжительности курса энтерального питания и сохранности функционального состояния различных отделов ЖКТ выделяют следующие пути введения питательных смесей. 1. Употребление питательных смесей в виде напитков через трубку мелкими глотками. 2. Зондовое питание с помощью назогастральных, назодуоденальных, назоеюнальных и двухканальных зондов (последние – для аспирации желудочно-кишечного содержимого и интракишечного введения питательных смесей, преимущественно для хирургических больных). 3. Путём наложения стом (греч. stoma – отверстие: созданный оперативным путём наруж-ный свищ полого органа): гастростомы (отверстие в желудке), дуоденостомы (отверстие в двенадцатиперстной кишке), еюностомы (отверстие в тощей кишке). Стомы могут быть наложены хирургическим лапаротомическим или хирургическим эндоскопическим методами. Существует несколько способов энтерального введения питательных веществ: • отдельными порциями (фракционно) согласно назначенной диете (например, 8 раз вдень по 50 мл; 4 раза в день по 300 мл); • капельно, медленно, длительно; • автоматически регулируя поступление пищи с помощью специального дозатора. Для энтерального кормления используют жидкую пищу (бульон, морс, молочную смесь), минеральную воду; также могут быть применены гомогенные диетические консервы (мясные, овощные) и смеси, сбалансированные по содержанию белков, жиров, углеводов, минеральных солей и витаминов. Используют следующие питательные смеси для энтерального питания: 1. Смеси, способствующие раннему восстановлению в тонкой кишке функции поддержания гомеостаза и поддержанию водно-электролитного баланса организма: «Глюкосолан», «Гастролит», «Регидрон». 2. Элементные, химически точные питательные смеси – для питания больных с выраженными нарушениями пищеварительной функции и явными метаболическими расстройствами (печёночная и почечная недостаточность, сахарный диабет и др.): «Вивонекс», «Травасорб», «Hepatic Aid» и прочие. 3. Полуэлементные сбалансированные питательные смеси (как правило, в их состав входит и полный набор витаминов, макро- и микроэлементов) для питания больных с нарушением пищеварительных функций: «Nutrilon Pepti», «Reabilan», «Peptamen». 4. Полимерные, хорошо сбалансированные питательные смеси (искусственно созданные питательные смеси, содержащие в оптимальных соотношениях все основные питательные вещества): сухие питательные смеси «Оволакт», «Унипит», «Nutrison» и др.; жидкие, готовые к употреблению питательные смеси («Nutrison Standart», «Nutrison Energy» и др.). 5. Модульные питательные смеси (концентрат одного или нескольких макро- или микроэлементов) применяют в качестве дополнительного источника питания для обогащения суточного рациона питания человека: «Белковый ЭНПИТ», «Фортоген», «Диета-15», «АтланТЭН», «Пептамин» и др. Различают белковые, энергетические и витаминно-минеральные модульные смеси. Эти смеси не применяют в качестве изолированного энтерального питания больных, так как они не являются сбалансированными. Выбор смесей для адекватного энтерального питания зависит от характера и тяжести течения заболевания, а также от степени сохранности функций ЖКТ. Так, при нормальных потребностях и сохранности функций ЖКТ назначают стандартные питательные смеси, при критических и иммунодефицитных состояниях – питательные смеси с высоким содержанием легкоусвояемого белка, обогащённые микроэлементами, глутамином, аргинином и омега-3 жирными кислотами, при нарушении функции почек – питательные смеси с содержанием высоко биологически ценного белка и аминокислот. При нефункционирующем кишечнике (кишечная непроходимость, тяжёлые формы мальабсорбции) больному показано парентеральное питание. Манипуляция введения назогастрального зонда для кормления Показания для введения желудочного зонда: 1. Кишечная непроходимость (как элемент комплексной консервативной терапии, а также как предоперационная подготовка или послеоперационный этап). 2. Острый панкреатит. 3. Травмы языка, глотки. 4. Послеоперационный период после резекции желудка, кишечника, ушивания прободной язвы, резекции поджелудочной железы, других операций на органах брюшной и грудной полостей. 5. Бессознательное состояние пациента (кома). 6. Психические заболевания, при которых человек отказывается от еды. 7. Нарушение глотания в результате поражения нервной регуляции (заболевания ЦНС, состояние после инсульта). 8. Свищи пищевода. 9. Стриктуры (сужение) пищевода, проходимые для зонда. Оснащение: Стерильный желудочный зонд диаметром 0,5 – 0,8 см, глицерин, мензурка, шприц Жане или шприц объемом 20,0, лейкопластырь, зажим, ножницы, лоток, полотенце, салфетки, перчатки, фонендоскоп, 3-4 стакана питательной смеси и стакан теплой кипяченой воды, контейнеры для дезинфекции, заглушка для зонда, безопасная булавка Ход манипуляции: 1. Объяснить пациенту ход и суть предстоящей процедуры и получить согласие пациента на проведение процедуры. Подготовить оснащение. 2. Помочь пациенту принять высокое положение Фаулера. Прикрыть грудь пациента полотенцем. 3. Вымыть и осушить руки. Надеть перчатки. 4. Извлечь зонд из упаковки. Определить расстояние, на которое следует ввести зонд (расстояние от кончика носа до мочки уха и вниз по передней брюшной стенке так, чтобы последнее отверстие зонда было ниже мечевидного отростка). 5. Налить в мензурку глицерин, обильно обработать слепой конец зонда глицерином. 6. Ввести зонд через нижний носовой ход на нужную глубину. 7. Убедиться, что пациент может ясно говорить и свободно дышать. 8. Убедиться в правильном местонахождении зонда в желудке: присоединить шприц к зонду и потянуть поршень на себя; в шприц должно поступать содержимое желудка (вода и желудочный сок) или ввести воздух при помощи шприца в желудок под контролем фонендоскопа (выслушиваются характерные звуки). 9. Отсоединить шприц от зонда и наложить зажим. Закрепить зонд пластырем. Свободный конец зонда поместить в лоток. 10. Снять зажим с зонда, подсоединить шприц Жане без поршня и опустить до уровня желудка. Наклонить слегка шприц Жане и налить пищу, подогретую до 37-38 °С. Постепенно поднимать до тех пор, пока пища не дойдет до канюли шприца. 11. Опустить шприц Жане до первоначального уровня и ввести следующую порцию пищи. Введение нужного объема смеси проводить дробно, небольшими порциями по 30-50 мл, с интервалами 1-3 мин. После введения каждой порции пережимать дистальный участок зонда. 12. Промыть зонд кипяченой водой по окончании кормления. Наложить зажим на конец зонда, отсоединить шприц Жане и закрыть заглушкой. 13. В случае необходимости оставить зонд на длительное время закрепить его безопасной булавкой к одежде пациента на груди. 14. Убрать полотенце. Помочь пациенту принять удобное положение. 15. Поместить использованное оборудование в дезинфицирующий раствор с последующей утилизацией. Снять перчатки и поместить в дезинфицирующий раствор с последующей утилизацией. Вымыть и осушить руки. 16. Сделать запись о проведении процедуры и реакции пациента. 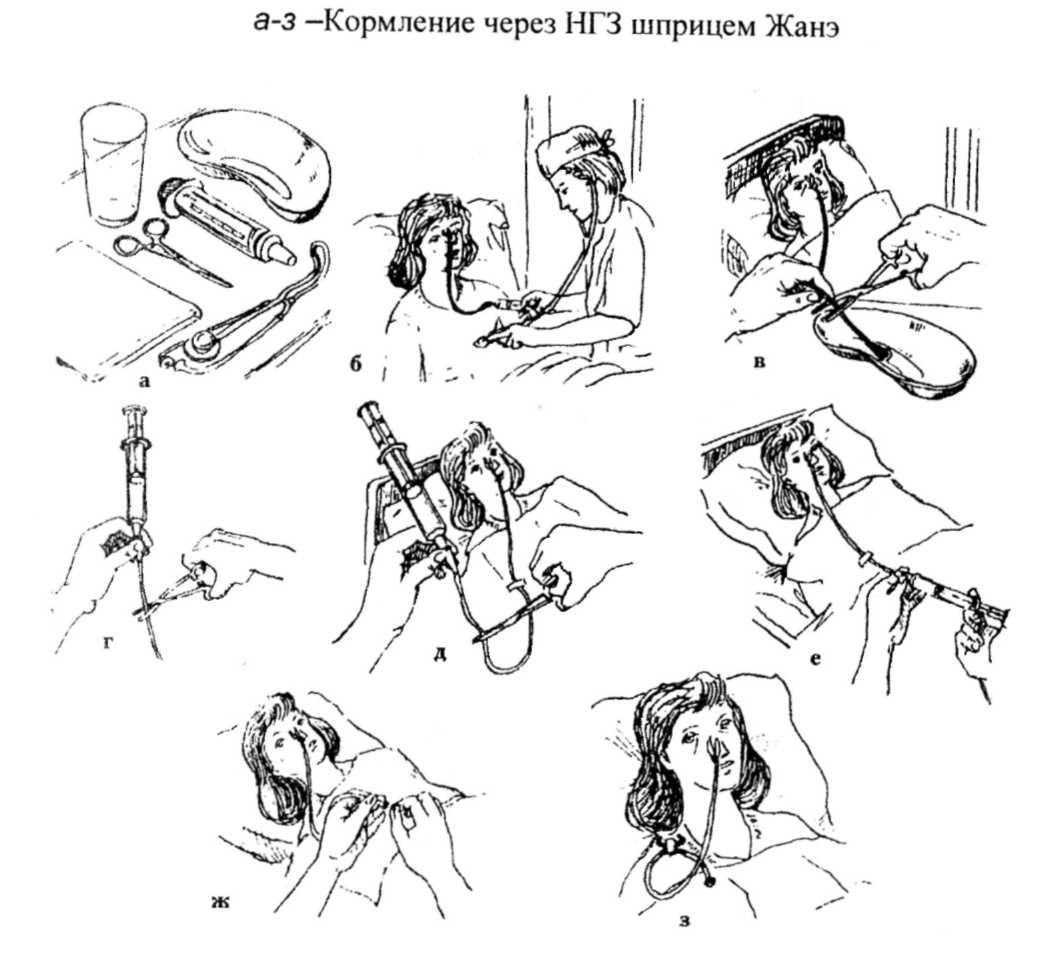 Кормление через гастростому предполагает повторение пунктов 10-16. Парентеральное питание (кормление) осуществляют путём внутривенного капельного введения препаратов. Техника введения аналогична внутривенному введению лекарственных средств. Основные показания. • Механическое препятствие для прохождения пищи в различных отделах ЖКТ: опухоле- вые образования, ожоговые или послеоперационные сужения пищевода, входного или выходного отдела желудка. • Предоперационная подготовка больных с обширными полостными операциями, исто- щённых пациентов. • Послеоперационное ведение больных после операций на ЖКТ. • Ожоговая болезнь, сепсис. • Большая кровопотеря. • Нарушение процессов переваривания и всасывания в ЖКТ (холера, дизентерия, энтероколит, болезнь оперированного желудка и пр.), неукротимая рвота. • Анорексия и отказ от пищи. Для парентерального кормления применяют следующие виды питательных растворов. «Белки – белковые гидролизаты, растворы аминокислот: «Вамин», «Аминосол», полиамин и др. • Жиры – жировые эмульсии. • Углеводы – 10% раствор глюкозы, как правило, с добавлением микроэлементов и витаминов. • Препараты крови, плазма, плазмозаменители. Различают 3 основных вида парентерального питания: 1. Полное – все питательные вещества вводят в сосудистое русло, больной не пьёт даже воду. 2. Частичное (неполное) – используют только основные питательные вещества (например, белки и углеводы). 3. Вспомогательное – питание через рот недостаточно и необходимо дополнительное введение ряда питательных веществ. Большие дозы гипертонического раствора глюкозы (10% раствора), назначаемые при парентеральном питании, раздражают периферические вены и могут вызвать флебиты, поэтому их вводят только в центральные вены (подключичную) через постоянный катетер, который ставят пункционным способом с тщательным соблюдением правил асептики и антисептики. |
