Задача 1 K000011. Основная часть
 Скачать 1.22 Mb. Скачать 1.22 Mb.
|
|
СИТУАЦИОННАЯ ЗАДАЧА 39 [K001058] Врожденный стридор гортани. Диагноз установлен на основании жалоб на свистящий звонкий шум («петушиный крик»), который возникает во время вдоха при плаче ребѐнка, в покое дыхание свободное, тихое, голос звонкий; анамнеза (настоящие жалобы появились с рождения и провоцируются ОРВИ); объективных данных (состояние ребѐнка удовлетворительное, температура тела 36,6°С, кожа розовая, дыхание свободное, в покое бесшумное, ЧД 40 в 1 минуту, ЧСС 120 в 1 минуту, голос звонкий, в момент плача появилось шумное дыхание на вдохе). Консультация врача-оториноларинголога для установки диагноза и выбора тактики лечения. Ларингоскопия с помощью ларингоскопа с целю обнаружения патологии гортани. Трахеобронхоскопия с целью обнаружения патологии трахеи и крупных бронхов. Выбор метода лечения врождѐнного стридора зависит от причины, которая вызвала заболевание. При ларинголмаляции - в тяжелых случаях прибегают к оперативному лечению, обычно при помощи лазера — к нанесению надрезов на надгортаннике, рассечению черпалонадгортанных складок или удалению части черпаловидных хрящей. Наиболее частая причины. Ларингомаляция — наиболее распространенная причина стридора. Анатомически можно выделить следующие формы ларингомаляции: - за счет западания в просвет гортани мягкого надгортанника; - за счет черпаловидных хрящей, при вдохе подтягивающихся кверху или подтянутых кверху изначально, - за счет укороченной черпалонадгортанной складки ; - смешанная форма, когда в просвет дыхательных путей западают и надгортанник, и черпаловидные хрящи. Паралич голосовых складок — вторая по частоте причина врожденного стридора. Обычно его обнаруживают у детей с другими врожденными аномалиями или с поражением ЦНС. Кисты гортани. Стридор возникает при росте кисты в просвет дыхательных путей или сдавлении мягких тканей гортани. Ситуационная задача 40 [K001456] Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ ОТВЕТЫ НА ВОПРОСЫ Основная часть Мальчик 6 лет заболел остро с подъёма температуры тела до 38,6°С, жалобы на боли в горле, недомогание. Мать самостоятельно дала ребёнку Нурофен и Эргоферон, через час температура снизилась до 37,6°С. На следующий день температура тела вновь повысилась до фебрильных цифр, сохранялись боли в горле, ребёнок отказался от еды, предпочитал лежать. Мать вызвала врача-педиатра участкового. При осмотре больного состояние оценено как среднетяжёлое. Носовое дыхание свободное. Кожный покров чистый, кожа горячая на ощупь, на щеках «румянец», глотание затруднено. Язык у корня обложен серым налётом. При фарингоскопии: нёбные миндалины гиперемированы, увеличены, отёчны. На миндалинах с обеих сторон имеются налёты островчатые, жёлтого цвета. Пальпируются увеличенные передне-верхне-шейные лимфатические узлы. Тоны сердца ясные, ритмичные, пульс – 80 ударов в минуту, ЧД – 24 в минуту. Живот мягкий, безболезненный, печень и селезёнка не увеличены. Стула не было 2 дня, диурез достаточный. Из анамнеза жизни известно, что ребёнок привит в соответствии с возрастом. С 3 лет посещает детское образовательное учреждение, с этого же времени начал часто болеть респираторными инфекциями. Антибактериальную терапию (Флемоксинсолютаб) последний раз получал 6 месяцев назад. На фоне приёма антибиотика отмечена аллергическая сыпь, купированная антигистаминными лекарственными средствами (Супрастин) в течение 3 дней. Других проблем в состоянии здоровья у ребёнка не установлено. Семья социально благополучная. Ребёнок в семье один. Вопросы: 1. Поставьте предварительный диагноз с обоснованием возможной этиологии. 2. Определите и обоснуйте показания для госпитализации. 3. Требуется ли пациенту дополнительное обследование? Обоснуйте. 4. Какие антибактериальные препараты должны быть назначены? Обоснуйте свой выбор. Укажите дозу и длительность назначения. 5. Каковы показания для выписки? СИТУАЦИОННАЯ ЗАДАЧА 40 [K001456] Острая фолликулярная ангина, средней степени тяжести, гладкое течение. Около 85% всех первичных ангин вызвано ß-гемолитическим стрептококком группы А + характерная клиническая картина (диф д с дифтерией) Здесь: нёбные миндалины гиперемированы, увеличены, отёчны. На миндалинах с обеих сторон имеются налёты островчатые, жёлтого цвета. При дифтерии ко второму дню налет на миндалинах, фибринозный, приобретает перламутровый блеск. Налеты снимаются тяжело, оставляя после снятия участки кровоточащей слизистой, а на следующие сутки очищенное место вновь покрывается пленкой фибрина Оснований для госпитализации нет. Показания к госпитализации: Наличие модифицирующих факторов риска в течении болезни: - ранний возраст ребенка; - пороки развития сердца и сосудов; - энцефалопатия; - иммунодефицитные состояния; Тяжелые формы болезни; Эпидемиологические показания – из закрытых коллективов, общежитий, социально неблагополучных семей. Обязательной госпитализации подлежат больные: с тяжелыми и среднетяжелыми формами инфекции; при невозможности осуществления изоляции и надлежащего ухода за пациентами на дому; из семей, где имеются лица, работающие в детских дошкольных образовательных организациях, хирургических и родильных отделениях, детских больницах и поликлиниках, молочных кухнях - при невозможности их изоляции от больного. Доп обследования - Мазок из глотки на микрофлору и токсигенные штаммы коринобактерий дифтерии для диф д, определение чувствительности к антибиотикам необходимо для проведения дифференциальной диагностики и выбора курса адекватной антибактериальной терапии. - Общий анализ крови для определения характера воспаления. лейкоцитоз, нейтрофилез, увеличение СОЭ указывают на бактериальную этиологию инфекции; - Общий анализ мочи для исключения осложнений со стороны мочевыделительной системы. - бактериологический метод имеет значение для подтверждения диагноза при выделении βгемолитического стрептококка в посевах слизи из ротоглотки; - определение титра антистрептолизина –О, антител против ДНК-азы и других ферментов, в т.ч. антитоксинов стрептококка; - реакция коагглютинации является наиболее перспективным методом экспресс-диагностики, позволяющим выявить антиген гемолитического стрептококка в материале из любого очага в течение 30 мин. Наличие в анамнезе аллергической реакции на Амоксициллин определяет показания к стартовому лечению данного больного. Макролиды: эритромицин, Азитромицин, Кларитромицин. цефалоспоринами I-II поколения (Цефалексин 50-70 мг/кг/сутки) или Цефуроксим аксетил 40-60 мг/кг/сутки. Длительность лечения 10 дней. Нормализация температуры тела, общего самочувствия, отсутствие налѐтов в зеве. Перед выпиской ребѐнку необходимо сделать исследование общего анализа периферической крови, общего анализа мочи и, по показаниям, ЭКГ, для исключения возможных осложнений. Ситуационная задача 41 [K001457] Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ ОТВЕТЫ НА ВОПРОСЫ Основная часть Ребёнок 2,5 лет заболел остро утром с подъёма температуры до 39,9°С, нарушения общего состояния. Пожаловался на выраженную боль в горле. Мать дала ребёнку Нурофен и провела ингаляцию Беродуалом, однако температура тела в течение последующих двух часов снизилась лишь на 0,5°C, состояние ребёнка ухудшилось. Появилась одышка с затруднением вдоха, усилилась боль в горле, ребёнок с трудом пил воду, предпочитал сидеть, лёжа одышка усиливалась. Мать обратилась в скорую помощь. До приезда врача мать ещё раз дала Нурофен. При осмотре врачом состояние ребёнка тяжёлое, температура тела – 39,8°С. Ребёнок на руках у матери, дышит тяжело, затруднён вдох, из угла рта вытекает слюна, рот открыт. Бледен. Плачет тихо, голос сдавленный, кашель редкий, сухой, болезненный. Кожный покров чистый, при попытке осмотра зева выраженное беспокойство и усиление одышки. При аускультации дыхание везикулярное, хрипов нет. При попытке уложить ребёнка для осмотра живота одышка усилилась. ЧД – 40 в минуту, ЧСС – 130 в минуту. При проведении пульсоксиметрии SaO2 – 93%. Из анамнеза жизни известно, что преморбидный фон не отягощён. Привит ребёнок по возрасту. Болеет редко. Семья благополучная. Есть старший ребёнок 5 лет, в настоящее время здоров, ходит в детский коллектив. Вопросы: 1. Поставьте и обоснуйте диагноз. 2. С какими заболеваниями необходимо проводить дифференциальный диагноз, какое из них самое основное? 3. Определите показания для госпитализации и обоснуйте их. 4. Какова тактика врача скорой медицинской помощи? 5. Является ли целесообразным назначение Метамизола натрия у ребёнка? СИТУАЦИОННАЯ ЗАДАЧА 41 [K001457] Эпиглоттит. Стеноз гортани 2 степени. Диагноз поставлен на основании типичных симптомов: острое начало, высокая температура тела и нарушения общего состояния, характерны боль в горле, слюнотечение, открытый рот, быстрое развитие стридора, отсутствие эффекта от ингаляционной терапии. Стеноз гортани: одышка с затруднением вдоха. Бледен. Плачет тихо, голос сдавленный. ЧД – 40 в минуту (26-30 норма), ЧСС – 130 в минуту (110-115). 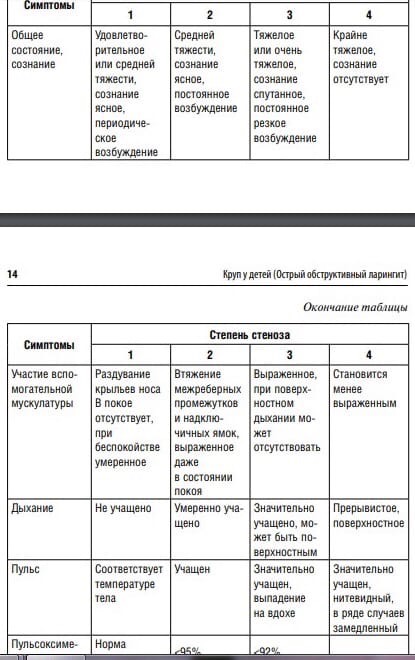 Эпиглоттит необходимо дифференцировать с: вирусным крупом; бактериальным трахеитом; инородным телом гортани; абсцессом глотки; дифтерийным (истинный) крупом (развивается медленнее, на фоне интоксикации); некоторыми хроническими болезнями гортани (врождѐнный стридор) затруднение вдоха усиливается во время ОРВИ. Наиболее часто эпиглоттит приходится дифференцировать с крупом. Круп – угрожающее жизни заболевание верхних дыхательных путей различной этиологии, характеризующееся стенозом гортани различной степени выраженности с «лающим» кашлем, дисфонией, инспираторной или смешанной одышкой у части детей, с обструкцией нижних дыхательных путей. Чаще всего ложный круп вызывается вирусами парагриппа и гриппа, аденовирусом, иногда респираторным синцитиальным вирусом, микоплазмой пневмонии, а также вирусно-вирусными ассоциациями. Основные механизмы развития • Воспалительный отек с клеточной инфильтрацией голосовых связок и слизистой подскладочного пространства и трахеи и прилегающих тканей. • Гиперсекреция слизистых желез, скопление в просвете дыхательных путей густой мокроты. Дифтерийный круп характеризуется постепенным развитием. В начальной стадии на фоне умеренно выраженных явлений интоксикации появляются клинические признаки ларингита (дисфония, кашель, который становится «лающим»), в этой стадии фибринозные пленки отсутствуют, отмечается отек и гиперемия слизистой оболочки. В связи с развитием фибринозных пленок развивается стеноз с клиническими проявлениями дыхательной недостаточности. На фоне прогрессирования интоксикации дисфония усиливается вплоть до афонии, кашель становится беззвучным, отсутствует усиление голоса при плаче, крике. Фибринозные налеты в гортани нередко сочетаются с фибринозными налетами в глотке. При заглоточном абсцессе возможно развитие симптомов острого стридора в течение 1–3 дней. Отличает от крупа выраженная интоксикация, наличие слюнотечения, отсутствуют, в отличие от крупа, кашель, охриплость, характерно вынужденное положение (голова запрокинута назад и в больную сторону), возможен тризм жевательной мускулатуры. При фарингоскопии выявляются отек и асимметричное выпячивание задней стенки глотки. Больной эпиглоттитом госпитализируется в экстренном порядке, ему оказывается помощь в палате интенсивной терапии или отделении реанимации и интенсивной терапии, так как имеется опасность асфиксии. Необходимо вызвать реанимационную бригаду. Терапия должна быть начата с ингаляции 100% кислородом через маску или носовые канюли. 2. Рекомендован аппаратный мониторинг и периодическая оценка необходимости эндoтрахеальной интубации. 3. При остановке дыхания искусственная вентиляция легких должна быть начата немедленно мешком Амбу через маску 100% О2. Длинный медленный вдох является наилучшим режимом вентиляции через маску. При отсутствии экскурсии грудной клетки во время вентиляции через маску, допустима быстрая эндотрахеальная интубация. Крикоконикотомия выполняется после неудачных попыток эндотрахеальнoй интубации или при невозможности ее проведения на любом этапе оказания помощи. Антибактериальная терапия подбирается эмпирически. Введение антибиотиков в/в. Длительность курса 7-10 дней. Ввести жаропонижающие препараты. Необходимо проведение мониторинга пульсоксиметрии для контроля над сатурацией. Запрещается ингалировать, осуществлять седацию, провоцировать беспокойство. Выбор антипиретика основан на его безопасности и переносимости, поэтому, по международным стандартам, предпочтение отдают двум базовым препаратам – Парацетамолу и Ибупрофену. Учитывая тяжесть состояния ребѐнка и отсутствие эффекта от Ибупрофена, показано парентеральное введение жаропонижающих средств: введение внутривенно медленно раствора Парацетамола из расчѐта разовой инфузии для детей от 1 года и старше по 15 мг/кг. Применение метамизола натрия которых во многих развитых странах запрещено или принципиально из-за высокого риска развития агранулоцитоза и тромбоцитопении. Ситуационная задача 42 [K001460] Основная часть Ребёнок 2,5 лет заболел остро вчера с подъема температуры до 37,6°С, появления насморка и редкого сухого кашля. В семье у отца ребёнка в течение 3 дней отмечаются респираторные симптомы (кашель, насморк). Мать ввела ребёнку Виферон в свечах и вызвала врача-педиатра участкового. При осмотре врачом-педиатром участковым состояние ребёнка оценено как среднетяжелое, температура тела – 38,0°С, активен, аппетит не нарушен, кожные покровы чистые, физиологической окраски. Из носа обильное прозрачное жидкое отделяемое, отмечается редкий сухой кашель, склерит, умеренная гиперемия конъюнктив. В зеве умеренная гиперемия слизистых оболочек, миндалины за дужками без налётов, задняя стенка глотки зернистая, стекает прозрачная слизь. В лёгких дыхание везикулярное, хрипов нет. Тоны сердца ясные, ритмичные, живот мягкий, при пальпации безболезненный, печень и селезёнка не увеличены. Стул и диурез не изменены. Из анамнеза жизни известно, что преморбидный фон не отягощён. Привит ребёнок по возрасту. Два дня назад сделана прививка против гриппа (Гиппол плюс). Болеет редко. Семья благополучная. Есть старший ребёнок 5 лет, в настоящее время здоров, ходит в детский коллектив. Вопросы: 1. Поставьте и обоснуйте диагноз. Связано ли данное заболевание с вакцинацией против гриппа? 2. Определите и обоснуйте показания для госпитализации. 3. Требуется ли пациенту дополнительное обследование? Обоснуйте свое решение. 4. Назначьте необходимое лечение и обоснуйте его. 5. При каком условии необходим повторный осмотр ребёнка? СИТУАЦИОННАЯ ЗАДАЧА 42 [K001460] Диагноз: Аденовирусная инфекция, фарингоконъюнктивальная лихорадка, легкая форма, гладкое течение. Обоснование: - заболел остро вчера с подъема температуры до 37,6°С, появления насморка и редкого сухого кашля Синдромы: интоксикационный синдром; - синдром поражения респираторного тракта. Из носа обильное прозрачное жидкое отделяемое, отмечается редкий сухой кашель. В зеве умеренная гиперемия слизистых оболочек, миндалины за дужками без налётов, задняя стенка глотки зернистая, стекает прозрачная слизь. - синдром поражения глаз; склерит, умеренная гиперемия конъюнктив - легкая форма: лихорадка умеренной выраженности до 38, фарингоконъюнктивальная лихорадка, острый ринит, нет гепатоспленомегалии, нет осложнений. Госпитализация не показана (Показания к госпитализации - Тяжелые и осложненные формы заболевания; - среднетяжелые формы заболевания у детей до 1 года; - эпидемиологические показания Пациенту не требуется дополнительное обследование, так как отсутствуют клинические признаки бактериальной инфекции, требующие проведения общего анализа периферической крови для определения показаний к назначению антибактериальной терапии. Лечение острого назофарингита. Мать с первого дня болезни применяет для лечения ребѐнка Виферон (интерферон- альфа-2b), в качестве этиотропной терапии данный препарат можно продолжить до 5 дней, так как противовирусные препараты уменьшают длительность лихорадки на 1-2 дня, что улучшает качество жизни больного. Обильное теплое питье. В качестве симптоматической терапии возможно назначение антипиретиков только при температуре тела выше 38,5 °С – парацетамол 10/15 мг/кг. Офтальмоферон (глазные капли) по 1-2 капли закапывать в конъюнктивальный мешок 5 раз в день. Элиминационная терапия - введение в нос физиологического раствора 2-3 раза в день, что обеспечивает удаление слизи и восстановление работы мерцательного эпителия. Деконгестанты - коротким курсом до 2-3 дней для обеспечения борьбы с заложенностью носа. Ингаляции физиологического раствора для перевода кашля из сухого во влажный. Повторный осмотр необходим при сохранении температуры более 3 дней или ухудшении состояния для исключения бактериального осложнения заболевания и решения вопроса о коррекции терапии или необходимости госпитализации. |
