Задача 1 K000011. Основная часть
 Скачать 1.22 Mb. Скачать 1.22 Mb.
|
|
СИТУАЦИОННАЯ ЗАДАЧА 73 [K002529] Основная часть Девочка 5 лет заболела с подъёма температуры тела до 38°С, кашля, насморка. Через три дня температура - 39,2°С, катаральные явления усилились. Беспокоил сухой кашель с болью за грудиной, сильный насморк, появились яркая гиперемия конъюнктив, светобоязнь, отёчность век. На 4 день болезни лихорадила 39,5°С, на лице за ушами появилась пятнисто-папулёзная сыпь, к вечеру сыпь распространилась на всё лицо. На следующий день мать заметила распространение сыпи на кожу туловища, затем – на конечностях. Сыпь яркая, с течением заболевания становится крупнее, местами сливается. Кожный зуд не беспокоит. Вопросы: Сформулируйте предварительный диагноз. Обоснуйте поставленный Вами диагноз. Опишите вероятные изменения на слизистой полости рта и ротоглотки на 1-2 день болезни у пациента. Назовите возможные осложнения данного заболевания. Назовите меры профилактики данного заболевания. СИТУАЦИОННАЯ ЗАДАЧА 73 [K002529] Корь. Типичная, среднетяжелая форма, гладкое течение. Период высыпаний. Диагноз «корь, типичная форма» установлен на основании данных анамнеза: заболевание началось неделю назад с синдрома интоксикации (повышение температуры до 38,5°С), катарального синдрома (кашель, насморк), сохраняющихся в течение 4-5 дней, с присоединением явлений - Синдром поражение глаз яркая гиперемия конъюнктив, светобоязнь, отёчность век. - Синдром экзантемы: На 4 день болезни лихорадила 39,5°С, на лице за ушами появилась пятнисто-папулёзная сыпь, к вечеру сыпь распространилась на всё лицо. На следующий день мать заметила распространение сыпи на кожу туловища, затем – на конечностях. Сыпь яркая, с течением заболевания становится крупнее, местами сливается. Кожный зуд не беспокоит. этапностью появления сыпи со склонностью к слиянию. Опишите вероятные изменения на слизистой полости рта и ротоглотки на 1-2 день болезни у пациента. На 2-3 день катараьные явления нарастают. Ярко гиперемирована, разрыхлена, пятнистая слизистая оболочка щек. Сухой, грубый, навязчивый иногда лающий кашель, нарастающий в динамике. Осиплый голос, возможно развитие отека гортани, проявляющееся стенозом. За 1-2 дня до экзантемы на слизистой мягкого и твердого неба появляется коревая энантема – небольшие розовато-красного цвета, неправильной формы пятна размером 3-5 мм. Через 1-2 дня элементы энантемы сливаются и становятся неразличимы на гиперемированной поверхности слизистой оболочки. Одновременно с пятнистой энантемой появляется патогномоничный симптом кори – пятна Бельского-Филатова-Коплика – обычно на слизистой оболочке щек против малых коренных зубов, реже на слизистой губ, десен. Пятна имеют вид мелких, 1-2 мм, серовато-белых папул, окруженных узкой каймой гиперемии, не сливающихся между собой, не снимаются шпателем, сохраняются 2-3 дня, иногда можно их обнаружить до 1-2 дня высыпаний. Катаральные проявления ослабевают к 7-9 дню болезни в период пигментации Осложнения. Осложнения при кори могут сформироваться на любом этапе инфекции. В зависимости от этиологического фактора различают собственно коревые осложнения, обусловленные вирусом кори (первичные, специфические), и неспецифические (вторичные), вызванные иными возбудителями. По срокам развития осложнения подразделяются на ранние, развивающиеся в катаральный период и период высыпаний, и поздние, развивающиеся в период пигментации. Осложнения различают со стороны органов дыхания (пневмония, ларингит, ларинготрахеит, бронхит, бронхиолит, плеврит), пищеварительной системы (стоматит, энтерит, колит), нервной системы (энцефалит, менингоэнцефалит, менингит, миелит), органов зрения (конъюнктивит, блефарит, кератит, кератоконъюнктивит), органов слуха (отит, мастоидит), мочевыделительной системы (цистит, пиелонефрит), кожи (пиодермия, абсцесс, флегмона). 5. Специфическая профилактика: активную иммунизацию проводят в 12 месяцев живой ослабленной коревой вакциной с ревакцинацией в 6 лет. Иммунизация подро-стков и взрослых в возрасте до 35 лет не болевших, непривитых, не имеющих сведений о прививках против кори проводится двухкратно с интервалом 2-3 месяца,. Привитые однократно ревакцинируются однократно. Постэкспозиционная профилактика: детей, старше 12 месяцев, не болевших и не привитых ранее, немедленно (не позднее 5 дней от момента контакта) привить. Детям в возрасте от 3 до 12 месяцев вводят человеческий иммуноглобулин (3 мл 2 дозы). Подача экстренного извещения не позднее 12 часов после выявления больного. Госпитализация. По клиническим показаниям госпитализируются дети раннего возраста, больные со среднетяжѐлыми и тяжѐлыми формами заболевания. По эпидемиологическим показаниям – дети из закрытых детских учреждений, а также при отсутствии возможности соблюдения противоэпидемического режима по месту жительства больного. Больных изолируют до 5-го дня от начала высыпаний, при при-соединении пневмонии – до 10-го дня. Контактные дети старше 1 года не болевшие, непривитые и не имеющие сведений о прививках должны быть привиты в течение пер-вых 3 дней после контакта. Непривитым детям с противопоказаниями к вакцинации, а также привитым с иммунодефицитом (не позднее 5 –го дня контакта) для профилактики вводят нормальный человеческий иммуноглобулин в дозе 0,25 мл/кг. Карантин в детских учреждениях накладывают на детей до 9 лет на 21 день. Дезинфекцию не проводят. Условия выписки: по выздоровлению. Допуск в коллектив: не ранее 5 дня с момента появления сыпи при гладком течении заболевания, при осложнѐнных формах – через 10 дней. СИТУАЦИОННАЯ ЗАДАЧА 74 [K002530] Основная часть У девочки 5 лет при осмотре на коже была обнаружена экзантема с преимущественной локализацией на разгибательных поверхностях конечностей, спине, а также на лице, груди, ягодицах, где высыпания были более скудные. Элементы сыпи размером до 5 мм, розового цвета, не возвышаются над уровнем кожи, не сливаются между собой. При оценке объективного статуса врач-педиатр участковый отметила наличие мелкой розовой пятнисто-папуллёзной сыпи на лице, туловище, конечностях, на неизменённом фоне кожи. Увеличение затылочных и заднешейных лимфоузлов до 0,7-1,0 см, немного болезненных при пальпации. Слизистая ротоглотки слабо гиперемирована, на мягком нёбе несколько бледно-красных пятнышек. Слизистая щёк гладкая, блестящая. По внутренним органам патологии выявлено не было. Самочувствие ребёнка не страдало, хотя температура тела была 37,3°С. Из перенесённых заболеваний отмечались ОРВИ 1 раз в год. Аллергологический анамнез не отягощён. Детскими инфекционными заболеваниями не болела, на диспансерном учёте не состоит. По религиозным взглядам семьи девочка не вакцинировалась, иммуноглобулин никогда не вводился. Контакты с инфекционными больными в окружении ребёнка отрицаются, в детском саду карантинов нет. Вопросы: Сформулируйте наиболее вероятный диагноз. Обоснуйте поставленный Вами диагноз. Перечислите вероятные изменения в анализе периферической крови у пациентки. Укажите сроки плановой вакцинации детей данного инфекционного заболевания в соответствии с Национальным календарём профилактических прививок. Назначьте лечение пациентки. Каков прогноз при этой болезни? Для какой категории населения это заболевание представляет наибольшую опасность и почему? СИТУАЦИОННАЯ ЗАДАЧА 74 [K002530] Краснуха, типичная, лѐгкая форма, гладкое течение. Период разгара. Диагноз «краснуха, типичная, лѐгкой формы» установлен на основании - Самочувствие ребёнка не страдало, хотя температура тела была 37,3°С. - катарального синдрома Слизистая ротоглотки слабо гиперемирована, на мягком нёбе несколько бледно-красных пятнышек. - экзантемы на 2й день. экзантема с преимущественной локализацией на разгибательных поверхностях конечностей, спине, а также на лице, груди, ягодицах, где высыпания были более скудные. Элементы сыпи размером до 5 мм, розового цвета, не возвышаются над уровнем кожи, не сливаются между собой. на неизменённом фоне кожи. - лимфаденопатии специфической локализации Увеличение затылочных и заднешейных лимфоузлов до 0,7-1,0 см, немного болезненных при пальпации - Отсутствие вакцинации. Нормоцитоз или лейкопения при относительном лимфо-моноцитозе, плазмоцитоз. Активную иммунизацию проводят в 12 месяцев живой ослаблен-ной краснушной вакциной, ревакцинацию – в 6 лет. Лечение. Прогноз. Опасность. домашний режим; обильное дробное питьѐ; диета по возрасту. Этиотропного лечения не существует. Симптоматическое лечение: при затруднении носового дыхания – сосудосуживающие средства (Назол-беби, Називин и др.) При повышении температуры выше 38,5°С – жаропонижающие средства (Парацетамол, Ибупрофен). При легкой, стертой, формах краснухи с целью десенсибилизирующей терапии хлоропирамин 1-2 мг/кг в сутки через рот два раза в день в течение 7 дней Прогноз краснухи благоприятный. Осложнения (краснушный энцефалит) – редко. Опасность заболевание представляет для беременных женщин, не имеющих антител против вируса краснухи из-за тератогенного воздействия вируса на плод. Синдром врожденной краснухи (далее – СВК) является одним из возможных исходов внутриутробного заражения вирусом краснухи, особенно в первом триместре беременности. Врожденные дефекты, ассоциированные с СВК, включают заболевания сердца (незаращение артериального протока, стеноз легочной артерии, поражение клапанного аппарата или какой-либо сердечной перегородки), поражения глаз (катаракта, снижение остроты зрения, нистагм, косоглазие, микрофтальмия или врожденная глаукома), снижение слуха, отдаленные задержки умственного развития, гидроцефалия, незаращение мягкогои твѐрдого нѐба, неврологические нарушения. СИТУАЦИОННАЯ ЗАДАЧА 75 [K002537] Основная часть Ребёнок 1 года 6 месяцев (масса – 12 кг) заболел остро с повышения температуры тела до 38,8°С, насморка, малопродуктивного кашля. Родители лечили ребёнка самостоятельно (Бромгексин, Парацетамол, чай с мёдом, сок редьки). Ночью осиплый голос, «лающий кашель», в покое и при беспокойстве шумное дыхание. При осмотре ребёнок беспокоится, плачет: температура тела – 38,9°С, ЧД – 32 в минуту, ЧСС – 120 в минуту; при дыхании удлинён вдох, дыхание с втяжением ярёмной ямки; кожа бледная, чистая; дыхание жёсткое, хрипов нет, тоны сердца ясные. Вопросы: Предположите наиболее вероятный диагноз. Обоснуйте поставленный Вами диагноз. Укажите методы исследования с целью верификации этиологического фактора заболевания. Составьте план лечения. Укажите возможные осложнения заболевания. СИТУАЦИОННАЯ ЗАДАЧА 75 [K002537] ОРВИ. Острый обструктивный ларингит, стеноз гортани II. Диагноз «острый обструктивный ларингит, стеноз гортани II степени» установлен на основании анамнеза: заболел остро с повышения температуры тела до 38,8°С, насморка, малопродуктивного кашля. Ночью осиплый голос, «лающий кашель», в покое и при беспокойстве шумное дыхание. - объективно ребёнок беспокоится, плачет: температура тела – 38,9°С, ЧД – 32 в минуту, ЧСС – 120 в минуту; при дыхании удлинён вдох, дыхание с втяжением ярёмной ямки. 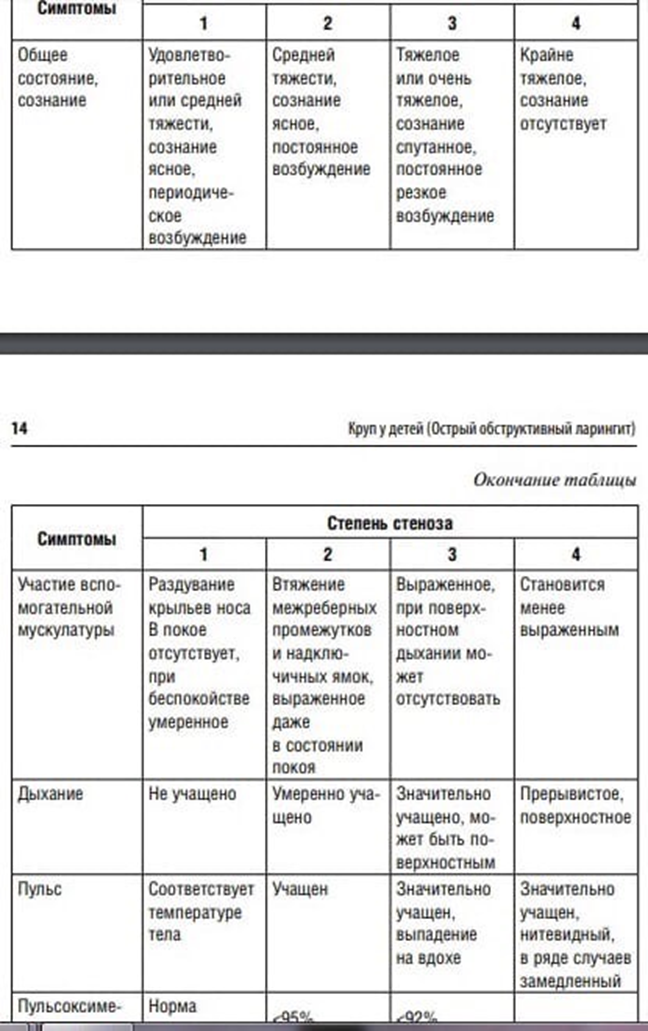 В качестве экспресс-диагностики применяют иммунофлюоресцентный метод исследования с меченными сыворотками против респираторных вирусов. Серологические методы исследования (нарастание титра антител в парных сыворотках) в динамике заболевания. бактериоскопия мазков при подозрении на дифтерийный круп Лечение. - Освободить от стесняющей одежды; обеспечить доступ свежего воздуха; - Успокоить ребенка; Игаляции ИГКС будесонид 250-50 мкг однократно через небулайзер. В случае неэффективности дексаметазон 0,6 мг/кг в/м. Спазмолитики (периферические вазодилятаторы и производные метилксантина); сосудосуживающие капли в нос. Затем госпитализация, постельный режим. Диета, обильное питье. При сатурации ниже 94-92 кислородотерапия. Дезинтокс терапия 20-30 мл/кг/сут под контролем диуреза Парацетамол 10-15 мг/кг при повышении температуры больще 38,5. Возможные осложнения: Стенозирование просвета верхних дыхательных путей обусловлено тремя компонентами: ■ отеком и инфильтрацией слизистой оболочки гортани и трахеи; ■ спазмом мышц гортани, трахеи, бронхов; ■ гиперсекрецией желез слизистой оболочки дыхательных путей, скоплением слизисто-гнойного отделяемого В случае поздней диагностики при стенозе гортани III—IV степени при невозможности интубации или коникотомии (трахеостомии) возможна смерть от асфиксии. • Бактериальный трахеит с клиническими симптомами стридора. • Гнойный ларинготрахеобронхит. • Пневмония. Присоединение пневмонии является ведущей причиной неблагоприятного исхода при вирусном крупе. СИТУАЦИОННАЯ ЗАДАЧА 76 [K002738] Основная часть Мальчик 14 лет заболел остро с повышения температуры тела до 38,5°С, которая держалась 3 суток. Мать заметила сыпь на лице, туловище, конечностях. При осмотре врачом-педиатром участковым на 2 день болезни: температура - 38,8°С, увеличение и болезненность затылочных, заднешейных, подмышечных лимфоузлов. Сыпь розовая, мелкая, пятнистая, обильная на всём теле, кроме ладоней и стоп, с преимущественным расположением на разгибательных поверхностях конечностей без склонности к слиянию. При осмотре ротоглотки: энантема в виде красных пятен на нёбе и нёбных дужках. Дыхание везикулярное, хрипов нет. Тоны сердца чистые, ритмичные. Живот мягкий, безболезненный. Печень +1 см, селезёнка +1 см из-под краёв рёберных дуг. Привит против кори, краснухи и паротита в возрасте 1 года. Контакт не известен. Общий анализ крови: гемоглобин - 135 г/л, эритромицин - 4,1×1012/л, лейкоциты - 6,3×109/л, эозинофилы - 5%, палочкоядерные нейтрофилы - 1%, сегментоядерные нейтрофилы - 30%, лимфоциты - 53%, моноциты - 3%, плазматических клеток - 8%. СОЭ - 12 мм/час. Вопросы: Поставьте клинический диагноз. Проведите обоснование диагноза. Проведите дифференциальный диагноз. Назначьте лечение. Какие исследования необходимы для подтверждения диагноза? СИТУАЦИОННАЯ ЗАДАЧА 76 [K002738] Краснуха, типичная, среднетяжелая форма, гладкое течение. Период разгара. Опорные диагностические клинические симптомы: Проведена неполная вакцинация против краснухи (ревакцинация – в 6 лет) синдрома интоксикации (38,5°С ) присоединения - катарального синдрома (лѐгкий насморк, небольшой кашель) При осмотре ротоглотки: энантема в виде красных пятен на нёбе и нёбных дужках. - экзантемы на 2й день с одномоментностью распространения, отсутствие этапности высыпаний. Сыпь розовая, мелкая, пятнистая, обильная на всём теле, кроме ладоней и стоп, с преимущественным расположением на разгибательных поверхностях конечностей без склонности к слиянию.- лимфаденопатии специфической локализации увеличение и болезненность затылочных, заднешейных, подмышечных лимфоузлов В ОАК - плазматические клетки. Дифференциальный диагноз: Корь. Наличие симптомов интоксикации и сыпи. Выявление иммуноглобулин ов класса М к вирусу кори. Мелкопятнистая или пятнистопапулезная сыпь, склонная к слиянию; высыпает на 4-5 день болезни. Характерна этапность высыпания в течении 3х дней – лицо, туловище, конечности; в динамике - пигментация, и шелушение. На слизистой щек, десен, губ – белесоватые папулы: пятна Бельского-ФилатоваКоплика, появляются на 2-3 день болезни, сохраняются 2-3 дня; на слизистой твердого и мягкого неба – розовые пятнышки, появляются одновременно с экзантемой. Выражены интоксикация, катар верхних дыхательных путей, конъюнктивит. Аллергичес кая сыпь. Наличие сыпи. Обследование на аллергены Полиморфная сыпь: пятнистопапулезные и уртикарные элементы, сопровождающиеся зудом, без интоксикации, лихорадки, катаральных явлений. Появляются после контакта с потенциальным аллергеном (медикаменты, пищевой продукт и др.) Скарлатина. Наличие симптомов интоксикации, сыпи. Бактериологический анализ из ротоглотки на патогенную флору. Гнойный тонзиллит, мелкоточечная сыпь на гиперемированном фоне кожи, одномоментность появления сыпи, бледный носогубной треугольник, отсутствие катаральных явлений,"малиновый язык", крупнопластинчатое шелушение кожи пальцев рук и ног, ладоней и подошв. Ветряная оспа. Наличие симптомов интоксикации и сыпи. Выявление иммуноглобулинов класса М к вирусу варицелла зостер. везикулезная сыпь на коже, в том числе на волосистой части головы, и слизистых, «ложный полиморфизм»: пятно-папула- везикулакорочка, контакт с больным ветряной оспой или опоясывающим герпесом Амбулаторное лечение. домашний режим; обильное дробное питьѐ; диета по возрасту. Этиотропного лечения не существует. Симптоматическое лечение: при затруднении носового дыхания – сосудосуживающие средства (Назол-беби, Називин и др.) При повышении температуры выше 38,5°С – жаропонижающие средства (Парацетамол, Ибупрофен). При легкой, стертой, формах краснухи с целью десенсибилизирующей терапии хлоропирамин 1-2 мг/кг в сутки через рот два раза в день в течение 7 дней Для подтверждения диагноза необходимо: - Вирусологический метод: изоляция вируса при посеве биологического материала на эмбриональные ткани. - Индикация РНК вируса краснухи в крови методом ПЦР - Серологические методы: нарастание титра антител к вирусу краснухи в РПГА, РСК, РН в 4 и более раз; - определение уровня спе-цифических IgМ и IgG в ИФА |
