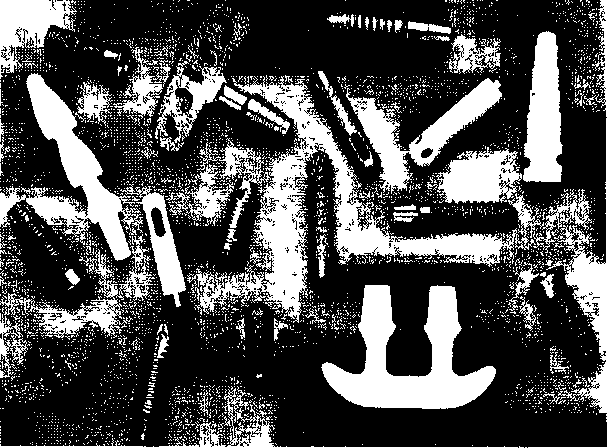Робустова новая. Литература для студентов стоматологических факультетов медицинских вузов хирургическая стоматология г Под редакцией
 Скачать 8.34 Mb. Скачать 8.34 Mb.
|
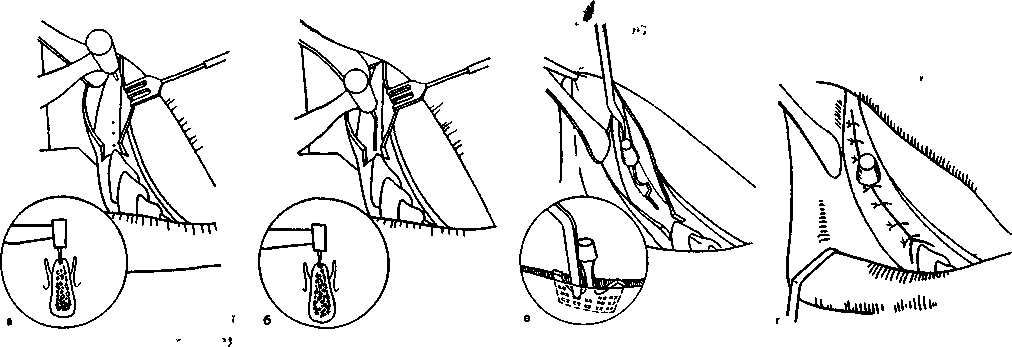
Глава 17 ЗУБНАЯ И ЧЕЛЮСТНО-ЛИЦЕВАЯ ИМПЛАНТАЦИЯес», «Рпа-деп1», «А«1;га» и др. На основе отечественных круглых имплантатов разработана пористая конструк-Рис. 17.1. Внутрикостная зубная имплантация плоской формы и в форме корня зуба. При установлении имплантатов следует помнить о необходимой длине кости до отдельных анатомических образований: 1—2 мм до дна верхнечелюстной пазухи и носа, 2 мм — до канала нижней челюсти и нижнего альвеолярного нерва, 5 мм — до подбородочного отверстия. Наличие больших беззубых промежутков, когда нельзя использовать обычные съемные протезы, за неимением адекватной опоры, является также показанием к имплантации. Отсутствие зубов в дистальных отделах челюстей и некоторые клинические ситуации при плохой фиксации зубных протезов, в том числе у людей определенных профессий (певцы, артисты, педагоги и др.), являются показаниями к имплантации. В таких случаях в зависимости от условий имплантаты могут быть опорой несъемных зубных протезов или позволяют улучшить фиксацию и стабильность съемных зубных протезов. Учитывая имеющееся большое количество имплантатов и их конструкций, следует ориентироваться не на рекламные рекомендации изготовителей, а на конкретные условия в полости рта у пациента. Необходимо учитывать клиническую картину и такие параметры, как степень атрофии кости, окклюзион-ные соотношения челюстей, положение нижнечелюстного нерва, верхнечелюстной пазухи и полости носа, состояние имеющихся зубов и слизистой оболочки, в том числе ее толщину. В зависимости от этих условий выбирают вид имплантата. Кроме того, с учетом будущей функции зубного протеза решается вопрос о числе имплантатов, виде его конструкции (число головок, опорных балок, плеча и др.). До операции назначают стимуляторы фагоцитоза — пентоксил, метилурацил, милайф, лимон- имплантаты ник, аскорбиновую кислоту, сорбенты. Препараты пациент принимает в течение 10 дней — 3 нед. За 5 дней до вмешательства рекомендуется прием гомеопатического препарата «Траумель» в таблетках рег оз. Плоские имплантаты представляют собой чаще единую конструкцию, иногда сборную, состоящую из внутрикостной части — тела, шейки, и надальвеолярной — головки или головок. Тело может быть разнообразной конструкции. В поперечном разрезе имплантат имеет прямоугольную форму, высота его от 8 до 15 мм, длина 15—30 мм (рис. 17.1). Преимуществом плоских имплантатов является возможность использования при имплантации в качестве второй опоры собственные зубы. Кроме того, узкая конструкция имплантата может быть применена при атрофии альвеолярного отростка и небольшой его ширине. предложил для лучшей интеграции обработку внутрикостной поверхности тела имплантата в виде призм и установил плотное сращение его с костью. Плоские имплантаты «Конмет» имеют на поверхности плазменное титановое напыление и увеличивающие остеоинтеграцию конструкции. Наиболее распространены имплантаты плоской формы зарубежные (ранние имплантаты «1лп-1со\у», «Ога1юшс8», «Рагк-Оеп1а1», «Вю-1ос»; отечественные конструкции — «ВНИИМТ», «АСИ-1М». Тело имплантата может быть изогнуто для адаптации к форме альвеолярного гребня, его 471 можно корректировать так, чтобы избежать соприкосновения и травмы подбородочного отверстия, нижнечелюстного нерва, верхнечелюстной пазухи. Рекомендуется изогнуть шейку и надаль-веолярные штифты или головки для создания адекватного параллелизма в зависимости от окклюзии опорных зубов. Головке (или головкам) может быть придана определенная форма — чаще уменьшают ее высоту для создания нужного межчелюстного промежутка. Имплантаты («Конмет», «Плазма Поволжья») из-за покрытия не могут корригироваться во время операции и все процедуры осуществляют с аналогом на модели. Подготовка к операции. Пациент должен быть санирован. Предоперационная подготовка зависит от имеющихся сопутствующих заболеваний. В день операции за 40 мин назначают антибиотики внутрь (рокситромицин — 150 мг или кларитро-мицин — 500 мг или спиромицин — 1,5 млн ЕД). Для антисептической обработки полость рта перед операцией рот орошают в течение 2—3 мин раствором хлоргекседина или его производным (кор-содил или элюдрил) или делают ротовые ванночки. В качестве противоотечного и противовоспалительного препарата за 30—40 мин до операции назначают кортикостероиды, в том числе 4—8 мг дексаметазона. Обезболивание, премедикация. Операцию установления имплантата или имплантатов проводят под местным потенцированным обезболиванием анестетиками амидного ряда с добавлением сосудосуживающих средств (адреналин, норадреналин, филипрессин) в концентрации 1:100 000; 1:200 000, согласно данным функционального состояния, в том числе сердечно-сосудистой и других систем с учетом сопутствующих болезней. Обязательна премедикация, которая определяется степенью сложности имплантаци-онной хирургии, характером сопутствующих болезней и особенностями психоэмоционального состояния пациента. Операция установления плоских имплантатов заключается в следующем. Делают разрез по альвеолярной дуге через слизистую оболочку и надкостницу. Отслаивают слизисто-надкостничный лоскут по обе стороны альвеолярной части нижней челюсти и альвеолярного отростка верхней челюсти по гребню альвеолярной дуги перфорируют круглым бором кортикальную пластинку (рис. 17,2, а). При помощи боров и сверл создают тоннель нужной длины и глубины — костное ложе для имплантата (рис. 17.2, б). При работе в кости с помощью бормашины обязательно охлаждение кости стерильным изотоническим раствором хлорида натрия, раствором Рингера, раствором хлор-гексидина и его производных с изотоническим раствором натрия хлорида в соотношении 1:3. После необходимых подгонок в костное ложе вводят имплантат и легким постукиванием по плеченаса-дочному инструменту молотком плотно фиксируют его в кости в нужном положении (рис. 17.2, в). Для последующей интеграции важна плотная стабильная фиксация имплантата. Иногда с этой целью кортикальную пластинку снимают только у шейки и одного плеча тела, а ложе формируют в губчатом веществе на всю длину имплантата. Вводя последний в тоннель, второе плечо тела легким постукиванием фиксируют в кости. Слизисто-надкостничный лоскут укладывают на место, иссекают или «выщипывают» специальным инструментом слизистую оболочку для нормального стояния надальвеолярной части. На слизистую оболочку и надкостницу накладывают швы (рис. 17.2, г). В зависимости от выраженности реактивных воспалительных явлений заготовленную каппу надевают на головку имплантата через 10—14 дней после оперативного вмешательства. Окончательную фиксацию протеза производят через 3—6 нед после операции (рис. 17.2, д). При этом следует обратить внимание на необходимость твердой фиксации протеза. Это очень важное условие для репаративных процессов в кости. Реже устанавливают плоские разборные имплантаты, предназначенные для двухэтапного хирургического лечения. На первом этапе производят остеотомию и установление имплантата с зашиванием над ним мягких тканей наглухо. Через 3—6 мес вскрывают имплантат, удаляют запорный винт, ставят опорную головку и через 7—14 дней проводят ортопедическое лечение. Многие авторы считают недостатками плоских имплантатов необходимость создания костного ложа в кости, вследствие которого образуется ее дефект, и, кроме того, их непрямое соприкосновение с костью, что ведет к фиброинтеграции. Последняя при жевательной нагрузке нарушает стабильность плоского имплантата, а возникающая подвижность его еще больше, чем цилиндрического. Эта причина обусловливает меньшую долговечность плоского имплантата и ортопедической конструкции в целом. Вместе с тем Ь.Ьт1со\у и СН.^е188, имеющие 30—35-летний опыт работы с плоскими имплантатами, отмечают высокую эффективность и стабильность их в течение многих лет. Плоские имплантаты преимущественно ставят одиночно на все участки нижней челюсти и при дистальном отсутствии зубов — на нижней и верхней челюстях. Плоские или пластиночные имплантаты используют в качестве опоры вместе с естественными зубами. Двадцатилетний опыт установления имплантатов плоской формы в нашей стране показывает эффективность и долговечность отечественных конструкций «ВНИИМТ», «АСИ-Ш» («МЕТ-ТЭМ»), «Плазма Поволжья», «Конмет» и экономичность их. 472 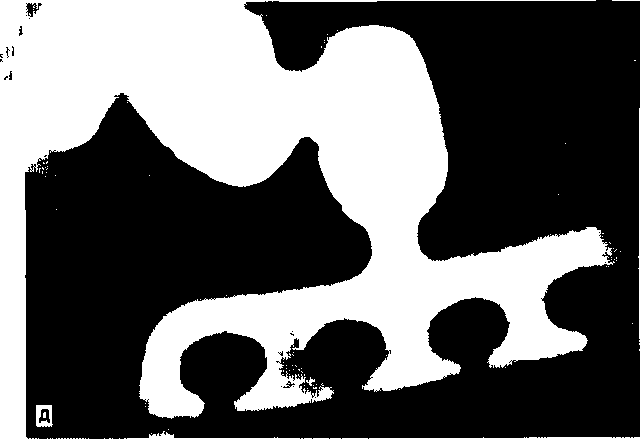 Рис. 17.2. Имплантация конструкции плоской формы. а — перфорация кортикальной пластинки, б — образование тоннеля соответственно длине, ширине и высоте тела имплантата; в — установление имплантата плечепосадоч-ным инструментом, г — зашивание раны, д — рентгенограмма дистального отдела нижней челюсти после протезирования с опорой на имплантат. ^ Импаантаты круглой формы. Основой для всех имплантатов в форме корня зуба или круглой формы является система «Бранемарк». На ее принципе разработаны многочисленные другие виды имплантатов. Каждая система отечественных и зарубежных имплантатов имеет набор оригинальных инструментов для остеотомии и введения имплантата в кость и его фиксации. Круглые или в форме корня зуба имплантаты бывают разной формы — винтовые, цилиндрические, винто-цилиндрические. Тело их может быть сплошным, полым, конусовидным, имеющим на поверхности желобки, нарезки, отверстия, покрытия (см. рис. 17.1). Винтовые имплантаты делятся на стандартные и самонарезные. Тело имплантата состоит из шейки и корневой части. У винтовых имплантатов большое значение имеет форма резьбы. Наиболее оптимальной для стабильности и остеоинтеграции имплантата является выраженность резьбы в прикоронковой части. Для увеличения площади соприкосновения тела цилиндри- ческого или винто-цилиндрического имплантата с костью и макроблокировки используют такие элементы, как отверстия, канавки, прорези и другие виды геометрии конструкций. Загрубление тела имплантата в виде покрытий титаном, гидроксил-апатитом создает микроблокировку, что также увеличивает площадь контакта имплантата с костью. Разрабатываются новые технологии покрытия тела имплантата —лазерное, обработка сверхмощными ионными пучками. Диаметр круглых имплантатов 3—6 мм, длина 7—20 мм. К имплан-татам круглой формы прилагаются запорный винт, которым закрывают тело имплантата, винт-заживления, используемый после второго хирургического этапа для заживления мягких тканей у шейки, опорные головки и другие элементы супраструктуры, необходимые на этапе протезирования. Наиболее распространенными из них являются системы «Вгапетагк» («МоЬе1Ьа1сег»), «Во-пеГи», «8!еп-О88», «Соге-Уеп1», «Са1сп 31 Т Г Робустом 473 ция с амортизатором и без него, разборный (для двухфазной процедуры) и неразборный (для однофазной процедуры) варианты, а также формы с эффектом памяти (М.З.Миргазизов, В.Э.Гюнтер, В.И.Итин). Разработаны и широко применяются отечественные имплантаты круглой формы: «Контраст», «Лико», «Дива», «Конмет», белорусский — «Радикс». Имплантаты в форме корня зуба могут быть од-ноэтапными «ЛМ», «Конмет» и двухэтапными («Соге-Уеп1», «Са1е11ес», «51еп-о88», «Лико», «Дива», «Радикс»). В первом случае они устанавливаются после остеотомии и их надальвеолярная часть находится над костью или шейка — вровень с костью. Протезирование проводят через 3— 6 мес. Во втором случае остеотомия и установление имплантата завершаются глухим зашиванием мягких тканей над ним; на втором этапе через 3— 6 мес имплантат вскрывают, устанавливают су-праструктуру и проводят протезирование. Возможность использования биоматериалов позволяет шире применять стандартные двухэтапные имплантаты для одноэтапного лечения. Имплантат ставят вровень или несколько выше края кости, а мягкие ткани зашивают вокруг запорного винта или чресслизистого удлинителя. В отдельных случаях при установлении имплантатов мягкие ткани удаляют мукотомом и на участке обнаженной кости производят остеотомию. Преимущественно используют винтовые и вин-то-цилиндрические имплантаты, реже цилиндрические. Имплантаты ставят одиночно при дефекте одного зуба, группой — при потере нескольких зубов, используя их в качестве опор для съемных и несъемных конструкций зубных протезов (рис. 17.3). Одни авторы предлагают использовать их только в виде опоры для изолированного протеза, другие считают возможным их применение вместе с естественными зубами. Специально предназначенные для включения естественных зубов в ортопедическую конструкцию протеза имплантаты круглой формы — ЛУ12 имеют амортизационную систему между внутриальвеолярной и надальвео-лярной частями. Операцию установления имплантатов в форме корня зуба осуществляют после подготовки, обезболивания и премедикации аналогично описанию при остеотомии и введении плоских конструкций. Обязательны санация полости рта и высокий уровень гигиены. Проводят разрез и отслаивание слизисто-надкостничного лоскута или иссечение небольшого участка слизистой оболочки над альвеолярным гребнем в нужном месте для установления имплантата, а также мукотомом можно «выщипывать» округлой формы фрагмент мягкой ткани. Обычно для остеотомии используют 4 последовательно вводящихся инструмента для создания костного ложа: перфорация кортикальной пластинки; сверление направляющим, а затем формирующим сверлом; зенковка; нарезка резьбы. На главных этапах остеотомии проверяют глубину и правильное положение ложа для имплантата. Создав ложе, вкручивают винтовой имплантат. Цилиндрические имплантаты не требуют нарезки резьбы, и их вводят легким поколачивани-ем. При остеотомии требуется охлаждение изотоническим раствором хлорида натрия, раствором Рингера, раствором хлоргекседина в разведении с изотоническим раствором в соотношении 1:3. В отдельных случаях после остеотомии направляющим и формирующим сверлом вручную вводят самонарезающиеся имплантаты. Можно проводить формирование ложа в кости при помощи долот разных размеров и молотка. Имплантат закрывают запорным винтом. В одних случаях сли-зисто-надкостничный лоскут укладывают на место и фиксируют швами над имплантатом, в других — мягкие ткани зашивают вокруг запорного винта. Через 3—4 мес на нижней челюсти и через 4— 6 мес на верхней проводят второй этап имплантации. В одних случаях вскрывают имплантат, удаляют запорный винт и ввинчивают опорную головку, подготавливают ортопедическую конструкцию зубного протеза, через 2—3 нед фиксируют постоянный протез. В других случаях запорный винт меняют на винт заживления и через 2—3 нед ставят опорную головку, на которой фиксируют зубной протез (рис. 17.4). В день операции установления имплантатов плоской формы и в форме корня зуба начинают антибиотикотерапию и продолжают ее 6—8 дней. После вмешательства показаны холод в течение 2 ч, прием обезболивающих препаратов, жидкая пища в течение 7—14 сут. После еды проводят полоскание 0,12 % растворами хлоргексидина или его производными. Перевязки и наблюдение у врача осуществляют в течение 3 нед, а затем контроль — 1 раз в месяц. После второго этапа и ортопедического лечения осмотры врачом показаны каждые 3—4 мес. Оценку результатов имплантации определяют по следующим критериям: неподвижность имплантата, отсутствие кровоточивости имплантато-десневого соединения; погружение зонда на 2—4 мм, отсутствие боли и воспаления в области имплантата; отсутствие деструкции кости у шейки и тела; потеря кости в первый год функционирования — 1,49—1,5 мм и последующая атрофия кости — 0,1 мм в каждый последующий год; функциональный и эстетический успех зубных протезов, опирающихся на имплантат; высокий уровень гигиены. Мировой опыт показывает, что при 5-летнем функционировании остео-интегрированных конструкций, успех был достигнут в 95 % случаев, при функционировании в тот же срок других видов имплантатов — 85 %, при 10-летнем сроке их функционирования — 80%. 474 31 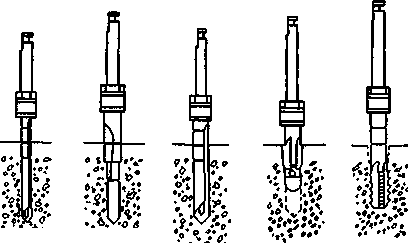 о • •« л > . \ »'., :.'•?. Рис. 17.3. Имплантация конструкции в форме зуба. а — винтового имплантата, б — цилиндрического имплантата, в — одноэтапного винто-цилиндрического, г — рентгенограмма нижней челюсти после установления балки на имплантатах для фиксации зубного протеза. 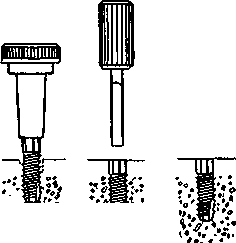 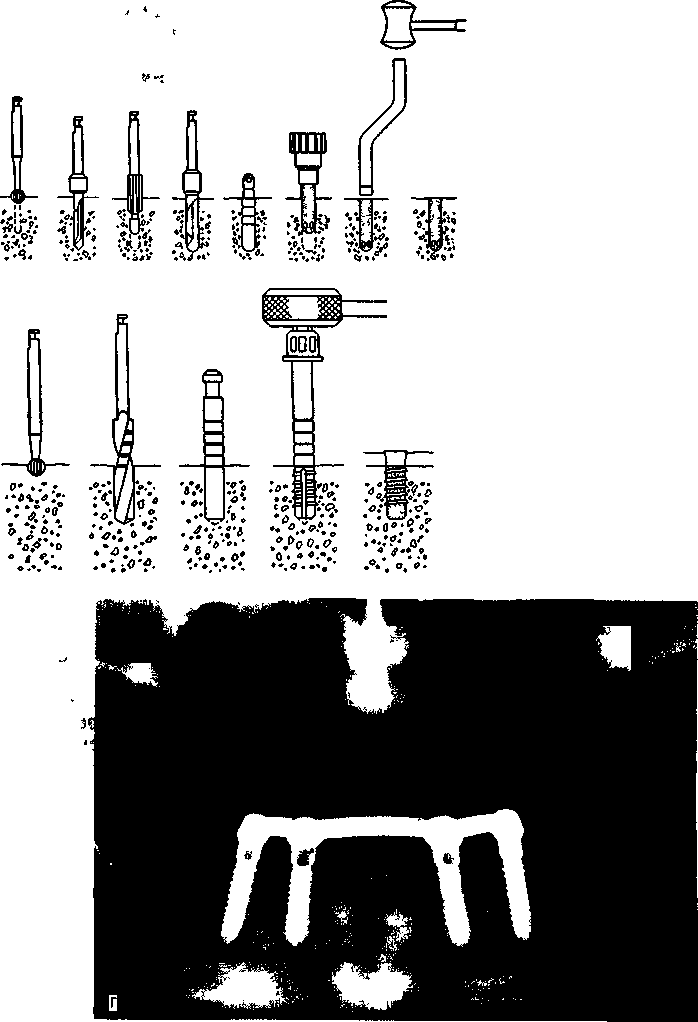 * :ч ••} ?У • о !$*-' •^ О. в*о •» г-"1? -'ГЯ!'.» л'/-^;°л "о'.«л« ^•УЙ* °гг/;?'« *.»••«•'• •;..'.*" 31' 475  Рис. 17.4. Второй этап имплантации. а — этапы вскрытия имплантата, фиксации опорных головок и коронок на них, б — использование цилиндрических имплантатов в разных конструкциях зубных протезов Эффективность зубной имплантации достигается не только адекватной, щадящей хирургией установления конструкции и правильной нагрузкой на зубные протезы, а также высоким уровнем гигиены, осуществляемой врачом и самим пациентом. Осложнения после имплантации определяются характером взаимодействия конструкции импланта- 476 та с окружающими тканями. Необходима биосовместимость их, в противном случае не происходит ос-теоинтеграции имплантата и окружающей кости. При неправильной и травматичной технике введения имплантата, неправильном ортопедическом лечении, развитии воспалительных явлений возможно отторжение имплантата. Большое значение в развитии таких осложнений имеют перегрев тканей при остеотомии, в том числе костной, плохая гигиена полости рта и надальвеолярной части имплантата, недогрузка или перегрузка имплантата. Различают ранние и поздние осложнения. Ранние осложнения развиваются в первые дни до 2—3 нед после операции — нагноение мягких тканей, расхождение швов, прорезывание имплантата через слизистую оболочку; поздние возникают в различные сроки функционирования имплантата. Возможно поражение прилегающей к конструкции слизистой оболочки — мукозит или развивается воспаление у имплантата с вертикальной или горизонтальной резорбцией кости — пе-риимплантит. Прогрессирование воспалительных явлений может вести к подвижности имплантата и его отторжению. Лечение при развитии мукозита, периимплантита заключается в антисептической обработке пораженных тканей, проведении блокад анестетиками с линкомицином, блокад ампу-лированным «Траумелем». Лекарственные препараты вводят по типу инфильтрационной анестезии ежедневно или через день (всего 4—6 процедур). При периимплантите и выраженной резорбции кости по периметру имплантата показана не-кротомия с замещением возникшего дефекта кости биоматериалами — аутокостью, аллокостью, синтетической костью, ксенотканями и их комбинациями. Прогрессивным является использование стимуляторов роста кости, в том числе пептидов, плазмы, обогащенной тромбоцитами. Для профилактики воспалительных осложнений имплантации пациента обучают гигиене и уходу за имплан-татами. Неточности клинической и рентгенологической диагностики, технические ошибки при имплантации могут вести к прободению верхнечелюстной пазухи, носовой полости, повреждению нижнего альвеолярного нерва, вестибулярной или оральной стенки альвеолярного отростка, альвеолы соседнего зуба. Исход. При правильной оценке общего статуса организма, клинико-рентгенологической и ортопедической диагностике, правильном выборе конструкции имплантата, оптимальной технике оперативного вмешательства и зубного протезирования исход операции бывает благоприятным, и срок функционирования имплантата достигает 10—19 лет (по данным зарубежных авторов, 10— 20 лет) и более. Методы пластики при зубной имплантации. При операции зубной имплантации возможны непредвиденные ситуации: отлом передней или задней стенки кости, нехватка или дефект ее В таких случаях используют аутокость, аллокость, гидроксилапа-тит, трикальций-фосфат, ксеноткани. Биоматериалы устраняют нехватку кости у участка имплантата. Эффективно закрытие их различными мембранами, подслизистым введением пленки «Диплен-Дента». Дефект мягкой ткани устраняют пересадкой аутотканей, аллокожи, аллокардии. Отмечено, что биоматериалы, укрытые мембраной или пленкой, не только способствуют остео-интеграции, но и предотвращают воспалительные явления в области имплантата. Поднадкостничные имплантаты представляют собой конструкцию, которая опирается на альвеолярный отросток или альвеолярную часть и тело челюстей (рис. 17.5). Поднадкостничные имплантаты применяют при значительной атрофии кости, когда нельзя создать полноценное жевание съемными конструкциями протезов. Различают частичные и полные Поднадкостничные имплантаты Имплантат состоит из головки, шейки и опорной части, представляющей вестибулярную и оральную ветви опорных плечей, а также стабилизирующих и фиксирующих элементов. Имплантат, опираясь на значительный участок поверхности кости, постепенно соединяется с ней плотной фиброзной тканью, исходящей из периоста (Си ^/е!8з). Трансдесневые штифты проходят от альвеолярной конструкции имплантата через десну и являются опорой съемного протеза, фиксируемого винтами, кнопочными элементами, крючками. Операция при установлении поднадкостничных имплантатов. Хирургическая техника для установления поднадкостничного имплантата довольно проста и состоит из скелетирования альвеолярного отростка и тела челюсти. Следует иметь в виду анатомические особенности челюсти и прикрепление к ней мышц. Они могут создавать препятствия для фиксации имплантата. Поэтому под-бородочно-язычные мышцы должны быть отслоены, а такие анатомические образования, как подбородочный бугорок и другие, сглажены для адекватной фиксации конструкции имплантата. Снятый после этого слепок и изготовленная модель позволяют определить форму имплантата. Модели в артикуляторе оценивает врач-ортопед: определяет конструкцию имплантата, число и расположение опорных головок, а также все особенности будущего зубного протеза В одних случаях рану временно зашивают, а через 4—8 ч снова обнажают, закрепляют конструкцию имплантата, слизи-сто-надкостничный лоскут укладывают на место и фиксируют швами. Обращают внимание на положение слизистой оболочки по отношению к штифтам и удаляют ее избыток вокруг них. Надевается временный протез или каппа, которые за- 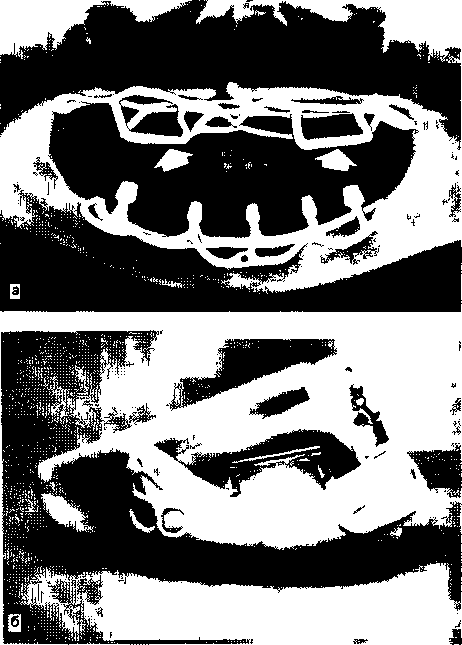 Рис. 17.5. Поднадкостничные имплантаты. а — на верхней и нижней челюстях, б — конструкция с гидроксилапатитным покрытием. меняются через 6—8 нед на постоянный зубной протез. В других случаях рану после снятия слепка зашивают и через 1—1,5 мес после изготовления поднадкостничного имплантата вновь рассекают слизистую оболочку и надкостницу, обнажают костную ткань, фиксируют металлическую конструкцию и по тем же правилам ушивают рану, а на штифтах закрепляют временный протез, затем (через 2 мес) постоянный. Последний не должен соприкасаться со слизистой оболочкой. Во всех послеоперационных периодах больному рекомендуют принимать в течение 10—14 дней жидкую пищу — стол № 2 «челюстной». В нашей стране наибольшую трудность представляют изготовление металлической конструкции при помощи высокого литья (на огнеупорных моделях из КХС или титанового сплава) и последующее ортопедическое лечение. В настоящее время за рубежом продолжают совершенствовать Поднадкостничные имплантаты: во-первых, используют конструкции, покрытые биоактивными материалами; во-вторых, с помощью компьютерной томографии (КТ) создают модели для изготовления слепка с кости до оперативного обнаже- 477 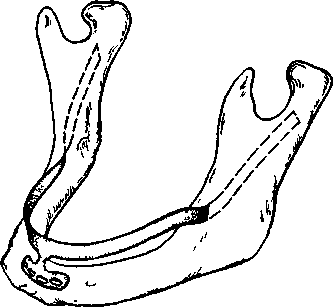  Рис. 17.6. Ра мусный имп лантат. ния челюсти и по нему — конструкции. Поднад-костничные имплантаты преимущественно применяют на нижней челюсти. Внутрикостно-поднадкостничные имплантаты представляют комбинацию внутрикостного плоского и поднадкостничного имплантата. Методика операции состоит в создании ложа для внутри-костной части и скелетирования сегмента челюсти для фиксации накостной части конструкции. Применение внутрикостно-поднадкостнич-ных имплантатов показано для устранения дефекта зубов на ограниченных участках челюстей. Рамусный имплантат используют при значительной атрофии нижней челюсти [ТаШт Н., 1990]. Конструкция состоит из центральной внутрикост-ной части, вводимой в подбородочный отдел нижней челюсти. Концы внекостной части, отходя от центрального отдела, идут над альвеолярной частью челюсти и крепятся внутрикостно в области ветвей (рис. 17.6). На поставленной конструкции фиксируют съемный зубной протез. Чрескостные имплантаты устанавливают при отсутствии зубов и значительной атрофии нижней челюсти, когда сохранен симфиз. После рассечения мягких тканей откидывают слизисто-надкостничный лоскут, обнажают кость, проводят сквозную остеотомию и в образованные отверстия вводят чрескостные штифты. Соответственно им рассекают снаружи околочелюстные мягкие ткани у подбородочного симфиза и вводят сквозь кости штифты, соединяют их пластиной по краю подбородочного отдела нижней челюсти и рану снаружи зашивают наглухо. Вокруг концов штифтов, выступающих в полость рта, зашивдют мягкие ткани — слизистую оболочку и надкостницу, иссекая участки соответственно установленной супра-структуре. Временный протез одевают через 10— 14 дней, постоянный — через 3—4 мес. Внутрислизистые имплантаты. При значительной атрофии кости и плохой фиксации протеза в слизистой оболочке неба по гребню альвеолярного шрдотка прОвОДя I шл-сЧйНии ТКсЩбЙ 'ОКруГЛОИ формы. Соответственно им на протезе верхней че-478 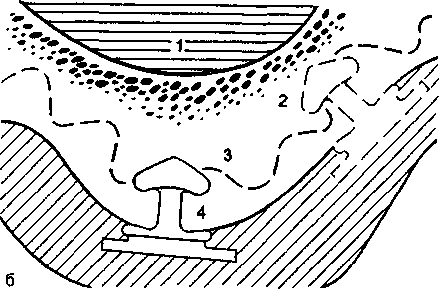 Рис. 17.7. Внутрислизистые имплантаты для фиксации съемного зубного протеза. а — зубной протез с отверстиями для фиксации внутрисли-зистых имплантатов; б — соотношение имплантатов на зубном протезе с дефектами слизистой оболочки твердого неба: 1 — зубной протез, 2 — подслизистая ткань, 3 — уча-сток образованного дефекта слизистой оболочки, 4 — тита-новый имплантат, вмонтированный в зубной протез (схема). люсти делают углубления, в которые вставляют имплантаты. Головки имплантата должны входить в перфорационные отверстия слизистой оболочки. При ношении протеза с внутрислизистыми имплантатами первые 3—4 нед могут быть болевые ощущения, которые ликвидируются при полной эпителизации ран (рис. 17.7). Рекомендуется соблюдение гигиены полости рта и протеза.   Подслизистые имплантаты. Фиксация протеза посредством помещенного под слизистую оболочку имплантатов-магнитов позволяет улучшать пользование ими как на верхней, так и на нижней челюсти. Магнитные имплантаты помещают в нижнем отделе свода преддверия рта у верхней или нижней челюсти. Проведя рассечение тканей, у свода фиксируют имплантат на кости, а рану зашивают наглухо. На протезе точно в соответствии с локализацией магнитного имплантата на кости располагают аналогичный имплантат противоположной полярности, при этом протез хорошо фиксируется. Подслизистые имплантаты. Фиксация протеза посредством помещенного под слизистую оболочку имплантатов-магнитов позволяет улучшать пользование ими как на верхней, так и на нижней челюсти. Магнитные имплантаты помещают в нижнем отделе свода преддверия рта у верхней или нижней челюсти. Проведя рассечение тканей, у свода фиксируют имплантат на кости, а рану зашивают наглухо. На протезе точно в соответствии с локализацией магнитного имплантата на кости располагают аналогичный имплантат противоположной полярности, при этом протез хорошо фиксируется.Дополнительные операции при внут-рикостной зубной имплантации. При зубной имплантации часто требуются дополнительные операции на мягких тканях: вестибулопластика, создание и углубление сводов преддверия рта, пересадка свободных, на питающей ножке слизистых лоскутов, свободных тонких, расцепленных кожных лоскутов для замещения недостающей слизистой оболочки. Для восполнения недостающих мягких тканей применяют также консервированный аллодерм, перикард. Установление имплантатов, особенно в форме корня зуба, может потребовать увеличения кости. Рис. 17.8. Имплантацион-ные конструкции. а — мини-пластины и винты; б — имплантат для замещения мыщелкового отростка. В качестве материала для наращивания кости используют аутокость, аллокость, керамику, ксе-ноткани человеческого и животного происхождения, а также их комбинации. Большую перспективу имеет использование при пластике кости стимуляторов ее роста — полипептидов, плазмы, обогащенной тромбоцитами, остеобластных клеток, морфогенетического протеина. Комбинация биоматериалов и стимуляторов роста кости увеличивает остеогенез на 30—40 %. При зубной имплантации могут потребоваться поднятие дна носа или верхнечелюстной пазухи, выделение нижнего альвеолярного нерва и репозиция подбородочного отверстия и одноименного нерва. Увеличение высоты и ширины альвеолярного отростка верхней челюсти и альвеолярной части нижней челюсти может обусловить необходимость в костной пластике внакладку, внутрь кости — остеотомию кости и заполнение образовавшегося пространства биоматериалом; остеотомию, надлом чаще вестибулярной стенки и укладывание биоматериала. Костную пластику осуществляют как предьш-плантационную операцию, так и одновременно с установлением имплантатов. При значительной атрофии челюстей для зубной имплантации требуется тотальная реконструкция кости, которую проводят по правилам че-люстно-лицевой хирургии. Костно-реконструктивные операции планируют после анализа антропометрических, рентгенологических исследований лицевого черепа, данных РКТ и МРТ, а в отдельных случаях после компьютерного моделирования объекта для костной пластики. На верхней челюсти для имплантации проводят реконструкцию с поднятием дна верхнечелюстной пазухи и трансплантацией под пазуху или остеотомию по нижнему типу с укладыванием биоматериала между ос-теотомированными участками. На нижней челюсти чаще пластику делают костным трансплантатом, увеличивающим ширину и высоту альвеолярной части. Имплантаты можно ставить одновременно с костной пластикой в материнскую кость и трансплантат. Но более надежно поэтапное лечение — сперва пластика, через 6— 12 мес — имплантация. Для пластики и устранения небольших дефектов кости используют аутокость с симфиза, ветви нижней челюсти, бугра верхней челюсти, свода 479     Д е Рис. 17.8. Продолжение в — отсутствие ушной раковины, г — протез ушной раковины, фиксированный на имплантате, д — дефект нижнего отде ла лица, ротовой полости и шеи после онкологической операции, е — эстетический протез лица и шеи, фиксированный на имплантатах черепа Применяют аллокость и ее комбинации с аутокостью, гидроксилапатитом, трикальций-фос-фатом, ксенотканями Улучшают остеогенез стимуляторы роста кости — остеобластные клетки, морфогенетический протеин, плазма, обогащенная тромбоцитами, полипептиды Устранение значительных дефектов челюстей проводят костными трансплантатами гребня под- 480 вздошной кости, ребра цельного или расщепленного, малой или большой берцовой, лучевой кости. Другие виды имплантации в челюстно-лицевой хирургии. В челюстно-лицевой хирургии при травме используются имплантационные конструкции. По сути дела все аллотрансплантационные металлические, биокомпозиционные и другие конструкции, применяемые при остеосинтезе, являются имплантатами. Виды имплантатов, применяемых для остеосин-теза: металлические рамки, мини-пластины, укрепляемые винтами; титановые конструкции, вводимые накостно, а также спицы, стержни, проволока, шрифты из металла, нити из синтетических и других материалов, металлические скобы с формой памяти. В применяемых внутрикостно для скрепления отломков различных имплантатах нередко сочетаются элементы для внутрикостной и накостной фиксации. В последние годы при остеосинтезе наибольшее распространение получили имплантаты в виде мини-пластин, укрепляемых винтами (рис. 17.8, а). Конструкции сделаны из титанового сплава. Кроме этого, для скрепления отломков используются пластины на основе углерода. Имплантационные конструкции применяются при восстановительных операциях в челюстно-лицевой области — пластике нижней челюсти с использованием отдельных силовых и титановых имплантатов соответственно удаленным фрагментам нижней челюсти, в том числе суставного отростка (А.М. Безруков, В.П. Ипполитов, В.А.Семкин). Они позволяют устранить деформацию и сохраняют форму нижней зоны лица. Максимальный срок их использования 1,5—2 года (А.Х.Шамсутдинов). Титановые мыщелковые имплантаты с успехом используются при хирургическом лечении анкилоза височно-нижнечелюстно-го сустава (рис. 17.8, б). Для восстановления утраченных отделов, особенно тотальных дефектов нижней челюсти, применяется сетка из титанового сплава (А.И.Неро-беев). Последней придают размер и форму дефекта нижней челюсти и заполняют как измельченной аутокостью, так и биоматериалом. Этот метод находит применение при удалении новообразований нижней челюсти с одномоментной пластикой. При помощи имплантатов-винтов прикрепляют искусственные протезы отдельных частей лица: верхней и нижней челюстей (рис. 17.8, в, г), носа, уха (рис. 17.8, д,е), глаза, век и др. В нашей стране имеется некоторое отставание в применении этих методов из-за отсутствия искусствоведческой материальной базы и соответствующих специалистов-художников, а также технологий эстетически удовлетворяющих материалов. Вместе с тем протезирование лица на имплантатах перспективно, особенно при лечении онкологических больных. иостей я под- |