ЛЕКЦИИ 50 лекций по хирургии под редакцией академика B.C. Савельева. ЛЕКЦИИ 50 лекций по хирургии под редакцией академика B.C. Савель. Media medica 2003 п од редакцией академика B. C. Савельева
 Скачать 9.44 Mb. Скачать 9.44 Mb.
|
|
Клиническая картина заболевания зависит от локализации аневризмы, ее размеров, наличия расслоения или разрыва аорты. При небольших аневризмах аорты клинических проявлений может не быть, однако у части больных возникают тупые постоянные боли, обусловленные растяжением нервных сплетений аорты и давлением аневризмы на окружающие ткани. При аневризмах восходящей аорты больные отмечают боли за грудиной; при аневризмах дуги аорты боли чаще локализуются в груди и иррадиируют в шею, плечо и спину. Если аневризма сдавливает верхнюю полую вену, то больные жалуются на головные боли, отек лица, одышку. При больших аневризмах дуги и нисходящей аорты возникает осиплость голоса вследствие сдавления левого возвратного нерва; иногда появляется дисфагия, обусловленная сдавлением пищевода. Нередко больные жалуются на кашель, одышку и удушье, связанные с давлением аневризмати-ческого мешка на трахею и бронхи, наличием выпота в плевральной и перикардиальной полостях. Иногда возникает затруднение дыхания, усиливающееся в горизонтальном положении. При вовлечении в процесс ветвей дуги аорты могут присоединиться симптомы хронической недостаточности кровоснабжения головного мозга. При осмотре больных с небольшими аневризмами внешние признаки заболевания отсутствуют. При больших аневризмах корня аорты и восходящего ее отдела с компрессией верхней полой вены и правых отделов сердца выявляют одутловатость, синюшность лица и шеи, набухание шейных вен вследствие затруднения венозного оттока. Больные, страдающие синдромом Марфана, в основе которого лежит аномалия развития соединительной ткани, имеют характерный внешний вид: высокий рост, непропорционально длинные конечности и паукообразные пальцы, кифосколиоз, воронкообразную грудную клетку; у 50% больных имеется вывих или подвывих хрусталика (рис.1). У больных с расслоением дуги аорты и брахиоце-фальных артерий наблюдают асимметрию пульса и давления на верхних конечностях. При перкуссии нередко определяется расширение границ сосудистого пучка вправо от грудины. Частым симптомом заболевания является систолический шум, который при аневризмах восходящей аорты и дуги аорты выслушивается во втором межреберье справа от грудины. Он обусловлен турбулентным характером кровотока в полости аневризматического мешка и дрожанием отслоенной интимы-мембраны. При аневризме, сочетающейся с недостаточностью аортального клапана, в третьем межреберье слева от грудины выслушивается диастолический шум. Острое расслоение аорты характеризуется внезапным появлением интенсивных болей за грудиной, иррадиирующих в шею, верхние конечности, спину, лопатки, сопровождающихся повышением артериального давления и двигательным беспокойством. Подобная клиническая картина ведет к ошибочному диагнозу инфаркта миокарда. При I и II типах расслаивающих аневризм аорты возможно развитие острой недостаточности аортального клапана с появлением характерного диастоличес-кого шума на аорте, а иногда и коронарной недостаточности вследствие вовлечения в патологический процесс венечных артерий. Нарушение кровотока по брахиоцефальным артериям может приводить к неврологическим нарушениям (транзитор-ные ишемические атаки, инсульты) и асимметрии пульса и давления на верхних конечностях. По мере распространения расслоения аорты на нисходящий и брюшной отделы аорты могут появиться симптомы острого нарушения кровотока по висцеральным ветвям, по артериям спинного мозга (нижний парапарез), а также признаки артериальной недостаточности нижних конечностей. Финалом заболевания является разрыв стенки аорты, сопровождающийся массивным кровотечением в плевральную полость или полость перикарда со смертельным исходом. Клиническая картина хронического течения заболевания мало чем отличается от таковой при нерасслаивающих аневризмах грудного и торакоабдоминального отделов аорты. Рентгенологическим признаком аневризмы грудной аорты является наличие гомогенного образования с ровными четкими контурами, не отделимого от тени аорты и пульсирующего синхронно с ней (рис.2). Трансторакальная эхокардиоаортография дает возможность выявить аневризмы восходящего отдела и дуги аорты, определить их размеры, наличие фенестрации интимы и расслоения аорты, аортальной регургитации. Чреспищеводная эхо- Р  ис. 1. Вид больной с синдромом Марфана ис. 1. Вид больной с синдромом Марфана(после операции Бенталла Де Боно и протезирования дуги аорты).  сердечно-сосудистая хирургия  кардиоаортография позволяет еще лучше распознать патологию аортального клапана, синусов Вальсальвы, устьев коронарных артерий, тубуляр-ной части восходящей аорты, а главное - диагностировать расслоение аорты с выявлением внутренней мембраны и проксимальной фенестрации. кардиоаортография позволяет еще лучше распознать патологию аортального клапана, синусов Вальсальвы, устьев коронарных артерий, тубуляр-ной части восходящей аорты, а главное - диагностировать расслоение аорты с выявлением внутренней мембраны и проксимальной фенестрации.Компьютерная томография и магнитно-резонансная ангиография позволяют определить локализацию и размеры аневризмы, наличие расслоения аорты и внутрианевризматического тромба, дать характеристику стенки аорты (рис. 3). Рентгеноконтрастная аортография по-прежнему является «золотым стандартом» в диагностике аневризм аорты. При грудных и особенно расслаи- вающих аневризмах необходимо выполнять контрастирование всей аорты (панаортография) с определением локализации аневризмы, взаимоотношение ее с магистральными ветвями, наличие фе-нестраций и расслоения (рис. 4). Современный подход к лечению Наличие у больного аневризмы корня аорты, восходящего отдела и дуги аорты является абсолютным показанием к хирургическому лечению. Без операции прогноз для жизни крайне неудовлетворительный, и он еще хуже, если у больного имеется расслоение аорты и недостаточность аортального клапана.     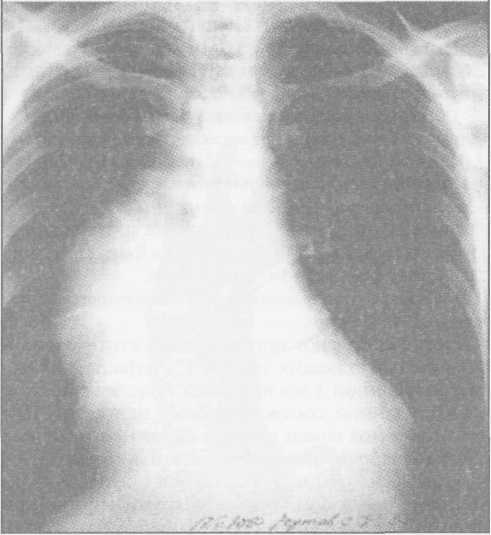 Рис. 2. Рентгенограмма грудной клетки больного с аневризмой корня аорты и тубулярной части восходящей аорты. Рис. 3. Магнитно-резонансная ангиограмма больной с нерасслаивающей аневризмой восходящего отдела и дуги аорты и недостаточностью аортального клапана после ранее выполненного протезирования торакоабдоминально-го отдела аорты (синдром Марфана). ■"■■ •'■ Ян*»-!»* "' ":' ,,*,, *****••• "«и1 '■'■■ '■ ■ H II " - .■ -. ;i ■ ,    Рис. 4. Аортограммы у больного с расслоением аорты I типа и аневризмой корня аорты, восходящего отдела и дуги с аортальной недостаточностью 3-й степени. Четко прослеживается флотирующая интима аорты. Рис. 4. Аортограммы у больного с расслоением аорты I типа и аневризмой корня аорты, восходящего отдела и дуги с аортальной недостаточностью 3-й степени. Четко прослеживается флотирующая интима аорты.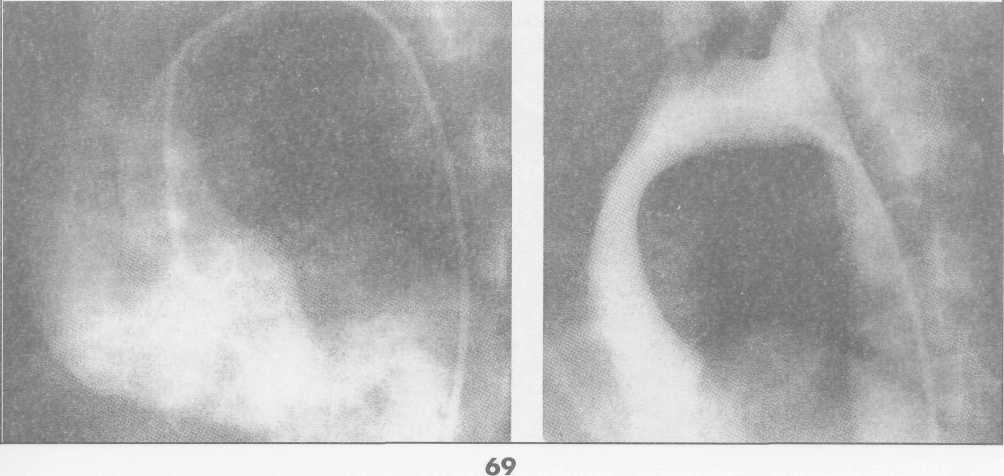 сердечно-сосудистая хирургия  Замена восходящей аорты искусственным протезом Доступ к сердцу - продольная срединная стерното-мия. Операции на восходящей аорте производят в условиях искусственного кровообращения по схеме «полые вены - бедренная артерия» с охлаждением больного до 2б-27°С. Аорту пережимают дистальнее аневризмы, обычно у брахиоцефального ствола. Выполняют ортоградную комбинированную фармако-холодовую кардиоплегию через иглу-канюлю, проведенную сквозь стенку аневризмы, и наружное охлаждение сердца ледяной крошкой. Аорту рассекают продольно по наиболее выступающей части, что обычно соответствует ее переднепра-вой поверхности. Края стенки аневризмы берут на держалки и разводят в стороны. Протезирование аорты производим всегда внутри ее просвета, т.е. ин-трааортально. Это важно для предотвращения инфекции протеза в случае возникновения у больного медиастинита. Конец протеза соответствующего диаметра фиксируют к супрааннулярному отделу аорты как раз по уровню синотубулярного (арочного) гребня непрерывным обвивным швом полипропиленовой нитью 3/0 или 2/0 с колющими иглами 26-30 мм. Р  ис. 5. Проксимальный анастомоз сосудистого протеза с задней стенкой аорты, сформированный на уровне синотубулярного (арочного) гребня аортального клапана. ис. 5. Проксимальный анастомоз сосудистого протеза с задней стенкой аорты, сформированный на уровне синотубулярного (арочного) гребня аортального клапана.Заднюю полуокружность анастомоза шьют изнутри аорты и протеза, начиная с уровня устья левой коронарной артерии и делая стежки на себя (рис. 5). Переднебоковые стенки анастомоза шьют противоположными иглами с завязыванием узла на передней стенке и укреплением анастомоза отдельными П-об-разными швами на тефлоновых прокладках. Протез с умеренным натяжением примеряют к месту будущего дистального анастомоза, обрезают под небольшим углом с учетом того, что заднелевая стенка восходящей аорты имеет меньшую длину, чем пе-реднеправая. Конец протеза вшивают в аорту, используя ту же технику, что и при выполнении предыдущего анастомоза (рис. 6). Перед завязыванием узла на передней стенке дистального анастомоза больному придают положение Тренделенбурга, после чего приоткрывают зажим на аорте, прижимая устья коронарных артерий пальцами другой руки. Струей крови эвакуируют воздух из протеза. Связывают концы нитей анастомоза, снимают зажим с аорты и включают дренаж левого желудочка. Переднюю стенку аорты выше анастомоза пунктируют тонкой иглой Дюфо с боковой прорезью для эвакуации возможных мелких пузырьков воздуха при работе левого желудочка. После проверки анастомозов на герметичность излишки стенки аневризмы иссекают, и ушивают аорту над протезом непрерывным обвивным швом. Методы создания герметичного анастомоза протеза с аортой При истонченной, рыхлой стенке аорты необходимо применить один из способов формирования заведомо герметичного анастомоза. / -й способ - использование синтетической полоски-прокладки. Аорту пересекают поперек полностью, мобилизуют от окружающих тканей. Из тефлонового велюра толщиной 1 мм вырезают полоску шириной 10 мм и длиной, соответствующей периметру аорты. Анастомоз конец в конец шьют непрерывным обвивным швом полипропиленовой нитью 2/0 с иглами 26 или 30 мм, прокалывая протез изнутри кнаружи, полоску и аорту - снаружи внутрь (при формировании задней стенки анастомоза). На передней стенке анастомоза ход иглы противоположный (рис. 7). При расслоении аорты такую же полоску используют и внутри аорты. Перед анастомозированием 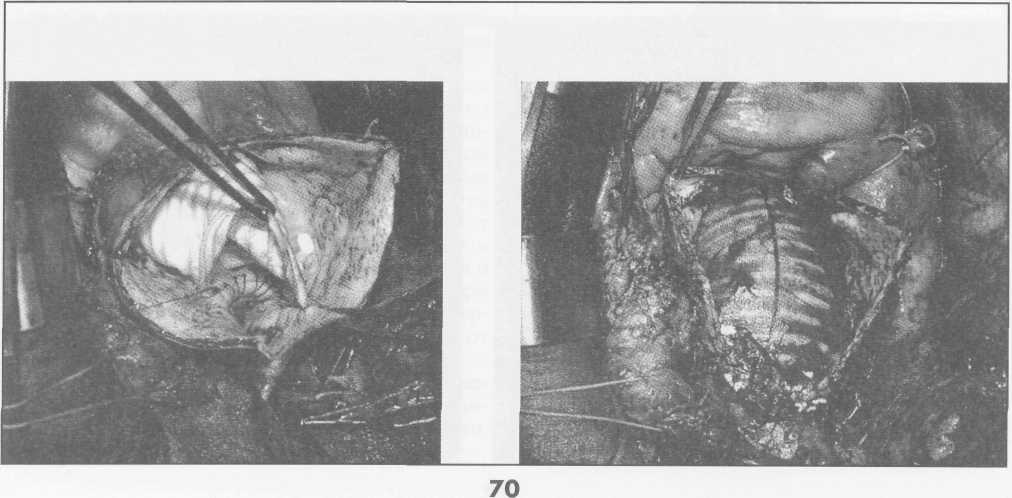 Рис. 6. Формирование дистального анастомоза протеза с аортой (слева) и вид протеза восходящего отдела аорты после завершения реконструкции (справа).  сердечно-сосудистая хирургия сердечно-сосудистая хирургия   протеза в аорту, непрерывным П-образным (скорняжным) швом полипропиленовой нитью 3/0 с иглами 26 мм сшивают обе полоски между собой так, что в середине их находится расслоенная аорта (рис.8). Затем в это место вшивают конец протеза непрерывным обвивным швом полипропиленовой нитью 2/0 с иглами 30 мм по схеме «протез - полоска - аорта - полоска». протеза в аорту, непрерывным П-образным (скорняжным) швом полипропиленовой нитью 3/0 с иглами 26 мм сшивают обе полоски между собой так, что в середине их находится расслоенная аорта (рис.8). Затем в это место вшивают конец протеза непрерывным обвивным швом полипропиленовой нитью 2/0 с иглами 30 мм по схеме «протез - полоска - аорта - полоска».2-й способ - применение двухрядного шва. Первый ряд - непрерывный обвивной шов. По завершении шитья задней стенки его дополняют наложением второго ряда - отдельных П-образ-ных полипропиленовых швов на тефлоновых прокладках 10x5 мм изнутри анастомоза на расстоянии 3-5 мм от непрерывного шва (рис. 9). По боковым и передней стенкам отдельные П-образные швы на прокладках кладут по завершении анастомоза непрерывным швом. 3-й способ — применение двойного непрерывного обвивного шва. Его накладывают изнутри аорты по завершении первого обвивного шва. Вколы игл второго шва не Р  ис 7. Непрерывный обвивной шов с тефлоновой прокладкой снаружи аорты. ис 7. Непрерывный обвивной шов с тефлоновой прокладкой снаружи аорты.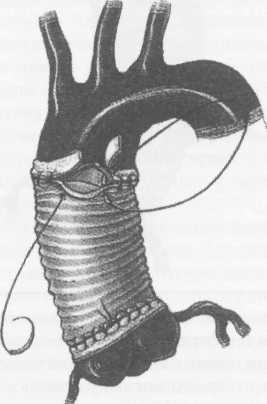 должны совпадать с первичными вколами, а стежки шва на анастомозе при этом должны перекрещиваться (рис. 10). Таким же путем, но снаружи аорты и протеза, последовательно формируют боковые и переднюю части анастомоза. 4-й способ — использование наружного опорного кольца на анастомозе. Перед созданием анастомоза отрезают участок в 2-3 см сосудистого протеза и надевают этот сегмент на основную часть имплантируемого протеза. По завершении анастомоза сдвигают сегмент протеза так, чтобы он полностью закрывал эту зону и, «разгружая» швы, создавал должную герметичность (рис.11). Для уменьшения внутриаортального давления крови на анастомоз и улучшении его герметизации можно окутать анастомоз сплющенным сосудистым протезом диаметром 10-12 мм, сшив его края так, чтобы этот протез был по периметру немного меньше периметра анастомоза. Дозированная резекция аневризмы восходящей аорты с интимосохраняющим экзопротезированием аорты Операцию применяют при диаметре аневризмы до 8 см. Суть ее заключается в сохранении собственной стенки аорты с интимой, удалении предварительно рассчитанного лишнего наиболее истонченного участка сосудистой стенки, и создании опорного синтетического каркаса, берущего на себя всю нагрузку на стенку аорты, что предохраняет от рецидива аневризмы. Операция легко выполнима, требует минимального времени остановки сердца, выполняется без дренажа левого желудочка и при спонтанном охлаждении больного. Предварительно по аортограмме производят расчеты ширины сегмента стенки аорты, подлежащей резекции, с целью воссоздания нормального ее диаметра. Для этого измеряют диаметр нормальной аорты (Дн) выше аневризмы, например у брахиоцефаль-ного ствола или нисходящей аорты. Измеряют наибольший диаметр аорты в области аневризмы (Да). Рассчитывают периметр участка стенки аорты, подлежащего резекции (X), по формуле: X = п (Да - Дн).   Рис. 8. Использование тефлоновой полоски-прокладки изнутри и снаружи аорты для выключения ложного канала аорты при ее расслоении. Рис. 8. Использование тефлоновой полоски-прокладки изнутри и снаружи аорты для выключения ложного канала аорты при ее расслоении.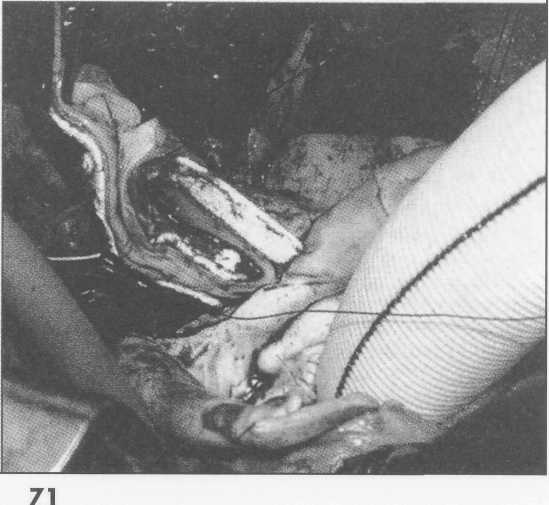 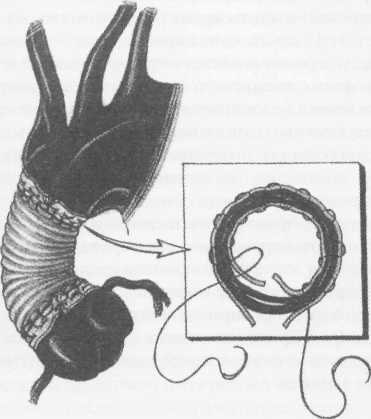 сердечно-сосудистая хирургия       Рис. 9. Наложение второго ряда отдельных П-образных швов на тефлоновых прокладках. Рис. 9. Наложение второго ряда отдельных П-образных швов на тефлоновых прокладках.Рис. 10. Двухрядный непрерывный шов на аорту полипропиленовыми нитями. 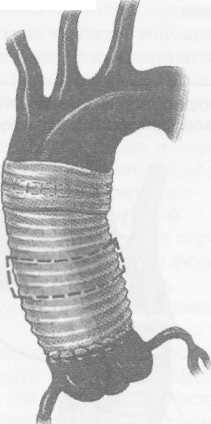 Рис. 11. Применение части сосудистого протеза в качестве наружного опорного каркаса на анастомоз. 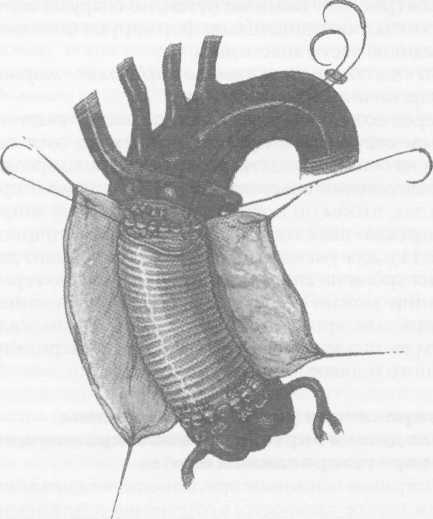 О  перацию выполняют, используя срединную стер-нотомию. После обнажения аневризмы и подключения аппарата искусственного кровообращения до перфузии намечают участок стенки аорты, подлежащей резекции. Также обозначают начало и конец аневризмы и эллипсовидный участок стенки аневризмы, который будет резецирован. Аорту мобилизуют от легочной артерии и по задней стенки, начиная от синусов Вальсальвы и заканчивая у брахиоце-фального ствола. После начала искусственного кровообращения, при спонтанном охлаждении больного, пережимают аорту дистальнее аневризмы, и по намеченным линиям иссекают стенку аорты в виде эллипса. Резекцию стенки лучше проводить ножницами по ее наиболее выбухающей части (как правило, по передне-правой стороне аорты). перацию выполняют, используя срединную стер-нотомию. После обнажения аневризмы и подключения аппарата искусственного кровообращения до перфузии намечают участок стенки аорты, подлежащей резекции. Также обозначают начало и конец аневризмы и эллипсовидный участок стенки аневризмы, который будет резецирован. Аорту мобилизуют от легочной артерии и по задней стенки, начиная от синусов Вальсальвы и заканчивая у брахиоце-фального ствола. После начала искусственного кровообращения, при спонтанном охлаждении больного, пережимают аорту дистальнее аневризмы, и по намеченным линиям иссекают стенку аорты в виде эллипса. Резекцию стенки лучше проводить ножницами по ее наиболее выбухающей части (как правило, по передне-правой стороне аорты).Далее сшивают края аорты непрерывным обвив-ным швом полипропиленовой нитью 3/0 или 2/0 с колющими иглами 25-30 мм с расстоянием между стежками 3-5 мм, отступя 5 мм от края разреза аорты. Обычно на это требуется не более 10 мин. Перед завязыванием шва у брахиоцефального ствола временно снимают зажим с аорты, эвакуируя из нее воздух через незавязанный шов. Снимают зажим с аорты. Линейный сосудистый протез любой порозности и структуры диаметром 30 мм рассекают продольно и диссектором проводят его под аорту. Протез расправляют вдоль аорты, окутывают ее при работающем аппарате искусственного кровообращения. Протез необходимо помещать как можно ближе к аортальному клапану, для чего требуется хорошая мобилизация аорты от легочной артерии вплоть до левой коронарной артерии. В этом месте протез должен располагаться как можно более перпендикулярно аорте, но при полной уверенности, что устья коронарных артерий не пережаты краем протеза. В дистальном отделе протез обрезают на уровне брахиоцефального ствола. Протез сшивают над аортой непрерывным обвив-ным швом полипропиленовой нитью 3/0 так, чтобы было умеренное ее сдавление. Края протеза, во избе- 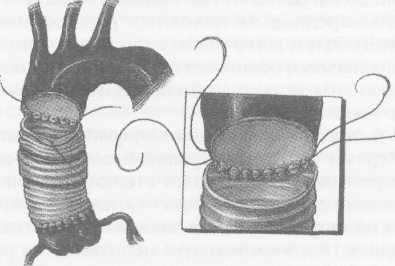 жание смещения, фиксируют к адвентиции аорты над корнем и у брахиоцефального ствола отдельными узловыми швами (3-4 по периметру аорты). Только после этого завершают искусственное кровообращение и отключают АИК. Благодаря тому, что нагрузка на швы аорты отсутствует и взята на себя протезом, кровотечение практически никогда не встречается. Операцию завершают сшиванием перикарда и мягких тканей над протезом. Стандартно закрывают послеоперационную рану. При изолированном экзо-протезировании аорты время ишемии миокарда составляет от 10 до 20 мин, а кровопотеря - не более 1000 мл. Операция является методом выбора в лечении больных с аневризмой восходящей части аорты без аортальной недостаточности. Минимальные сроки кардиоплегии и относительная безопасность операции для больного позволило нам впервые в мире с успехом выполнить расширенные одномоментные реконструкции, например:
72 сердечно-сосудистая хирургия   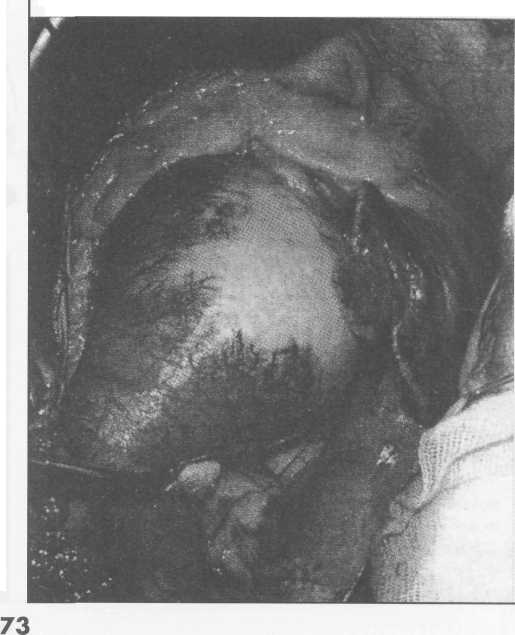 Хирургия аневризм восходящей аорты с аортальной недостаточностью, обусловленной аннулоаортальной эктазией Хирургия аневризм восходящей аорты с аортальной недостаточностью, обусловленной аннулоаортальной эктазиейАннулоаортальная эктазия - термин, впервые предложенный Дентоном Кули, подразумевает под собою патологическое расширение всех структур аортального клапана, т.е. его фиброзного кольца, синусов Вальсальвы, синутобулярного гребня. При этом расширяется и начальный отдел восходящей аорты, а форма аневризмы приближается к грушевидной и как бы вколоченной в выходной отдел левого желудочка. Подобная аневризма наиболее характерна для патологии, в основе которой лежат дегенеративные процессы стенки аорты при синдроме Марфана и Эрдгейма. В основе реконструктивных операций при этой патологии лежат принципы замены аортального клапана и восходящей аорты клапансодержащим кондуитом с реимплантаци-ей или протезированием устьев коронарных артерий. Разработка и внедрение новых хирургических технологий и кондуитов позволили принципиально решить вопрос об оказании радикальной помощи этой крайне тяжелой категории больных. Операцию начинают с полной срединной стерно-томии. Одновременно обнажают общую бедренную артерию, которую готовят для канюляции, беря на турникет. Подключение венозных канюль осуществляют через правое предсердие. Для этого после вскрытия перикарда нижнюю полую вену канюлиру-ют через стенку правого предсердия ближе к ее устью, а верхнюю не через ушко, как при обычных операциях на сердце, а через предсердие у основания ушка. Левый желудочек дренируют через правую верхнюю легочную вену. У больных с гигантской аневризмой аорты стерно-томию следует выполнять очень осторожно ввиду возможной травмы аорты, интимно прилегающей к задней поверхности грудины. В этих случаях доступ к сердцу лучше выполнять после начала искусственного кровообращения по схеме «бедренная вена - бедренная артерия» с последующим переходом на стандартный путь забора крови в аппарат. В РНЦХ РАМН хорошо себя зарекомендовал метод чрезбедренного проведения венозной канюли в правое предсердие под- контролем чреспищеводная ЭхоКТ (ЧПЭхоКГ). Метод оказался эффективным и безопасным для больного. При этом для осуществления расчетного режима ПК в венозный контур АИКа включают центрифужный насос «Био-Памп», обеспечивающий активный венозный возврат крови в АИК. Для больных с синдромом Марфана или Эрдгейма с аневризмой восходящего отдела аорты и аортальной недостаточностью весьма характерен внешний вид аорты после хирургического доступа к ней (рис. 12). Аневризма как бы «вколочена» в сердце, и наибольший ее диаметр находится на уровне ушка правого предсердия. Место наибольшего истончения стенки аорты обычно соответствует серому участку на внешней поверхности аневризмы. Типичная его локализация - переднеправая часть аорты. После начала ИК по схеме «полые вены - бедренная артерия» и дренирования левого желудочка через правую верхнюю легочную вену аорту пережимают сразу ниже брахиоцефального ствола. Стенку аорты рассекают продольно по передней ее части, начиная от нижнего отдела ушка правого предсердия. После выхода на расчетную производительность АИКа аорту пережимают у брахиоцефального ствола. Затем продольно рассекают стенку аневризмы. Разрез начинают у ушка правого предсердия и ведут вверх по переднеправой стенке до неизмененных отделов аорты, где ее надсекают поперечно на половину окружности. Коронарным отсосом и работающим дренажем в левом желудочке создают «сухое» поле для последующих хирургических манипуляций. В устья коронарных артерий вставляют катетеры для селективной кардиоплегии, инфузируя 1000 мл кар-диоплегического раствора. После выполнения кардиоплегии производят ревизию аортального клапана. При аортальной недостаточности, обусловленной аннулоаортальной эктазией, обнаруживается несмыкание створок клапана. Далее проводят операцию по методике Бентал-ла де Боно. Суть операции состоит в замене аортального клапана и восходящей аорты клапансодержащим кондуитом с реплантацией в бок сосудистого протеза кондуита устьев коронарных артерий. Операцию производят внутри аневризматически расширенной аорты. В основном мы применяем кондуит «Carboseal™» фирмы SULZER MEDICA (Канада). 16 больным имплантирован биокондуит. Фиксация кондуита к фиброзному кольцу аортального клапана Створки аортального клапана иссекают ножницами или скальпелем с оставлением 3-5 мм ткани у их основания. Шаблонами измеряют диаметр фиброзного кольца аортального клапана и берут кондуит с клапаном на 4-6 мм меньше диаметром, чем фиброзное кольцо. Кондуит фиксируют к фиброзному кольцу аортального клапана за манжетку протеза либо отдельными П-образными швами на тефлоновых прокладках, либо Z-образными швами. Мы предпочитаем использовать непрерывный об-вивной шов ввиду его лучшей герметичности и быст- |

