Методическое пособие по педиатрии ббк. Методическое пособие по педиатрии включает в себя материал, соответствующий требованиям Программы для студентов по Педиатрии
 Скачать 5.78 Mb. Скачать 5.78 Mb.
|
|
Глава VI. Болезни почек и мочевых путей ГЛОМЕРУЛОНЕФРИТЫ Острый гломерулонефрит (ОГН) – острое диффузное иммунно-воспалительное поражение почек, преимущественно клубочков, возникающее после бактериального, вирусного или паразитарного заболевания, спустя некоторый латентный период (период сенсибилизации). Чаще ОГН протекает с нефритическим синдромом, имеет циклическое течение. ОГН нередко отождествляют с постстрептококковым гломерулонефритом (ОПСГН). Эпидемиология. По данным эндемического исследования, проведенного в 13 территориях России частота ОГН в детской популяции составляет 33:100 000. Болеют дети обоего пола, чаще в возрасте 6-12 лет, преимущественно мальчики. Заболевание встречается, как правило, в спорадическом варианте, число заболевших ОГН растет. Предрасполагающими факторами развития ОПСГНявляются: отягощенная наследственность в отношении инфекционно-аллергических заболеваний; повышенная семейная восприимчивость к стрептококковой инфекции; наличие у ребенка хронических очагов инфекции; гиповитаминозы, гельминтозы; частые ОРИ; охлаждения и метеорологические факторы; вакцинации; прием аллергенов; наличие HLA антигенов, DRw4, DRw6, B12. Этиология ОГН инфекционная. Заболевание вызывают вирусные болезни (австралийский антиген, инфекционный мононуклеоз, ЦМВИ, Вирус Коксаки В4); бактериальные болезни (подострый бактериальный эндокардит, стрептококковая, стафилококковая инфекция, брюшной тиф); паразитарные болезни (малярия, шистосомоз, токсоплазмоз). ОПСГН возникает после стрептококковых заболеваний (ангина, импетиго, скарлатина, рожа, лимфаденит и др.). Заболевание вызывают нефритогенные штаммы β-гемолитического стрептококка группы А (1, 2, 4, 12, 18, 25, 49 и др. типы). Этиология ОПСГН подтверждается высевом из очага стрептококка, обнаружением в крови антигенов и антител – АСО, антигиларунидазы, антистрептокиназы. Патогенез ОПСГН предусматривает образование иммунных комплексов, состоящих из противострептококковых антител и стрептококков. В иммунных реакциях принимают участие комплемент, пропердин, медиаторы воспаления, факторы клеточного иммунитета. В результате активации свертывающей системы развивается локальный ДВС-синдром. Главными следствиями развившегося воспалительного процесса в почках являются снижение клубочковой фильтрации, и формирование основных синдромов ОПСГН – мочевого, отечного и гипертензионного. Макрогематурия развивается за счет повышения сосудистой, капиллярной и тканевой проницаемости, активации гиалуроридара, приводящей к деполимеризации гиалуроновой кислоты, входящей в состав основного вещества соединительной ткани и межклеточного вещества стенки сосудов – per diaрidesum эритроциты проникают в мочу, затем в процесс вовлекаются свертывающие системы тромбоцитов (их агрегация) и плазменные факторы (фактор XII, Хагемана), разворачивается местный ДВС-синдром, приводящий к макрогематурии. Повышение артериального давления в своей основе имеет активацию ренин-ангиотензин-альдостероновой системы, что приводит к усилению секреции АДГ гипофиза, что лежит в основе увеличения ОЦК. Отеки при ОПСГН развиваются за счет стимуляции альдостерона, под действием которого увеличивается реабсорбция и задержка в организме натрия, воды. В развитии отеков также имеет значение повышение сосудистой и тканевой проницаемости за счет воспаления. Накопление натрия в сосудистом русле повышает осмолярность плазмы, что способствует повышению секреции АДГ и повышению к нему чувствительности дистальных канальцев и еще большей задержки воды и развитию гиперволемии. Дополнительному увеличению содержание натрия в организме способствует увеличение содержания ангиотензина II и альдостерона. Важное значение также имеет активация кинин-каллекрииновой системы, что приводит к повышению сосудистой проницаемость и выходу жидкости из крови в тканевое пространство, с перераспределением жидкости и скоплением ее в рыхлой клетчатке. Патогенез быстро возникающих нефротических отеков включает первичную задержку натрия и воды, активацию кинин-каллекрииновой системы и гиалуронидазы с тотальным повышением сосудистой проницаемости с последующим выходом жидкой части крови в межтканевое пространство. При медленно возникающих отеках р  азвивается повреждение клубочка, которое приводит к протеинурии, снижению коллоидно-осмотического давления плазмы за счет у азвивается повреждение клубочка, которое приводит к протеинурии, снижению коллоидно-осмотического давления плазмы за счет у меньшения объема циркулирующей крови. У меньшения объема циркулирующей крови. У величение реабсорбции натрия, повышение секреции АДГ (вазопрессина) приводит к задержке воды в организме (в сосудистом русле, в результате чего развивается гиперволемия и увеличение жидкости в интерстициальном пространстве. величение реабсорбции натрия, повышение секреции АДГ (вазопрессина) приводит к задержке воды в организме (в сосудистом русле, в результате чего развивается гиперволемия и увеличение жидкости в интерстициальном пространстве.Патогенез 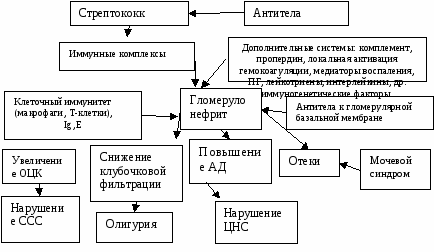 Рис. 1.21. Патогенез ОПСГН (Коровина Н.А с соавт., 1990) Морфология ОПСГН (эндокапиллярный пролиферативный гломерулонефрит – по классификации ВОЗ) характеризуется увеличением клубочков в размерах, выявлением в мезангии больших плотных депозитов субэпителиального (С3-компонент, IgA); признаками эндокапилярного пролиферативного воспаления. Табл. 1.46. Классификация первичного гломерулонефрита у детей (Винница, 1976)
Наряду с клинической классификацией гломерулонефритов существует морфологическая классификация, позволяющая уточнить прогноз заболевания, повысить эффективность лечения. Классификация первичных гломерулонефритов по морфологии (ВОЗ, 1980) А. Небольшие изменения гломерул; Б. Фокальные и/или сегментарные поражения (только с небольшими изменениями в остальных клубочках). В. Диффузный гломерулонефрит: 1. мембранозный гломерулонефрит (мембранная нефропатия); 2. диффузный пролиферативный гломерулонефрит: а) мезангиопролиферативный гломерулонефрит; б) эндокапиллярный пролиферативный гломерулонефрит; 3. мезангиокапиллярный (мембранознопролиферативный) гломерулонефрит: 1-й тип «классический»; 2-й тип лобулярный. 4. гломерулонефрит с плотными депозитами (болезнь плотных депозитов, мезангиокапиллярный гломерулонефрит), 2-й тип; 5. гломерулонефрит с полулуниями (экстракапиллярит); а) склерозирующий гломерулонефрит. Исследования: общий анализ крови и мочи, анализ мочи по Нечипоренко, длительность кровотечения, время свертывания, тромбоциты, протеинограмма, общие липиды, холестерин, триглицериды, креатинин, мочевая кислота; определение в крови калия, кальция, натрия, хлоридов, трансаминаз; серомукоид, щелочная фосфатаза, глюкоза крови, коагулограмма, показатели КОС, средние молекулы, группа крови и резус-фактор, титры АСЛО, ЦИК, суточная экскреция белка, оксалатов, кальция, фосфора, глюкозы, калия, натрия; проба по Зимницкому, проба Реберга, копрограмма, кал на скрытую кровь, ЭКГ. По показаниям: β-липопротеиды, мочевина крови, маркеры гепатита, билирубин крови, иммунограмма, морфология мочевого осадка, посев мочи на флору, УЗИ паренхиматозных органов, радиоизотопная ренография, экскреторная урография, рентгенография органов грудной клетки, проба Манту, ФГДС, вирусологическое обследование, исследование в моче ферментов (холинэстераза, щелочная фосфатаза и др.). Анамнез, клиника. Выделяют два варианта течения ОПСГН – циклическое (типичное) и ациклическое (моносимптомное). В типичных случаях анамнез позволяет выявить предшествующее стрептококковое поражение зева, кожи и т. д. Через 2-4 недели после перенесенной инфекции (латентный период), отмечается ухудшение общего состояния, уменьшение диуреза, потемнение мочи, появление головной боли, отеков на лице, голенях, иногда на животе, пояснице. Может быть кратковременное повышение температуры, тошнота, реже рвота, боли в поясничной области, иногда признаки эклампсии. Объективно: ребенок бледен (за счет ангиоспазма), отеки, локализованные на лице и голенях. Отеки бывают «скрытыми» (выявляются положительной пробой Макклюра-Олдрича). Со стороны сердечно-сосудистой системы обнаруживается тахикардия, реже брадикардия, приглушенность тонов, расширение границ относительной сердечной тупости, ослабление I тона на верхушке, усиление 2-го типа на аорте и легочной артерии, расширение границ сердца (за счет повышения артериального давления). В некоторых случаях развивается недостаточность кровообращения. Моча цвета «мясных помоев» (макрогематурия). Олигурия диагностируется у половины детей, через 3-7 дней отмечается восстановление диуреза. В периоде обратного развития симптомов появляется полиурия, купируются отеки, исчезает артериальная гипертензия, экстраренальные проявления заболевания (головные боли, нарушение самочувствия и др.). В последнюю очередь исчезает гематурия. Полное восстановление морфологических изменений в почках происходит через 1-2 года. Ациклический вариант ОПСГН протекает, часто с изолированным мочевым синдромом. Заболевание характеризуется постепенным началом при отсутствии субъективных симптомов и экстраренальных проявлений. Через несколько лет может сформироваться хронический гломерулонефрит в различных формах. Основными клиническими вариантами ОПСГН являются: нефротический и нефритический синдромы (см. ниже). Диагноз ОПСГН основывается на выявлении перенесенной стрептококковой инфекции и латентного периода после нее. Характерная триада симптомов (гематурия, умеренные отеки, повышение артериального давления) дает основание заподозрить ОГН. Лабораторные исследования Общий анализ мочи. При ОПСГН чаще всего выявляют гематурию, а в начале заболевания и лейкоцитурию. Лейкоцитурия - маркер иммунно-воспалительного процесса в почках. Для ОГН характерной находкой является цилиндрурия (гиалиновые, зернистые, эритроцитарные). У многих больных обнаруживается протеинурия до 1-2 г/л/сутки. В анализе крови: увеличение СОЭ, нейтрофилез; при наличии инфекционного очага – лейкоцитоз, умеренная анемия. Биохимические исследования. Наблюдается диспротеинемия за счет умеренной гипоальбуминемии, гипер-α2 и γ-глобулинемии. При развитии выраженной олигурии у части больных в крови повышается уровень мочевины и креатинина, что рассматривается как нарушение функции почек острого периода. Возможно развитие ОПН. При серологическом исследовании у 60-90% больных повышаются титры антистрептолизина О. Анти-М-протеиновые антитела появляются через 4-6 недель после перенесенной стрептококковой инфекции и сохраняются длительно. У 90% больных в крови повышаются ЦИК. В течение первых двух недель заболевания снижается уровень С2, С3, С4, фракций комплемента, который продолжается 4-6 недель. Нарушения в системе свертывания характеризуются: увеличением протромбинового индекса, снижением уровня антитромбина III, угнетением фибринолитической активности, появлением в крови продуктов деградации фибриногена. При УЗИ можно выявить незначительное увеличение почек в размерах, повышение их эхогенности. Нефритический синдром – это симптомокомплекс, включающий экстраренальные симптомы (отеки или пастозность, повышение артериального давления, изменения со стороны сердца, ЦНС) и ренальные (олигурия, гематурия, протеинурия до 1г в сутки, цилиндрурия) проявления. В период начальных проявлений ОГН может наблюдаться нарушение функции почек, иногда развивается ОПН. Нефротический синдром – симптомокомплекс, характеризующийся олигурией до анурии, массивной протеинурией (более 50 мг/кг/24 ч или более 3г/24 ч), гипо- и диспротеинемией (уменьшением альбуминов ниже 25 г/л, а также γ- глобулинов, увеличением α2 и β -глобулинов), гиперлипидемией и гиперхолестеринемией, что соответствует понятию полный нефротический синдром (НС). «Неполный» НС протекает без отеков. НС встречается при двух формах гломерулонефрита: нефротической и смешанной. Диагностические трудности возникают при латентном, ациклическом варианте течения заболевания. Биопсия почки - прижизненное морфологическое исследование почечной ткани с помощью чрезкожной пункции (закрытая биопсия) или оперативным методом (открытая, полуоткрытая биопсия). Показания для биопсии при ОПСГН:атипичные проявления гломерулонефрита, возраст до 3 лет, анурия, высокая азотемия, несоразмерная клинической картине; нарушения роста, гломерулонефрит в семье, длительное сохранение симптомов (задержка ремиссии), признаки системного заболевания, длительно сохраняющиеся гематурия и протеинурия. Дифференциальный диагноз ОПСГН проводится с: хроническим гломерулонефритом, наследственным нефритом, геморрагическим васкулитом, транзиторным мочевым синдромом на фоне острого инфекционного заболевания, острым пиелонефритом, ревматизмом, системной красной волчанкой, ревматоидным артритом, инфекционным эндокардитом, интерстициальным нефритом, быстро прогрессирующим гломерулонефритом, IgA нефропатией (болезнь Берже), гемолитико-уремическим синдромом. Табл. 1.47. Дифференциальный диагноз острого и хронического гломерулонефрита (Маковецкая Г.А., 1987, с изменениями)
|
