Хирургия печени и желчных путей. Нежизнеспособности ее у больного или для борьбы с тяжелой печеночной недостаточностью
 Скачать 11.68 Mb. Скачать 11.68 Mb.
|
|
Холангиоманометрия и дебитометрия. Холангиоманометрию чаще всего применяют в сочетании с операционной холангиографией, и эти 2 метода объединены под общим названием «рентгеноманометрия». Как известно, были описаны 2 ее основных метода. Метод Mallet—Guy разделяет манометрическое и холангиогра-фическое исследования и при помощи воздушного манометра, соединенного с записывающим барабаном, позволяет сделать графическую запись стабилизации давления после гипер-прессии до 400—600 мм вод. ст. Метод Mallet — Guy сочетает холан-гиографическое и манометрическое исследование с помощью аппарата, заполненного рентгеноконтрастным веществом и дающего возможность получить постоянное перфузионное давление. Метод Mallet-Guy позволяет определить только остаточное давление. В норме, по данным автора, в общем желчном протоке оно равно 80— 140 мм вод. ст. Это определение гораздо проще и в то же время достаточно полно отображает функциональное состояние сфинктера Одди и вне-печеночных желчных протоков. Поэтому метод Mallet—Guy в разных модификациях получил наибольшее распространение и хорошо описан в нашей литературе (В. В. Виноградов и соавт., 1966). Особенного внимания заслуживает наиболее простая методика 3. А. Цхакая (1962) и В. П. Захарова (1972), при которой используется манометрическая трубка с тройником (рис. 8). В противоположность манометрическому исследованию, метод деби-тометрии менее известен, он еще не 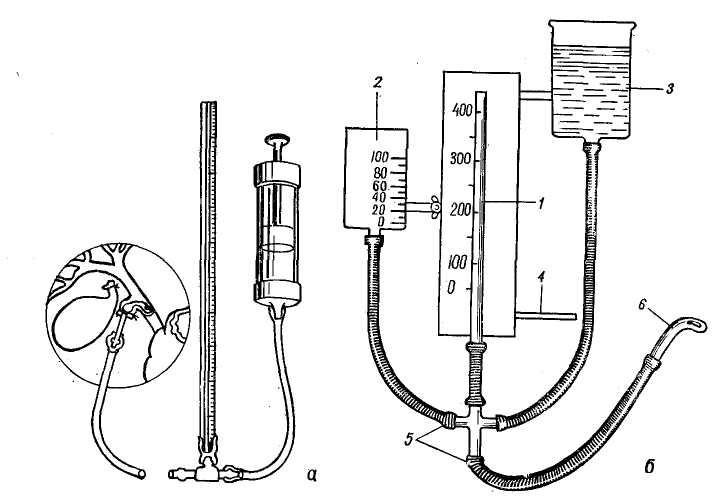 Рис. 8. .Манометрия желчного протока: а) по 3. А. Цхакая — длина манометрической трубки 75 см, диаметр 7 мм; б) устройство манометра и дебитометра по В. В. Виноградову. 1 — водяной манометр; 2 —дсбитометр; 3 — сосуде перфузион ной жидкостью; 4, — нивелир; 5 — резиновые трубки; в — интубационная канюля. получил должного распространения 2) при постоянном оттоке в еди- и по-разному оценивается разными ницу времени регистрировать необ- хирургами (Э. И. Гальперин и ходимое для этого давление. М. Д. Куничан, 1969; В. Н. Ларин и Выбранное авторами первого из И. Ф. Корниенко, 1971; В. В. Вино- указанных способов давление в 300 мм градов и В. Н. Корнеев, 1972). вод. ст. соответствует секретор- Принцип метода дебитометрии ос- ному давлению печени и определя- нован на том, что через определенное ется как стандартное давление. Ко- сечение (в данном случае сечение—от- личество жидкости, протекающей че- верстие функционирующего большого рез сосочек в течение 1-й минуты дуоденального соска) при определен- при стандартном давлении и получи ном давлении будет оттекать опреде- ло название дебита, ленное количество жидкости. Если Как отмечает Mattig, против де- при постоянном давлении изменяется битометрии этим способом теоретиче- сечение отверстия, то изменяется и ски могут быть предъявлены некото- количество оттекающей жидкости, рые возражения. Так как в желчных Если же меняется площадь сечения, путях с нормальной функцией сос- количество оттекающей жидкости ка давление колеблется от 60 до остается неизменным и соответствую- 150 мм вод. ст. (в среднем 100 мм щим образом изменяется давление, вод. ст.), то давление в 300 мм вод. Исходя из этого, к определению ст. подвергает сосочек нефизиоло- функции большого дуоденального со- гической нагрузке. Кроме того, точ- ска можно подойти принципиально ное измерение количества нротекаю- 2 путями: щей жидкости технически сложнее 1) при постоянном давлении и является менее точным, чем изме- измерять количество протекающей рение давления перфузии. Поэтому жидкости в единицу времени; с физиологической и измерительно- технической стороны лучшим представляется 2-й путь. С помощью пер-фузионного аппарата в желчные протоки вводят постоянное количество жидкости, равное 2 мл/мин. (по расчетам, такое количество жидкости должен пропускать большой дуоденальный сосок при постоянном токе, чтобы обеспечить отток суточного количества желчи и панкреатического сока). Возникающее при этом давление регистрируется чувствительным электроманометром. Мы использовали для дебитомет-рии прибор Вальдмана, с помощью которого определяли и остаточное давление. Перед лапаротомией пулевая точка прибора устанавливается на уровне фатерова сосочка, который приблизительно соответствует середине боковой поверхности тела больного, лежащего на спине. После лапарото-мии и удаления желчного пузыря, без излишней травматизации и зондирования холедоха, которые могли бы вызвать отек и спазм сфинктера Одди, пузырный проток интубируют хлорвиниловой трубкой диаметром 2—3 мм , на которой его временно перевязывают. Если холецистэктомия была сделана раньше, то можно использовать избыточную культю пузырного протока. Если и этого условия пет, то холедох пунктируется толстой иглой, собственный дебит которой должен быть предварительно проверен. Затем желчные пути заполняют физиологическим раствором под давлением 300 мм вод. ст. и производят троекратное измерение остаточного давления. Давление, равное 150—160 мм вод. ст., должно вызывать подозрение на наличие препятствия к оттоку желчи и требует уточнения диагноза с помощью дальнейшего исследования. Давление выше 160 мм вод. ст. является достоверным признаком желчной гипертензии и свидетельствует о необходимости хирургической коррекции. Для дебитометрии градуирован- ный сосуд с физиологическим раство- ром но отношению к шкале прибора устанавливается таким образом, чтобы уровень жидкости в нем соответствовал отметке 300 мм. Трехходовым краном открывают свободный отток физиологического раствора из сосуда. Последний по мере вытекания жидкости перемещают вдоль шкалы вверх так, чтобы уровень жидкости постоянно соответствовал 300 мм. Отмечают объем жидкости в миллилитрах, вытекающей из сосуда за 1 минуту. Дебит ниже 20 мл/мин вызывает подозрение на затруднение оттока желчи и требует проведения дальнейшей холангиографии, ниже 15 мл мин — указывает на нарушение оттока, требующее лечения. Следует учитывать, что на показателях холангиоманометрии и дебитометрии может существенно сказываться местная травма в области пузырного и общего желчного протоков. Осторожная пальпация мало влияет на эти показатели, но препаровка пузырного протока и особенно холедоха сопровождается рассечением многочисленных ветвей печеночного сплетения. Это приводит к временному понижению тонуса сфинктера и, следовательно, к некоторому понижению остаточного давления и увеличению дебита. Зондирование общего желчного протока и большого дуоденального сосочка вызывает отек последнего и спазм сфинктера Одди, то есть повышение остаточного давления и уменьшение дебита. Поэтому, если предполагаются указанные функциональные исследования, необходимо ограничиваться наименьшей травмой до их проведения. Пузырный проток в таких случаях следует ка-нюлировать, надрезая его, и измерения производить до холецистэктомии. Предварительно допускается лишь самое осторожное пальпаторное исследование желчных путей. По нашим данным, дебитометрия является более чувствительным методом по сравнению с холангиоманомет- рией, так как нередко даже при нормальных показателях остаточного давления дебит оказывается пониженным. Это соответствует и замедленному понижению водяного столба в манометрической трубке. Применяя указанные чувствительные функциональные методы, необходимо учитывать также и то, что давление в желчных путях и показатели дебитометрии могут значительно изменяться под влиянием различных медикаментов, применяемых для подготовки к операции и наркоза. Остаточное давление в желчных путях повышается, а дебит уменьшается от морфина, не изменяется от до-лантина, скополамина, фепергана, барбитуратов, сукцинилхолинхло-рида, закиси азота, флюатана и претерпевает обратные изменения от атропина, хлорпромазина, кураре, эфира и амилнитрита (И. Литтманн, 1970). Исходя и.ч этого, следует избегать применения тех медикаментов, которые могли бы повлиять на результаты холангиоманометрии и дебитометрии. Операционная холангиография. После измерения остаточного давления и дебита в желчные пути инъекционным шприцем под слабым давлением вводят контрастное вещество (20 мл 35% раствора кардиотраста, верографина и др.) и делают несколько снимков. Серия их необходима потому, что достоверность одного снимка может быть сомнительной. Сделанный в фазе сокращения сфинктера Одди, отдельный снимок может дать повод к гипердиагностике, так как холангиограмма в фазе сокращения имитирует его спазм или стеноз. Кроме того, важно, чтобы контрастный раствор был теплым и вводился под небольшим давлением. Несоблюдение этого правила может привести к нарушению тонуса сфинктера и ложным выводам. Холангиография показывает калибр холедоха и наличие камней в желчных путях, а также характерное для стеноза конусовидное сужение терминального сегмента сосочка. При полной закупорке большого дуоденального соска вклиненным камнем и некоторых формах стеноза сфинктера Одди, сопровождающих запущенный холелитиаз, холедох может быть расширен до 3 см. Однако при типичных формах стенозирую-щего оддита расширение более умеренное — до 12—16 мм. На холангиограмме можно четко определить степень, характер и протяженность стеноза, а также наличие билионанкреатического рефлюкса, который мы наблюдали приблизительно в 40% случаев холангиографии при стенозе сфинктера Одди. Обнаружение рефлюкса при холангиографии дает возможность оценить ширину вирсунгова протока и определить, нет ли стеноза его терминального отдела . Некоторые исследователи (Я. С. Котигер, 1967; А. П. Багателия, 1967) полагают, что рефлюкс желчи в панкреатические протоки является нормальным физиологическим явлением. Однако мы на основании своих многочисленных операционных и послеоперационных исследований с использованием рентгенотеле-видения и кинематографии разделяли мнение других исследователей (Dou-bilet и Mulhollaud, 1948; Mallet-Guy, 1960; Bevilacqua и Gallioli, 1967), которые считают, что рефлюкс связан с нарушениями тонуса сфинктера. По нашему мнению, при осторожном и медленном заполнении желчных протоков контрастным веществом его регургитации в вирсунгов проток не должно быть, так как давление в нем выше, чем в желчных путях (Nielubowicz, 1968). Однако при быстром и тугом заполнении холедоха может наступить спазм нормального сфинктера Одди с рефлюк-сом желчи в вирсунгов проток. Если же такой рефлюкс наблюдается при введении контрастного вещества под давлением не выше 300 мм вод. ст., это рассматривается как патологический признак, свидетельствую- щий о папиллите, гипертонии или органическом стенозе сфинктера Од-ди. Аналогичное мнение высказывают В. И. Петров и О. Б. Поремб-ский (1964), В. П. Захаров (1971), А. В. Смирнов с соавт. (1972). Характерно, что билиопанкреати-ческий рефлюкс наблюдается лишь у больных с легкой или умеренной дилатацией холедоха, то есть в ранних стадиях стеноза сфинктера Од-ди. При далеко зашедших стенозах с резким расширением холедоха реф-люкса мы не наблюдали. На этом основании можно сделать вывод, что рефлюкс в вирсунгов проток является ранним признаком нарушения проходимости сфинктера Одди, когда стенозирующий процесс еще локализован только вблизи отверстия большого дуоденального соска. Mallet—Guy обсуждал и другой механизм рефлюкса желчи и дуоденального содержимого в вирсунгов проток. Речь идет о недостаточном тонусе всего сфинктерного аппарата, который делает возможным пассивный рефлюкс в вирсунгов проток. Хотя имеются сообщения об экспериментальном подтверждении такой возможности, все же предположение Mallet—Guy нуждается в дальнейшей проверке. Наряду с билиопанкреатическим рефлюксом, который виден при хо-лангиографии, существует также папкреатобилиарный. Это подтверждается фактами увеличения уровня амилазы в желчи. Ретроградное забрасывание панкреатического сока в желчные пути вызывает расширение последних, их воспаление и про-потевание пузырной желчи в свободную брюшную полость, то есть ведет к желчному перитониту без перфорации желчного пузыря (Mallet— Guy; Bevilacqua и Gallioli). При дифференциальном диагнозе доброкачественный стеноз сфинктера Одди следует прежде всего отличать от рака большого дуоденального соска. В то время, как рубцовый стеноз имеет на холангиограмме конусовид- ные очертания, для рака характерно поперечное расположение линии обрыва контрастной тени с изъеденны- ми краями. Стеноз сфинктера никог- да не приводит к полной непрохо- димости большого дуоденального со- ска, если одновременно нет ущемлен- ного камня. Карцинома же вызывает полную закупорку протока. При панкреатите с выраженным фиброзом головки поджелудочной железы также может обнаруживаться конусовидный («стреловидный») стеноз, но его протяженность явно больше — 2,5—3 см. Иногда обнаруживается трубчатый стеноз. Для него характерно начало у верхнего края головки поджелудочной железы, протяженность суженного участка значительно длиннее, чем при стенозе сфинктера Одди. Сосок в подобном случае может быть нормальным. Панкреатический трубчатый стеноз даже в далеко зашедпшх случаях не бывает тотальным, и это отличает его от непроходимости холедоха при карциноме головки поджелудочной железы. Очень ценным признаком, на который другие исследователи почти не обращают особого внимания, является рефлюкс контрастного вещества во внутрипеченочные желчные ходы. При нормальной проходимости большого дуоденального сосочка контрастное вещество свободно оттекает в двенадцатиперстную кишку и не забрасывается в печеночные протоки. Лишь при чрезмерном повышении давления могут заполняться главные протоки. При стенозе сфинктера Одди контрастное вещество легче затекает кверху, чем в двенадцатиперстную кишку и туго выполняет даже мелкие внутрипеченочные ходы. Несколько замечаний в отношении технического исполнения операционной холангиографии. Кассету с пленкой помещают под больным. В операционной это не совсем удобно и не дает достаточно качественных снимков. Поэтому применяется следующая техника холангиографии (Whi-tesall и Williams, 1971): После мобилизации двенадцатиперстной кишки по Кохеру пленку размерами 6,25 х 7,5 см, обвернутую черной бума- гой, заключенную в полиэтиленовый па- кет и стерилизованную газом, помещают позади головки поджелудочной железы. В дальнейшем техника не отличается от обычной. Этот метод дает возможность получить очень четкое изображение ди-стальных отделов общего желчного и панкреатического протоков. Метод операционной холангиогра-фии достиг своего наивысшего развития благодаря применению новейшей рентгеновской аппаратуры с электронно-оптическим усилителем изображения и телевидением. Такая аппаратура значительно сокращает время исследования и позволяет наблюдать за заполнением и опорожнением желчных путей. На экране телевизора в незатемненной операционной вся бригада хирургов может наблюдать сокращение сфинктера Одди и характер поступления контрастного вещества в двенадцатиперстную кишку. Хотя отдельные авторы (А. И. Не-чай, 1965) высказывают мнение о малой ценности и даже о вредности широкого применения описанных методов якобы ввиду опасности гипердиагностики, по нашему мнению, комплексное применение холангиомано-метрии, дебитометрии и холангио-графии во время операции, расширяет кругозор хирурга и улучшает диагностику поражений сфинктера Одди. Это способствует тому, что у каждого больного может быть произведена соответствующая операция в полном объеме. Наблюдения над большим числом людей после холецистэкто-мии показывают, что в настоящее время хирурги производят слишком мало подобных исследований. Современная хирургия желчных путей неотделима от этих тонких функциональных диагностических методов. Они должны быть применены в большинстве случаев первичных операций на желчных путях, а при повторных операциях — обязательными. Зондирование большого дуоденального соска. Многие исследователи в диагностике стеноза сфинктера Одди придают первостепенное значение результатам зондирования сосочка через культю пузырного протока или холедохотомическое отверстие. Считают, что если зонд диаметром 3— 4 мм не проходит через ампулу сосочка или встречает значительное сопротивление, то имеется стеноз сфинктера Одди. Однако это правило требует критической оценки. Во-первых, сила руки, толкающей зонд, не может быть точно измерена и скорее всего она во много раз превышает те физиологические давления, которые характерны для нормального желчетока. Во-вторых, камни фатерова сосочка иногда располагаются в дивертикулообразных углублениях и могут совершенно не препятствовать прохождению зонда и, следовательно, не диагностируются. И, в-третьих, даже при совершенно нормальной функциональной проходимости сфинктерного сегмента холе-доха и отверстия большого дуоденального соска зонд может не пройти в двенадцатиперстную кишку, задерживаясь в изгибах просвета или в слизистых складках ампулы. Исходя из этого, мы не оценивали значение этого механического приема и таких функциональных методов, как холангиоманометрия, де-битометрия и операционная холангио-графия. Однако в общем комплексе исследований этот прием мы применяли систематически, сопоставляя его данные с результатами других исследований. Особенно ценным оказывается зондирование для определения локализации большого дуоденального соска и последующего хода операции. Пальпация холедоха и большого дуоденального соска на зонде значительно улучшает диагностику мелких камней, ускользающих от обычной пальпации — возникает характерное ощущение трения камня о металл (рис. 9). Следует иметь в виду одно очень 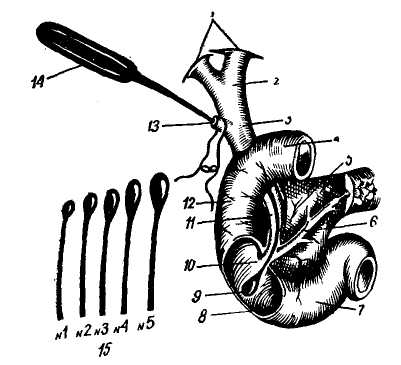 Рис. S. Схема, зондирования желчных протоков большого дуоденального соска через культю пузырного протока (фронтальный разрез головки поджелудочной железы и папиллярной зоны двенадцатиперстной кишки). I — правый и левый печеночные протоки; 2 — общий печеночный проток; 3 — супрадуоденаль- ный отдел общего желчного протока; 4 — верх негоризонтальный отдел двенадцатиперстной киш ки; 5 — гололка поджелудочной железы; 6' — глав ный выводной проток поджелудочной железы; 7 — нижнегоризонтальный отдел двенадцатипер стной кишки; 8 — вскрыт просвет папиллярной зоны двенадцатиперстной кишки; » — олива зон да, проведенная через культю пузырного протока и большой дуоденальный сосок в двенадцатипер стную кишку; 10 — большой дуоденальный сосок; II— панкреатический отдел общего желчного протока; 12 — вертикальный отдел двенадцатипе рстной кишки; 13 — культя пузырного протока; 14 — рукоятка зонда; 15 — набор зондов Доли- отти с разными диаметрами олив (но В. И. Ко- чиашвили). важное обстоятельство; зондирование большого дуоденального соска — процедура довольно травматичная и вызывает существенные изменения тонуса сфинктера Одди. Поэтому зондирование применяется в последнюю очередь. Холедохоскопия. Недостаточная диагностическая эффективность перечисленных методов исследования привела к необходимости эндоскопического осмотра желчных протоков, особенно внимание хирургов привлек этот метод в связи с появлением эластических холедохоскопов (фи-брохоледохоскоп). Холедохоскоп чаще вводят через разрез стенки холедоха в супрадуо-денальной его части. Осмотр возможен только после тщательного про- мывания протоков под давлением, что уже само по себе усложняет методику, приводит к инфицированию брюшной полости, а в ряде случаев и к нарушению гемодинамики. Введение холедохоскопа через пузырный проток значительно упрощает методику, однако это не всегда удается. Так В. Р. Пульмалису (1966) удалось выполнить его лишь у 25% больных. Короткий, суженный скле-розированный холедох, острый панкреатит являются противопоказаниями для холедохоскопии. Холедохоскопия позволяет произвести осмотр слизистой оболочки (в норме она бледно-розовая), увидеть мелкие камни, прочно сидящие на стенке протока в виде темных пятен, оценить состояние устья большого дуоденального соска (в норме имеет вид звездчатой щели, при воспалении — воронки), отметить наличие даже небольшого количества замазки. Возможность визуальной оценки состояния большого дуоденального соска и удаления мелких камней из желчных протоков под контролем зрения делает метод холангиоскопии особенно ценным, хотя и его, естественно, следует применять только как один из методов комплексной диагностики. Г. Г. Караванов (1965) и М. 3. Сигал, Г. И. Дряженков (1968) применяют трансиллюминационное исследование желчных протоков. Однако мы не располагали соответствующим опытом, чтобы дать собственную оценку этому методу. Заключая эту главу, можем отметить, что современная хирургия печени и желчных путей располагает достаточным запасом эффективных методов диагностики как до операции, так и на операционном столе. Правильное, систематическое и целенаправленное использование их позволит хирургу поставить более точный обоснованный диагноз и избежать многих ошибок, которые встречаются все еще часто. Глава третья |
