Ревматизм. Роль бетагемолитического стрептококка (клинические, серологические и эпидемиологические доказательства). Патогенез. Морфология различных стадий ревматизма. Классификация
 Скачать 1.46 Mb. Скачать 1.46 Mb.
|
|
28. Пневмонии. Этиология. Патогенез. Клиника. Диагностика. Течение. Лечение. Пневмония — это острое полиэтиологическое инфекционное заболевание нижних отделов дыхательных путей с образованием воспалительного инфильтрата в паренхиме легких, подтвержденного рентгенологически. ЭТИОЛОГИЯ. Streptococcus pneumoniae, Chlamydophila pneumoniae, Mycoplasma pneumoniae, Legionella pneumophila, Haemophilus influenzae, Staphylococcus aureus, Klebsiella pneumoniae и др. Факторы риска: • детский и пожилой возраст; • курение, употребление алкоголя; • хронические заболевания сердца, легких, почек, желудочно-кишечного тракта; • иммунодефицитные состояния; • контакт с животными, птицами, грызунами; • путешествия, миграция; • холодовой фактор; • производственные условия — работа возле открытых водоемов, вентиляционно-кондиционных систем и др. ПАТОГЕНЕЗ.Возбудитель внедряется в дыхательные пути и нарушает прежде всего барьерную функцию мерцательного эпителия. Увеличивается количество бокаловидных клеток, объем мокроты, что способствует быстрому размножению возбудителя. Далее идет прилипание возбудителя, как правило, в местах повреждения бронхиального дерева, но близко к легочной ткани. Затем следует колонизация возбудителя, которая возможна при: 1) недостатке местного иммунитета; 2) снижении IgA; 3) угнетении фагоцитарной активности нейтрофилов; 4) лимфопении. После колонизации возбудитель проникает в кровь и вызывает воспале- ние легочной ткани. На самой ранней стадии воспаления — стадии микробного отека — альвеолы заполняются воспалительным экссудатом и теряют свою воздушность. В последующем активируются защитные силы организма, и происходит обратное развитие пневмонии. КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ. 1. Воспалительные изменения легочной ткани — синдром легочного инфильтрата (усиление голосового дрожания, укорочение перкуторного звука, ослабленное везикулярное или бронхиальное дыхание, крепитация, влажные мелкопузырчатые хрипы, гомогенное или негомогенное затенение легочной ткани). 2. Симптомокомплекс типичного инфекционного заболевания — интоксикационный синдром и общих воспалительных изменений (чувство жара, озноб, повышение температуры, общая слабость, головные и мышечные боли, снижение аппетита, изменения в крови: лейкоцитоз со сдвигом влево, увеличение СОЭ, повышение острофазовых белков — фибриногена, СРБ, серомукоида, сиаловых кислот). 3. Синдром дыхательной недостаточности. 4. Синдром вовлечения других органов и систем (сердечно-сосудистой, ЖКТ, почек, нервной системы). 29. Пневмококковая пневмония. Симптоматология в различные периоды болезни с учетом клинико-морфологической характеристики. Основные синдромы. Пневмония — это острое полиэтиологическое инфекционное заболевание нижних отделов дыхательных путей с образованием воспалительного инфильтрата в паренхиме легких, подтвержденного рентгенологически. КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ. 1. Воспалительные изменения легочной ткани — синдром легочного инфильтрата (усиление голосового дрожания, укорочение перкуторного звука, ослабленное везикулярное или бронхиальное дыхание, крепитация, влажные мелкопузырчатые хрипы, гомогенное или негомогенное затенение легочной ткани). 2. Симптомокомплекс типичного инфекционного заболевания — интоксикационный синдром и общих воспалительных изменений (чувство жара, озноб, повышение температуры, общая слабость, головные и мышечные боли, снижение аппетита, изменения в крови: лейкоцитоз со сдвигом влево, увеличение СОЭ, повышение острофазовых белков — фибриногена, СРБ, серомукоида, сиаловых кислот). 3. Синдром дыхательной недостаточности. 4. Синдром вовлечения других органов и систем (сердечно-сосудистой, ЖКТ, почек, нервной системы). Пневмококковая пневмония (плевропневмония). Плевропневмония начинается остро с озноба, повышения температуры до 39—40°С, головной боли, одышки, резкой слабости. В первые сутки заболевания возникают боли в грудной клетке, усиливающиеся при дыхании и кашле; кашель вначале сухой, затем с мокротой (густой, вязкой, «ржавого» цвета). Часто возникает тяжелое состояние, иногда с затемнением сознания. Отмечается гиперемия лица, герпетические высыпания, иногда умеренная желтуха. Число дыханий до 30—40 в минуту и более, дыхание поверхностное. При объективном исследовании: притупление перкуторного звука, вплоть до тупого звука, усиление голосового дрожания. Над пораженной долей легкого выслушиваются ослабленное везикулярное дыхание и крепитация (crepitatio indux), затем дыхание бронхиальное. Часто — шум трения плевры. При разрешении пневмонии дыхание вновь становится ослабленным везикулярным, определяется крепитация (crepitatio redux). 30. Пневмонии. Лечение. 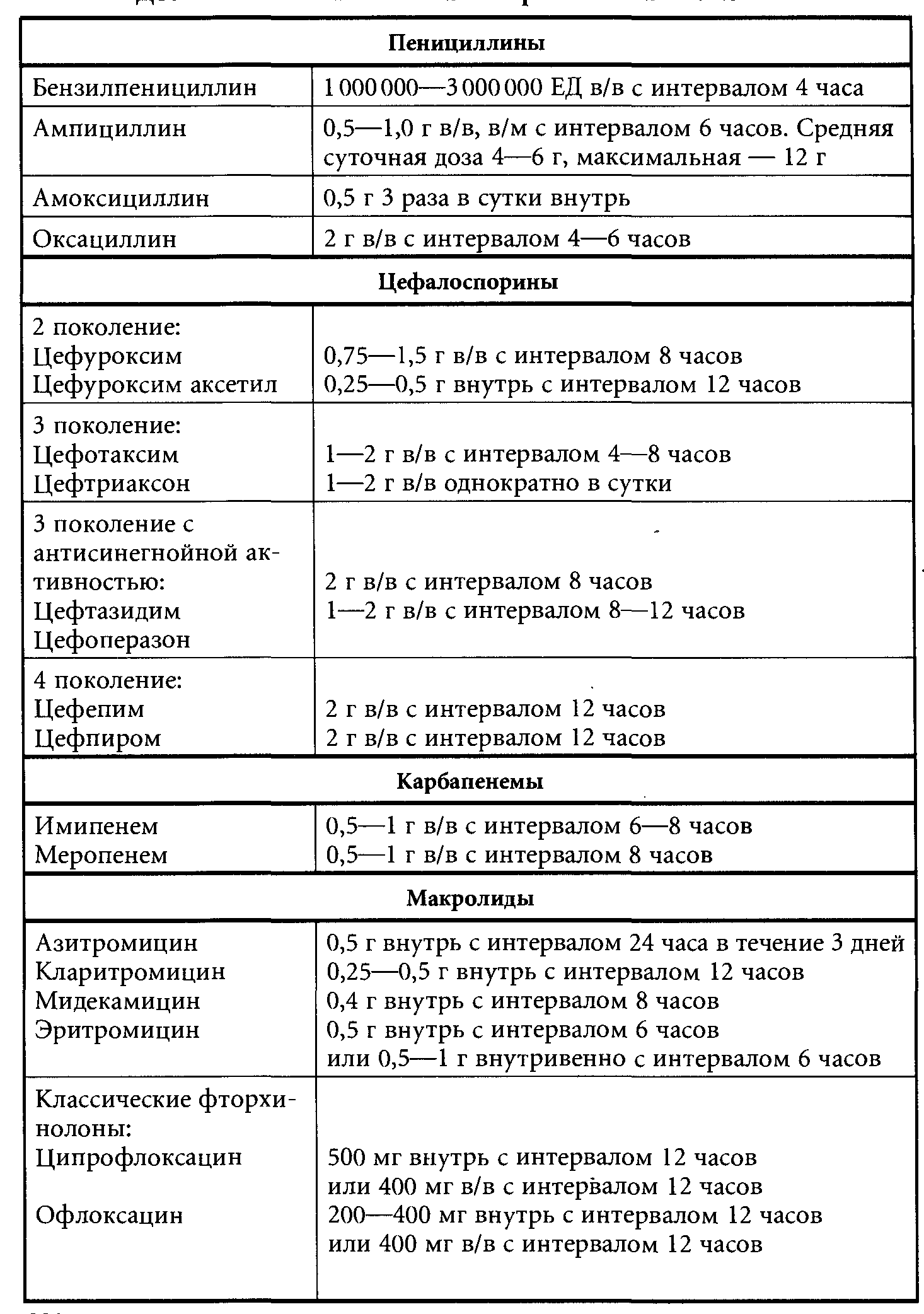  Симптоматическая терапия: 1. Жаропонижающие средства. 2. Отхаркивающие средства. Выделяют: - группу амброксола: лазолван, амбробене и др.; - группу ацетилцистеина: АЦЦ (эффективность низкая), флуимуцил (600 мг/сут.) и др.; - группу карбоцистеина: мукодин, мукопромт, бромкатар, флуифорт и др. Препараты данной группы усиливают действие антибиотиков, доза последних может быть снижена на 20%. Кроме того, при отмене флуифорта эффект сохраняется в течение 1 недели. Кроме того, в качестве отхаркивающих препаратов используют мукалтин, бромгексин, бронхолитин и др.; отвары отхаркивающих трав: мать-и-мачеха, термопсис, солодка, алтей, багульник, подорожник и др., горячее щелочное питье. При сухом надсадном кашле — противокашлевые препараты (либексин, тусупрекс и др.). 3. Иммуномодулирующая терапия (Т-активин, тималин, левамизол и др.). Ее назначают при пневмонии на фоне хронического бронхита, при затяжном течении. 4. Эффективны адаптанты — женьшень, китайский лимонник и др.; витаминотерапия. 5. Оксигенотерапия. Проводится поточным методом, с 30% содержанием кислорода во вдыхаемой смеси, предварительным подогревом кислорода до температуры тела. 6. Физиотерапевтическое лечение: коротковолновая диатермия, парафин-озокеритовые аппликации, ЛФК, массаж и др. 31. Гангрена легкого. Этиология. Патогенез. Клиника. Лечение. Гангрена легкого — значительно более тяжелое патологическое состояние с массивным омертвлением и ихорозным распадом, быстрым гнойным расплавлением и отторжением ткани легкого без тенденции к четкому ограничению от ее жизнеспособной ткани. ЭТИОЛОГИЯ. В. fragilis, В. melaninogenicus; фузобактерии — F. nucleatum, F. necroforum, F. famosus; анаэробные кокки — Peptococcus, Peptostreptococus. Они в большом количестве паразитируют (сапрофитируют) в полости рта — до 108 в 1 мл. Кариес зубов, пародонтоз, пульпит приводят к резкому увеличению их численности. Именно ротовая полость является источником инфицирования легочной ткани. Путь инфицирования — аспирационный. ПАТОГЕНЕЗ. Аспирационный механизм трансбронхиального проникновения играет ведущую роль в патогенезе деструктивных пневмонитов. Это подтверждает ряд фактов: масочный наркоз при тонзиллэктомии — масса абсцессов легких (местный наркоз резко снижает их число); в годы войны — ранения челюстно-лицевой области. Состояния, способствующие аспирации инфицированного материала (прежде всего — рвотные массы, носоглоточная слизь, слюна): глубокое алкогольное опьянение, бессознательное состояние, ЧМТ, ОНМК, эпиприпадок, электротравма и др. Вероятность аспирации увеличивают различные формы патологии пищевода — кардиоспазм, грыжа пищеводного отверстия диафрагмы, рубцовые стриктуры, рефлюкс-эзофагит. Более редкие — гематогенные абцессы легких при сепсисе, септикопиемии. Для них характерны множественность, часто двустороннее поражение, обычно в кортикальных (субплевральных) слоях, чаще нижнедолевая локализация. Могут быть абсцессы травматического происхождения после огнестрельного ранения. Относительно редки лимфогенный путь и так называемый путь из соседних органов per continuitatem. Описаны абсцессы после попадания в легкие инородных тел — пуговицы, протеза зубов и др. Важное условие развития легочных деструкции — снижение общей иммунологической реактивности организма. Большое значение имеет фоновое заболевание, например сахарный диабет, способствующий легочной деструкции, лучевая болезнь, гемобластозы и др. КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ. Локализация процесса в определенной степени зависит от патогенеза заболевания: при аспирации поражаются II и VI сегменты, для метапневмонических деструкции — базальные сегменты, IV, V (особенно справа) и III. Заболевание редко развивается на фоне полного здоровья. Прием алкоголя, наркоз, переохлаждение, ЧМТ, респираторная вирусная инфекция и др. нередко предшествуют деструкциям. Выделяют 2 периода: до клинически определяемого прорыва гноя или ихорического детрита через бронх и после. Эти классические периоды не всегда четко выражены, особенно при гангрене. 1-й период: начало острое — t° тела 39—40°С, озноб, недомогание, острая боль в грудной клетке на стороне поражения, при поражении базальных сегментов — иррадиация боли в шею, кашель сухой, мучительный (может отсутствовать в первые дни). Одышка — тахипноэ с первых дней. В ряде случаев начало нечеткое, смазанное, нет острой боли, одышки, t° субфебрильная. Такое течение не всегда бывает благоприятным. Так может протекать тяжелый гангренозный процесс, при нарушенной иммунологической активности, в частности у алкоголиков. При этом наблюдается поздняя обращаемость больных, больные продолжают работать или лечат- ся амбулаторно с диагнозом ОРВИ. При осмотре — бледность, умеренный цианоз кожи, слизистых, больше выраженный на стороне поражения. Больной лежит на стороне поражения. Тахипноэ 25—30 в 1 мин. PS учащен, причем тахикардия не соответствует повышению t°. АД в норме или снижено. При инфекционно-токсическом шоке — гипотония. Пораженная сторона отстает при дыхательных экскурсиях, определяется симптом Крюкова — болезненность межреберных промежутков на стороне поражения, а также кожная гиперестезия. Физикальные данные на первых порах аналогичные лобарной или долевой пневмонии (см. объективные данные в разделе «Пневмония»), часто определяется шум трения плевры. Длительность периода инфильтрации до прорыва в бронхи составляет от 4—5 до 10—12 дней при деструкциях аспирационного генеза, при метапневмонических — до 3—4 недель. 2-й период. Классический вариант — неожиданно возникает приступообразный кашель с отхождением мокроты полным ртом до 100 мл и более (описывают до 1000 мл). В настоящее время не всегда бывает такая картина гангренозных деструкции — отмечается небольшое количество мокроты, что связано с замедленным процессом расплавления некротического субстрата. Мокрота может содержать примесь крови. При анаэробной инфекции она зловонная, что требует изоляции больного. Мокрота 3-слойная: нижний — густой гной, крошковидный тканевой детрит, обрывки легочной ткани. Средний слой — серозный, тягучая мутная жидкость (пробка Дитриха), содержит много слюны, верхний — пенистая слизь с примесью гноя. При отхождении мокроты резко улучшается самочувствие больных. Снижаются t°, симптомы интоксикации, уменьшается количество мокроты, улучшается аппетит. Уменьшается граница перкуторного притупления, на фоне полости — тимпанит; дыхание бронхиальное с амфорическим оттенком (последнее редко). Влажные средне- и крупнопузырчатые хрипы. При хорошем дренировании уровень жидкости в полости исчезает, инфильтрация рассасывается, полость уменьшается в размерах, деформируется и перестает определяться. При плохом дренаже абсцесса мокрота отходит небольшими порциями, сохраняются t°, лихорадка, озноб, проливной пот. Кожные покровы бледные, землисто-серые, деформируются концевые фаланги — «барабанные палочки», ногти — «часовые стекла». Особая форма деструкции — так называемый блокированный абсцесс — больные почти не выделяют мокроты, умеренная лихорадка, интоксикационный синдром долго продолжаются. Полость абсцесса имеет значительные размеры, горизонтальный высокий уровень жидкости. ЛЕЧЕНИЕ Инфузионная терапия назначается с целью детоксикации: 5% раствор глюкозы, физиологический раствор, полиглюкин; показано введение белка — 20% раствор альбумина, нативная или сухая плазма. У наиболее тяжелых больных можно проводить гемосорбцию и нлазмаферез. Антибактериальная терапия. Кокковая Грам «+» флора — полусинтетические пенициллины: метициллин 4—6 г/сут. в/м; оксациллин 6—8 г/сут. в/м; амоксициллин 1,5—2 г/сут. в/м и др.; цефалоспорины 1—2 поколения; макролиды: эритромицин 0,5-1 г/сут. в/в, кларитромицин 0,5 г/сут. и др. Кокковая Грам «—» флора — аминогликозиды: гентамицин 320—480 мг/сут. в/м или в/в; линкомицин 1,8 г/сут. в/м; цефалоспорины 2 поколения: цефуроксим 1—1,5 г/сут. и др.; классические фторхинолоны: ципрофлоксацин 400 мг/сут. в/в, офлоксацин 400 мг/сут. и др. Клебсиелла —цефалоспорины 2 поколения: цефуроксим 1—1,5 г/сут. в/в и др.; аминогликозиды: гентамицин 320—480 мг/сут. в/м или в/в; классические и респираторные фторхинолоны: ципрофлоксацин 400 мг/сут. в/в, левофлоксацин 500 мг/сут. в/в. и др. Синегнойная палочка — карбенициллин 4 г/сут. + гентамицин 320—480 мг/сут. или доксициклин 0,1—0,2 г/сут.; цефалоспорины 3 поколения с антисинегнойной активностью: цефтазидим 2 г/сут. в/в; цефоперазон 1—2 г/ сут. в/в и др. Неспорообразующая анаэробная микрофлора: метронидазол (трихопол, метрагил, клион, флагил) 100 мг 2—3 р. в день в/в капельно, внутрь 2—3 г/сут. Большие дозы пенициллина: 20—50 млн. ЕД/сут. в/в + метронидазол. Линкомицин 1,8—2,4 г/сут.; антибиотики резерва — цефалоспорины 3—4-го поколения, карбапенемы. Антистафилококковый у-глобулин; противокоревой у-глобулин. Иммуномодуляторы: тималин, Т-активин, левомизол в стандартных дозах. Неспецифические препараты, стимулирующие метаболические процессы: метилурацил 0,5 3—4 р. в день; пентоксил 0,2 3 р. в день; нуклеинат натрия 0,2 3—4 р. в день. 32.Абсцесс легкого. Этиология. Патогенез. Классификация. Клиника. Осложнения. Лечение. Показания к хирургическому лечению. Абсцесс легкого — формирование более или менее ограниченной полости в легочной ткани в результате ее некроза и гнойного расплавления. ЭТИОЛОГИЯ. В. fragilis, В. melaninogenicus; фузобактерии — F. nucleatum, F. necroforum, F. famosus; анаэробные кокки — Peptococcus, Peptostreptococus. Они в большом количестве паразитируют (сапрофитируют) в полости рта — до 108 в 1 мл. Кариес зубов, пародонтоз, пульпит приводят к резкому увеличению их численности. Именно ротовая полость является источником инфицирования легочной ткани. Путь инфицирования — аспирационный. ПАТОГЕНЕЗ. Аспирационный механизм трансбронхиального проникновения играет ведущую роль в патогенезе деструктивных пневмонитов. Это подтверждает ряд фактов: масочный наркоз при тонзиллэктомии — масса абсцессов легких (местный наркоз резко снижает их число); в годы войны — ранения челюстно-лицевой области. Состояния, способствующие аспирации инфицированного материала (прежде всего — рвотные массы, носоглоточная слизь, слюна): глубокое алкогольное опьянение, бессознательное состояние, ЧМТ, ОНМК, эпиприпадок, электротравма и др. Вероятность аспирации увеличивают различные формы патологии пищевода — кардиоспазм, грыжа пищеводного отверстия диафрагмы, рубцовые стриктуры, рефлюкс-эзофагит. Более редкие — гематогенные абцессы легких при сепсисе, септикопиемии. Для них характерны множественность, часто двустороннее поражение, обычно в кортикальных (субплевральных) слоях, чаще нижнедолевая локализация. Могут быть абсцессы травматического происхождения после огнестрельного ранения. Относительно редки лимфогенный путь и так называемый путь из соседних органов per continuitatem. Описаны абсцессы после попадания в легкие инородных тел — пуговицы, протеза зубов и др. Важное условие развития легочных деструкции — снижение общей иммунологической реактивности организма. Большое значение имеет фоновое заболевание, например сахарный диабет, способствующий легочной деструкции, лучевая болезнь, гемобластозы и др. КЛАССИФИКАЦИЯ. I. Клинико-морфологические особенности: • абсцесс легкого гнойный; • абсцесс легкого гангренозный; • гангрена легкого. II. По этиологии: • пневмониты, вызванные аэробной микрофлорой; • пневмониты, вызванные анаэробной микрофлорой; • пневмониты, вызванные смешанной микрофлорой; • пневмониты небактериальные (простейшие, грибы и др.). III. По патогенезу: • пневмониты бронхогенные, в том числе: аспирационные; постпнев- монические; обтурационные; • пневмониты гематогенные; • пневмониты травматические; • пневмониты прочего генеза (в том числе при переходе нагноения с соседних органов). IV. Топографические особенности патологического очага: • абсцесс центральный (прикорневой); • абсцесс периферический (кортикальный, субплевральный); V. По распространенности: • абсцесс единичный; • абсцесс множественный, в том числе: - односторонний; - двусторонний. VI. Тяжесть течения (клинических проявлений): • пневмонит с легким течением; • пневмонит с течением средней тяжести; • пневмонит с тяжелым течением; • пневмонит с крайне тяжелым течением. VII. Наличие осложнений: • пневмонит неосложненный; • пневмонит осложненный: ииопневмотораксом или эмпиемой плевры; кровотечением; поражением противоположного легкого при первично-одностороннем процессе; флегмоной грудной; бак- териемическим шоком; респираторным дистресс-синдромом; сеп- сисом; прочими вторичными процессами. VIII. Характер течения: • пневмонит острый; • пневмонит подострый (затяжной); • пневмонит (абсцесс) хронический, в том числе: в фазе ремиссии; в фазе обострения. КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ. Локализация процесса в определенной степени зависит от патогенеза заболевания: при аспирации поражаются II и VI сегменты, для метапневмонических деструкции — базальные сегменты, IV, V (особенно справа) и III. Заболевание редко развивается на фоне полного здоровья. Прием алкоголя, наркоз, переохлаждение, ЧМТ, респираторная вирусная инфекция и др. нередко предшествуют деструкциям. Выделяют 2 периода: до клинически определяемого прорыва гноя или ихорического детрита через бронх и после. Эти классические периоды не всегда четко выражены, особенно при гангрене. 1-й период: начало острое — t° тела 39—40°С, озноб, недомогание, острая боль в грудной клетке на стороне поражения, при поражении базальных сегментов — иррадиация боли в шею, кашель сухой, мучительный (может отсутствовать в первые дни). Одышка — тахипноэ с первых дней. В ряде случаев начало нечеткое, смазанное, нет острой боли, одышки, t° субфебрильная. Такое течение не всегда бывает благоприятным. Так может протекать тяжелый гангренозный процесс, при нарушенной иммунологической активности, в частности у алкоголиков. При этом наблюдается поздняя обращаемость больных, больные продолжают работать или лечат- ся амбулаторно с диагнозом ОРВИ. При осмотре — бледность, умеренный цианоз кожи, слизистых, больше выраженный на стороне поражения. Больной лежит на стороне поражения. Тахипноэ 25—30 в 1 мин. PS учащен, причем тахикардия не соответствует повышению t°. АД в норме или снижено. При инфекционно-токсическом шоке — гипотония. Пораженная сторона отстает при дыхательных экскурсиях, определяется симптом Крюкова — болезненность межреберных промежутков на стороне поражения, а также кожная гиперестезия. Физикальные данные на первых порах аналогичные лобарной или долевой пневмонии (см. объективные данные в разделе «Пневмония»), часто определяется шум трения плевры. Длительность периода инфильтрации до прорыва в бронхи составляет от 4—5 до 10—12 дней при деструкциях аспирационного генеза, при метапневмонических — до 3—4 недель. 2-й период. Классический вариант — неожиданно возникает приступообразный кашель с отхождением мокроты полным ртом до 100 мл и более (описывают до 1000 мл). В настоящее время не всегда бывает такая картина гангренозных деструкции — отмечается небольшое количество мокроты, что связано с замедленным процессом расплавления некротического субстрата. Мокрота может содержать примесь крови. При анаэробной инфекции она зловонная, что требует изоляции больного. Мокрота 3-слойная: нижний — густой гной, крошковидный тканевой детрит, обрывки легочной ткани. Средний слой — серозный, тягучая мутная жидкость (пробка Дитриха), содержит много слюны, верхний — пенистая слизь с примесью гноя. При отхождении мокроты резко улучшается самочувствие больных. Снижаются t°, симптомы интоксикации, уменьшается количество мокроты, улучшается аппетит. Уменьшается граница перкуторного притупления, на фоне полости — тимпанит; дыхание бронхиальное с амфорическим оттенком (последнее редко). Влажные средне- и крупнопузырчатые хрипы. При хорошем дренировании уровень жидкости в полости исчезает, инфильтрация рассасывается, полость уменьшается в размерах, деформируется и перестает определяться. При плохом дренаже абсцесса мокрота отходит небольшими порциями, сохраняются t°, лихорадка, озноб, проливной пот. Кожные покровы бледные, землисто-серые, деформируются концевые фаланги — «барабанные палочки», ногти — «часовые стекла». Особая форма деструкции — так называемый блокированный абсцесс — больные почти не выделяют мокроты, умеренная лихорадка, интоксикационный синдром долго продолжаются. Полость абсцесса имеет значительные размеры, горизонтальный высокий уровень жидкости. |
