учебник мдк 02. Мдк обеспечение безопасной больничной среды для участников лечебнодиагностического процесса
 Скачать 0.94 Mb. Скачать 0.94 Mb.
|
|
ОГЛАВЛЕНИЕ МДК: ОБЕСПЕЧЕНИЕ БЕЗОПАСНОЙ БОЛЬНИЧНОЙ СРЕДЫ ДЛЯ УЧАСТНИКОВ ЛЕЧЕБНО-ДИАГНОСТИЧЕСКОГО ПРОЦЕССА. ИНФЕКЦИОННЫЙ КОНТРОЛЬ И ПРОФИЛАКТИКА ИНФЕКЦИЙ, СВЯЗАННЫХ С ОКАЗАНИЕМ МЕДИЦИНСКОЙ ПОМОЩИ (ИСМП) 1. ОБЩИЕ СВЕДЕНИЯ ПО ИСМП …………………..........................................................11 2. ОБРАБОТКА РУК……………………………………………………………………...........21 3. НАДЕВАНИЕ И СНЯТИЕ СТЕРИЛЬНЫХ ПЕРЧАТОК…………………………...........26 4. ПРАВИЛА ПОЛЬЗОВАНИЯ СПЕЦОДЕЖДОЙ…………………………………………. 29 5. ПРАВИЛА ПОЛЬЗОВАНИЯ СТЕРИЛЬНЫМ БИКСОМ………………………….......... 29 6. УБОРКА ПАЛАТ…………………………………………………………………….............31 7. КОНТРОЛЬ ЗА САНИТАРНЫМ СОСТОЯНИЕМ ТУМБОЧЕК, ХОЛОДИЛЬНИКОВ…………………………………………………………………...........32 8. УБОРКА ПРОЦЕДУРНОГО КАБИНЕТА………………………………………………….33 9. ОРГАНИЗАЦИЯ И КОНТРОЛЬ ПОСЕЩЕНИЯ ПАЦИЕНТОВ В ЛПО………………..34 10. НАБЛЮДЕНИЕ ЗА САНИТАРНЫМ РЕЖИМОМ………………………………………..35 11. САНИТАРНО-ЭПИДИМИОЛОГИЧЕСКИЕ ТРЕБОВАНИЯ ПО ОБРАЩЕНИЮ С МЕДИЦИНСКИМИ ОТХОДАМИ………………………………………………………………….36 12. ПРОФИЛАКТИКА ПРОФЕССИОНАЛЬНОГО ЗАРАЖЕНИЯ МЕДРАБОТНИКОВ ВГВ, ВГС, ВИЧ …...………………………………..46 13. ДЕЗИНФЕКЦИЯ……………………………………………………………………………....54 14. ПРИГОТОВЛЕНИЕ РАСТВОРОВ ХЛОРАМИНА (активность хлора 26%)……………56 15. ДОЗИРОВОЧНАЯ ТАБЛИЦА ДЛЯ ПРИГОТОВЛЕНИЯ ДЕЗРАСТВОРОВ ИЗ ЖИДКИХ КОНЦЕНТРАТОВ……………………………………………………………………………57 16. КОНТРОЛЬ КАЧЕСТВА ДЕЗИНФЕКТАНТОВ ЭКСПРЕСС-МЕТОДОМ……………...58 17. КЛАССИФИКАЦИЯ ХИМИЧЕСКИХ ДЕЗ.СРЕДСТВ……………………………………58 18. МЕРЫ ПРЕДОСТОРОЖНОСТИ ПРИ РАБОТЕ С ДЕЗИНФИЦИРУЮЩИМИ И МОЮЩИМИ СРЕДСТВАМИ……………………………………………………………………....60 19. СПОСОБЫ ДЕЗИНФЕКЦИИ РАЗЛИЧНЫХ ОБЪЕКТОВ………………………………..60 20. ОБЕЗЗАРАЖИВАНИЕ ВОЗДУХА………………………………………………………….61 21. ОБРАБОТКА ИНСТРУМЕНТОВ ОДНОКРАТНОГО ПРИМЕНЕНИЯ………….............63 22. ОБРАБОТКА ИНСТРУМЕНТОВ МНОГОКРАТНОГО ПРИМЕНЕНИЯ………………..65 ЛЕЧЕБНО-ОХРАНИТЕЛЬНЫЙ РЕЖИМ. ПОНЯТИЕ ОБ ЭРГОНОМИКЕ И БИОМЕХАНИКЕ. ПРАВИЛА ПЕРЕМЕЩЕНИЯ ПАЦИЕНТА. 23. ПОНЯТИЕ О ЛЕЧЕБНО-ОХРАНИТЕЛЬНОМ РЕЖИМЕ………………………………...87 24. ВИДЫ РЕЖИМОВ ДВИГАТЕЛЬНОЙ АКТИВНОСТИ…………………………………..87 25. ПОЛЬЗОВАНИЕ ФУНКЦИОНАЛЬНОЙ КРОВАТЬЮ…………………………………...89 26. МЕДИЦИНСКАЯ ЭРГОНОМИКА. БИОМЕХАНИКА……………………………………89 27. ПЕРЕМЕЩЕНИЕ И РАЗМЕЩЕНИЕ ТЯЖЕЛОБОЛЬНОГО ПАЦИЕНТА В ПОСТЕЛИ ………………………………………………………….........................................................94 28. РАЗМЕЩЕНИЕ ПАЦИЕНТА В ПОЛОЖЕНИИ ФАУЛЕРА……………………………………………………………………………………….............101 29. РАЗМЕЩЕНИЕ ПАЦИЕНТА С ГЕМИПЛЕГИЕЙ В ПОЛОЖЕНИИ ФАУЛЕРА………..103 30. РАЗМЕЩЕНИЕ ПАЦИЕНТА ЛЕЖА НА СПИНЕ………………………………………….106 31. РАЗМЕЩЕНИЕ ПАЦИЕНТА С ГЕМИПЛЕГИЕЙ ЛЕЖА НА СПИНЕ……………….......108 32. РАЗМЕЩЕНИЕ ПАЦИЕНТА В ПОЛОЖЕНИИ ЛЕЖА НА ЖИВОТЕ…………………....110 33. РАЗМЕЩЕНИЕ ПАЦИЕНТА С ГЕМИПЛЕГИЕЙ НА ЖИВОТЕ………………………….113 34. УКЛАДЫВАНИЕ ПАЦИЕНТА НА БОК…………………………………………………….115 35. РАЗМЕЩЕНИЕ ПАЦИЕНТА В ПОЛОЖЕНИИ СИМСА………………………………….117 36. ПЕРЕМЕЩЕНИЕ ПАЦИЕНТА ИЗ ПОЛОЖЕНИЯ ЛЕЖА НА БОКУ В ПОЛОЖЕНИЕ СИДЯ НА КРОВАТИ С ОПУЩЕНЫМИ ВНИЗ НОГАМИ………………………………..120 37. ПЕРЕМЕЩЕНИЕ ПАЦИЕНТА ИЗ ПОЛОЖЕНИЯ СИДЯ НА КРОВАТИ С ОПУЩЕНЫМИ ВНИЗ НОГАМИ НА СТУЛ (КРЕСЛО_КАТАЛКУ)…………………………………...121 38. ПЕРЕМЕЩЕНИЕ ПАЦИЕНТА ИЗ ПОЛОЖЕНИЯ СИДЯ НА СТУЛЕ В ПОЛОЖЕНИЕ ЛЕЖА НА КРОВАТИ……………………………………………………………………… 124 39. ПЕРЕМЕЩЕНИЕ ПАЦИЕНТА К ИЗГОЛОВЬЮ КРОВАТИ ЕСЛИ ОН МОЖЕТ ПОМОЧЬ МЕДСЕСТРЕ………………………………………………………………………………….126 40. ПЕРЕМЕЩЕНИЕ БЕСПОМОЩЬНОГО ПАЦИЕНТА К ИЗГОЛОВЬЮ КРОВАТИ……128 41. ПЕРЕМЕЩЕНИЕ ПАЦИЕНТА К ИЗГОЛОВЬЮ КРОВАТИ С ПОМОЩЬЮ ПОДКЛАДНОЙ КЛЕЕНКИ……………………………………………………………………………… 131 42. ПОМОЩЬ ПАЦИЕНТУ В ПЕРЕМЕЩЕНИЕ К ИЗГОЛОВЬЮ КРОВАТИ……………...132 43. ПЕРЕМЕЩЕНИЕ ПАЦИЕНТА К КРАЮ КРОАВАТИ…………………………………….135 44. ПОВОРОТ ПАЦИЕНТА В ПОСТЕЛИ С ПОМОЩЬЮ ПЕЛЕНКИ……………………….137 45. ПОДНИМАНИЕ ГОЛОВЫ И ПЛЕЧ ПАЦИЕНТА…………………………………………139 46. ОБУЧЕНИЕ ПАЦИЕНТА С ОГРАНИЧЕНИЕМ ДВИЖЕНИЯ САМОСТОЯТЕЛЬНОМУ ПЕРЕМЕЩЕНИЮ…………………………………………………………………………….141 47. ОБЕСПЕЧЕНИЕ БЕЗОПАСНОСТИ ПАЦИЕНТА………………………………………….142 48. ОЦЕНКА РИСКА ПАДЕНИЯ ПАЦИЕНТА………………………………………………...142 49. ПРЕДУПРЕЖДЕНИЕ ПАДЕНИЯ ПАЦИЕНТА…………………………………………….144 50. ТРАНСПОРТИРОВКА ТЯЖЕЛОБОЛЬНОГО ВНУТРИ ОТДЕЛЕНИЯ НА КАТАЛКЕ…….……………………………………….....................................................................145 51. ТРАНСПОРТИРОВКА ПАЦИЕНТА НА КРЕСЛЕ-КАТАЛКЕ……………………....……147 ГЛОССАРИЙ ТЕРМИНОВ……………………………………………………………………….. . 158 ПЕРЕЧЕНЬ ПРИЛОЖЕНИЙ…………………………………………………………………….....162 ПЕРЕЧЕНЬ ТАБЛИЦ………………………………………………………………………………...162 ПЕРЕЧЕНЬ РИСУНКОВ…………………………………………………………………………..162 ПЕРЕЧЕНЬ СХЕМ………………………………………………………………………………….163 ЛИТЕРАТУРА……………………………………………………………………………………….164 ВВЕДЕНИЕ Одной из важных задач здравоохранения, сформулированной в Концепции развития здравоохранения и медицинской науки в РФ и Программе государственных гарантий обеспечения граждан бесплатной медицинской помощью, является оказание качественной и доступной медицинской помощи населению с учетом недостаточного финансирования отрасли и территориальных организационно-экономических особенностей. Федеральный закон Российской Федерации от 21 ноября 2011 г. N 323-ФЗ "Об основах охраны здоровья граждан в Российской Федерации" определяет, что доступность и качество медицинской помощи обеспечиваются в том числе и применением порядков оказания медицинской помощи и стандартов медицинской помощи. Федеральный закон от 29.11.2010 N 326-ФЗ "Об обязательном медицинском страховании в Российской Федерации" устанавливает контроль объемов, сроков, качества и условийпредоставления медицинской помощи по ОМСв числе которого экспертиза качества медицинской помощи. Она обеспечивает выявление нарушений в оказании медицинской помощи, в том числе оценку правильности выбора медицинской технологии, степени достижения запланированного результата и установление причинно-следственных связей выявленных дефектов в оказании медицинской помощи. Организация деятельности медицинского персонала в соответствии с профессиональными стандартами выполнения конкретных медицинских услуг способствует повышению качества оказываемой медицинской помощи, служит основой для оценки полноты и качества выполняемых услуг, их стоимости, защиты прав пациента. Согласно Приказу МЗ РФ «О введении в действие отраслевого стандарта «Термины и определения системы стандартизации в здравоохранении» № 12 от 22.01.01 г., качество медицинской помощи – это система критериев, позволяющих определить качество оказания медицинской помощи, как в определенном медицинском учреждении, у определенного врача, на определенной территории, так и отдельному пациенту. Эксперты Всемирной Организации Здравоохранения при определении задач и содержания деятельности по обеспечению качества медицинской помощи рекомендуют ориентироваться на следующие компоненты: качество выполнения профессиональных функций медицинскими работниками; полнота и эффективность использования ресурсов; сведение до минимума риска для пациента при осуществлении медицинского вмешательства; наличие удовлетворенности пациента медицинским вмешательством. Следует вывод, что оценка качества медицинской помощи предполагает определение соответствия полученных результатов профилактики, диагностики, лечения или реабилитации с ожидаемыми результатами, и производится с использованием стандартов медицинских технологий. То есть, стандарты устанавливают гарантированный объем медицинской помощи и являются основой для оценки качества медицинской помощи, оказанной каждому конкретному пациенту. В приказе Минздравсоцразвития от 27 декабря 2011 г. N 1664н "Об утверждении номенклатуры медицинских услуг" даны определения медицинской услуги и в соответствии со статьей 14 Федерального закона от 21 ноября 2011 г. N 323-ФЗ "Об основах охраны здоровья граждан в Российской Федерации" (Собрание законодательства Российской Федерации, 2011, N 48, ст. 6724) была утверждена номенклатура медицинских услуг. Простая медицинская услуга (ПМУ) включает медицинские услуги, представляющие собой определенные виды медицинских вмешательств, направленные на профилактику, диагностику и лечение заболеваний, медицинскую реабилитацию и имеющих самостоятельное законченное значение. Стандартизация – это деятельность по установлению норм, правил, характеристик в целях обеспечения качественной медицинской помощи. Функциональное назначение простой медицинской услуги – лечебно- диагностическое, профилактическое, восстановительно-реабилитационное и транспортное. Условия выполнения услуги: амбулаторно-поликлинические, стационарные, в процессе транспортировки, санаторно-курортные, реабилитационно-восстановительные. Цели и принципы стандартизации в Российской Федерации установлены Федеральным законом от 27 декабря 2002 г. № 184-ФЗ «О техническом регулировании», а правила применения национальных стандартов Российской Федерации – ГОСТ Р 1.0-2004 «Стандартизация в Российской Федерации. Основные положения» Приказами Федерального агентства по техническому регулированию и метрологии (Ростехрегулирования) от 5.12.2006 г. № 288-ст и от 27.12.2006 № 341-ст утверждены два основополагающих национальных стандарта: ГОСТ Р 52600 – 2006 «Протоколы ведения больных. Общие положения» и ГОСТ Р 52623 – 2006 «Технологии выполнения простых медицинских услуг. Общие требования». С 1 марта 2016 года в России действует четыре ГОСТа серии 53623, регламентирующие технологии выполнения медицинских услуг: ГОСТ Р 52623.1 – 2008 «Технологии выполнения простых медицинских услуг функционального обследования», который содержит стандарты взвешивания, термометрии, измерения АД и др.; ГОСТ Р 52623.3 – 2015 «Технологии выполнения простых медицинских услуг. Манипуляции сестринского ухода», который содержит стандарты технологий общего и медицинского ухода за больным» ГОСТ Р 52623.4 – 2015 «Технологии выполнения простых медицинских услуг инвазивных вмешательств» устанавливает требования к выполнению технологий простых медицинских услуг инвазивных вмешательств, содержит стандарты выполнения инъекций. Порядок применения этих стандартов установлен в ГОСТ Р 1.0-2012 (раздел 8). Информацию о стандартах размещают в информационной системе общего пользования – в сети Интернет на официальных сайтах: - национального органа Российской Федерации по стандартизации; - Федерального информационного фонда технических регламентов и стандартов; - международных организаций по стандартизации; - региональных организаций по стандартизации (в том числе Межгосударственного совета по стандартизации, метрологии и сертификации, если применяемый в организации межгосударственный стандарт не введен в действии в Российской Федерации) Действие применяемого стандарта можно проверить по ежегодно издаваемому указателю «Национальные стандарты». Забайкальские медицинские специалисты принимали участие в Российско-канадском проекте РОКСИ. Забайкальский край вошёл в число 17 регионов России, в которых по заданию Министерства здравоохранения и социального развития апробировалась технология простой медицинской услуги, влияющей на эффективность и качество медицинского обслуживания населения. Медицинские специалисты нашего края разработали свои ТПМУ по всей номенклатуре специальностей, которые были утверждены в Краевом экспертном совете МЗ Забайкальского края (440 ТПМУ). Стандарты технологий медицинских услуг отвечают на вопросы: что должна делать медсестра? сколько времени она затратит? чем оснащено рабочее место? как обеспечить безопасность? Матрица технологий выполнения простой медицинской услуги состоит из 13 разделов. 1. Требования к специалистам и вспомогательному персоналу 2. Требования к обеспечению безопасности труда медицинского персонала 3. Условия выполнения услуги 4. Функциональное назначение услуги 5. Описание материальных ресурсов 6. Характеристика методики выполнения ТПМУ 7. Дополнительные сведения об особенностях выполнения ТПМУ 8. Достигаемые результаты и их оценка 9. Форма информированного согласия пациента при выполнении ТПМУ 10. Параметры оценки и контроля качества данной ТПМУ 11. Стоимостные характеристики оказания услуги 12. Графическое представление ТПМУ 13. Формулы, расчеты и другая документация. Все практические манипуляции следует запоминать и выполнять в определённой последовательности, что описана в характеристике методики выполнения ТПМУ. Характеристика методики выполнения простой медицинской услуги включает пункты: 6.1 - подготовка к процедуре, 6.2 – выполнение процедуры, 6.3 - окончание процедуры. Каждый медицинский работник, прежде чем выполнять действие, должен знать цель проводимой манипуляции, показания, противопоказания, возможные осложнения, чтобы исполнить основную заповедь Гиппократа «не навреди». Изложение ТПМУ в Учебном пособии начинается с понятий: МУ, цель, показания, противопоказания и только после этого излагается содержание ТПМУ по матрице. Многолетний опыт обучения студентов технологиям оказания медицинских услуг в ЧМК подсказывает, что начинать обучение манипуляциям на 1 курсе целесообразно с использованием данного алгоритма. Освоив данный алгоритм в начале обучения, студенты легко переходят к выполнению манипуляций по стандартам ТПМУ на клинических дисциплинах. Выполнение ТПМУ на практических занятиях, УП, ПП оценивается по следующим критериям. Критерии оценки выполнения практических манипуляций 5 (отлично) – рабочее место оснащается с соблюдением всех требований к подготовке для выполнения медицинской услуги; практические действия выполняются последовательно, в соответствии со стандартом выполнения ТПМУ; соблюдаются все требования к безопасности пациента и медперсонала; выдерживается регламент времени в соответствии с коэффициентом УЕТ медицинской сестры; рабочее место содержится в соответствии с требованиями санэпидрежима; и в целом соответствует параметрам оценки и контроля качества методики (раздел 10). 4 (хорошо) – рабочее место оснащается не полностью для выполнения медицинской услуги; практические действия выполняются последовательно, но неуверенно; соблюдаются все требования к безопасности пациента и медперсонала; нарушается регламент времени, установленный в соответствии с коэффициентом УЕТ медицинской сестры; рабочее содержится в соответствии с требованиями санэпидрежима; ошибки в действиях не угрожающие жизни и здоровью пациента исправляются самостоятельно или с уточняющими вопросами педагога, и в целом соответствует параметрам оценки и контроля качества методики (раздел 10). 3 (удовлетворительно) – рабочее место оснащается не полностью для выполнения медицинской услуги; нарушена последовательность выполнения ТПМУ. Ошибки в действиях, не угрожающие жизни и здоровью пациента, исправляются уточняющими вопросами педагога. Действия неуверенные. Соблюдаются все требования к безопасности пациента и медперсонала; рабочее место содержится в соответствии с требованиями санэпидрежима или имеются незначительные нарушения. Соответствие параметрам оценки и контроля качества методики (раздел 10) неполное. 2 (неудовлетворительно) – затруднения с подготовкой рабочего места, невозможность самостоятельно выполнить методику простой медицинской услуги. Совершаются действия, нарушающие безопасность пациента и медперсонала, нарушаются требования санэпидрежима, техники безопасности при работе с аппаратурой, используемыми материалами. Нет соответствия параметрам оценки и контроля качества методики (раздел 10). Качество медицинской помощи напрямую зависит от организации безопасной больничной среды для пациентов и персонала, которое включает инфекционную безопасность и применение правил эргономики и биомеханики в деятельности сестринского персонала. МДК: ОБЕСПЕЧЕНИЕ БЕЗОПАСНОЙ БОЛЬНИЧНОЙ СРЕДЫ ДЛЯ УЧАСТНИКОВ ЛЕЧЕБНО-ДИАГНОСТИЧЕСКОГО ПРОЦЕССА Тема: Инфекционный контроль и профилактика инфекций, связанных с оказанием медицинской помощи (ИСМП). Безопасной больничной средой называется среда, которая в наиболее полной мере обеспечивает условия комфорта и безопасности, позволяющие пациенту эффективно удовлетворять все свои жизненно-важные потребности, а медработнику выполнять профессиональные обязанности на должном уровне без вреда для своего здоровья. Такая среда создаётся организацией и проведением определённых мероприятий, в которые входят: 1) режим инфекционной безопасности; 2) мероприятия, обеспечивающие личную гигиену пациента и медицинского персонала; 3) лечебно-охранительный режим. Инфекционная безопасность – это те практические действия, которые применяет медицинская сестра для защиты пациента и себя от возможного инфицирования. 1. ОБЩИЕ СВЕДЕНИЯ ПО ИНФЕКЦИЯМ, связанным с оказанием медицинской помощи (ИСМП) Инфекции, связанные с оказанием медицинской помощи (ИСМП), согласно принятому в мире определению, означает любое клинически выраженное инфекционное (паразитарное ) заболевание, развившееся у пациента в результате оказания медицинской помощи в стационаре, в условиях амбулаторно - поликлинических учреждений или на дому а также у персонала ЛПО, вследствие осуществления профессиональной деятельности. Прежнее определение "больничная, госпитальная, внутригоспитальная, нозокомиальная, внутрибольничная" инфекция не применяется.. Даже в высокоразвитых странах у 5% - 10 % пациентов, обратившихся за медицинской помощью, возникают ИСМП. ИСМП занимают 10 - е место среди причин смертности, повышают риск смерти в 5 - 6 раз, существенно снижают качество жизни пациентов, в 3 - 4 раза увеличивают стоимость лечения. Профилактика ИСМП - это возможность избежать 37000 смертей ежегодно, 16 млн. дополнительных койко - дней, 7 млн. евро прямых затрат.
Для возникновения ИСМП необходимо наличие трёх звеньев любого эпидемического процесса, а именно: 1. Источник заражения. 2. Факторы передачи возбудителя, механизм передачи, пути передачи. 3. Восприимчивый к инфекции организм человека. Схема 1 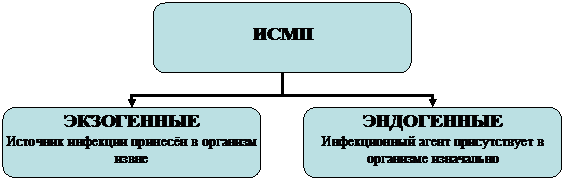  ИСМП могут быть вызваны патогенными или условно - патогенными микроорганизмами. Условно - патогенная микрофлора вызывает ИСМП, вследствие воздействия негативных факторов лечебно - диагностического процесса, в то время как патогенная микрофлора вызывает чаще ИСМП при нарушении санитарно - противоэпидемического режима. Устойчивость микроорганизмов к дезинфекции (в нисходящем порядке): Бактериальные споры → микобактерии (туберкулезная палочка) → нелипидные вирусы → грибы → вегетирующие бактерии → липидные вирусы (ВГ, ВИЧ). Схема 2 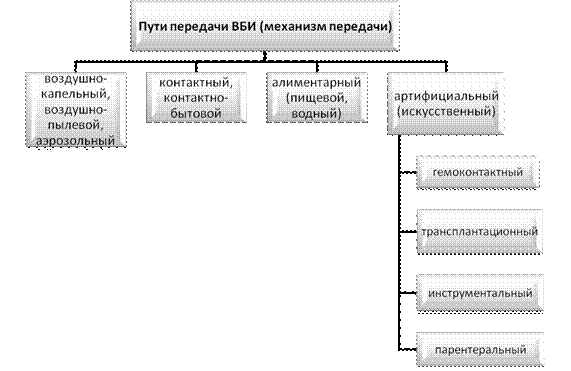 Таблица 1 Термины и определения, употребляемые при описании инфекционного процесса
Группы риска развития ИСМП: пациенты с ослабленным иммунитетом; пациенты пожилого возраста; часто или длительно болеющие общесоматическими заболеваниями; хронические алкоголики, наркоманы; пациенты, бесконтрольно принимающие антибиотики, стероидные гормоны; пациенты с нарушением питания, с авитаминозами; пациенты, принимающие химиотерапию, лучевую терапию; пациенты с обширными хирургическими вмешательствами; пациенты, которым проводятся инвазивные манипуляции; недоношенные новорождённые. Факторы, влияющие на восприимчивость хозяина к инфекции: возраст; нарушение иммунологического статуса; хронические заболевания; недостаточное питание (алиментарное истощение); нарушения целостности кожи (ожоги, пролежни, раны); изменение нормальной микрофлоры человека (бесконтрольное и длительное применение антибиотиков, антацидной терапии); неблагоприятная окружающая среда (ионизирующее излучение, пестициды); лечебно-диагностические процедуры, хирургические вмешательства. Комплекс факторов, влияющих на рост инфекции: 1. Создание крупных больничных комплексов со своеобразной экологией: большой плотностью населения, представленного ослабленными пациентами, медицинским персоналом, постоянно общающимся с ними; интенсивными миграционными процессами, замкнутостью окружающей среды (палаты, кабинеты), своеобразием её микробиологической характеристики (циркуляция ряда штаммов условно-патогенной микрофлоры); формирование мощного искусственного механизма передачи возбудителя инфекции, связанного с инвазивными вмешательствами лечебными диагностическими процедурами, использованием медицинской аппаратуры; повышение оборота койки в связи с внедрением новых медицинских технологий. 2. Активизация естественных механизмов передачи возбудителей инфекционных болезней (воздушно-капельного и контактно-бытового). 3. Наличие постоянных источников возбудителей заболеваний в виде поступающих в стационар лиц, у которых инфекция наслаивается на основные заболевания в стационаре, и медицинский персонал. 4. Широкое применение антибиотиков и химиопрепаратов, способствующее появлению лекарственно - устойчивых микроорганизмов. 5. Формирование внутригоспитальных штаммов микроорганизмов, устойчивых к лекарственным препаратам и неблагоприятным факторам окружающей среды, в т.ч. дезинфектантам, антисептикам. 6. Возрастание роли населения, где состояние неспецифических защитных сил организма снижено (дети, пожилые люди). 7. Ухудшение эпидобстановки среди населения: рост заболеваемости ВИЧ - инфекцией, туберкулёзом, вирусными гепатитами. 8. Снижение иммунитета у населения земного шара, связанно с бурным научно-техническим процессом и загрязнением окружающей среды, гиподинамией, стрессом, воздействий шума, вибрации, магнитного поля. 9. Все более широкое использование сложной техники для диагностики и лечения, которая требует особых методов стерилизации. Эти приборы нередко приводят к травмам слизистой и формируют «ворота» для возбудителей инфекции. 10. Несвоевременная санация очагов инфекции, отсутствие или недостаток профилактических и противоэпидемических мероприятий. 11. Нарушения санитарно-гигиенического режима в лечебных учреждениях, приводящие к вспышкам ИСМП. Законодательно требования по профилактике ИСМП закреплены в законе "Об основах охраны здоровья граждан Российской Федерации" ФЗ - 323 от 21.11.2011, СанПиН 2.1.3.2630 - 10 "Санитарно - эпидемиологические требования к организациям, осуществляющим медицинскую деятельность". Направления профилактики ИСМП: 1. Планирование и застройка ЛПО согласно СанПиН 2.1.3.2630-2010 г. 2. Мероприятия в отношении источника инфекции. 3. Санитарно-противоэпидемический режим в ЛПО. 4. Гигиенические требования и нормы в деятельности персонала отделений (личная гигиена, спец.одежда, питание). 5. Обработка инструментов, в соответствии с указаниями нормативной документации. 6. Контроль за дезинфекцией, дезинсекцией и дератизацией, осуществление этих мероприятий. 7. Профилактика ВГ и ВИЧ-инфекции. 8. Профилактическая дезинфекция. 9. Иммунизация населения и медработников. 10. Контроль за состоянием здоровья медперсонала ( заболеваемость, носительство эпидемиологически значимых микроорганизмов). 11. Удаление и утилизация отходов ЛПО. 12. Мероприятия ,направленные на создание системы эпидемиологического надзора. Основной путь профилактики ИСМП - разрушение цепочки инфекции Способы разрушения цепочки инфекции: осуществление эффективного контроля за ИСМП; устранение возбудителей инфекции; прерывание путей передачи; повышение устойчивости организма (иммунитета) человека. Комплексные эпидемиологические мероприятия должны быть направлены на все 3 звена, кроме того, необходимо проведение комплекса медицинских мер: уменьшение травматичности медицинских вмешательств, антибиотикопрофилактика ИСМП и др. Мероприятия, направленные на создание системы эпидемиологического надзора 1. Учёт и регистрация ИСМП; 2. Анализ этиологической структуры ИСМП; 3. Санитарно - бактериологический исследование объектов окружающей среды, особенно в отделениях реанимации и интенсивной терапии; 4. Изучение особенностей циркуляции патогенных и условно - патогенных микроорганизмов в ЛПО; 5. Определение широты распространения и спектра устойчивости микроорганизмов к антибиотикам, антисептикам, дезинфектантам; 6. Анализ заболеваемости ИСМП, позволяющий сделать заключение об источниках, путях и факторах передачи, а также условиях, способствующих инфицированию. Профилактика внутрибольничных инфекций (по Э.Б.Боровику) Схема 3 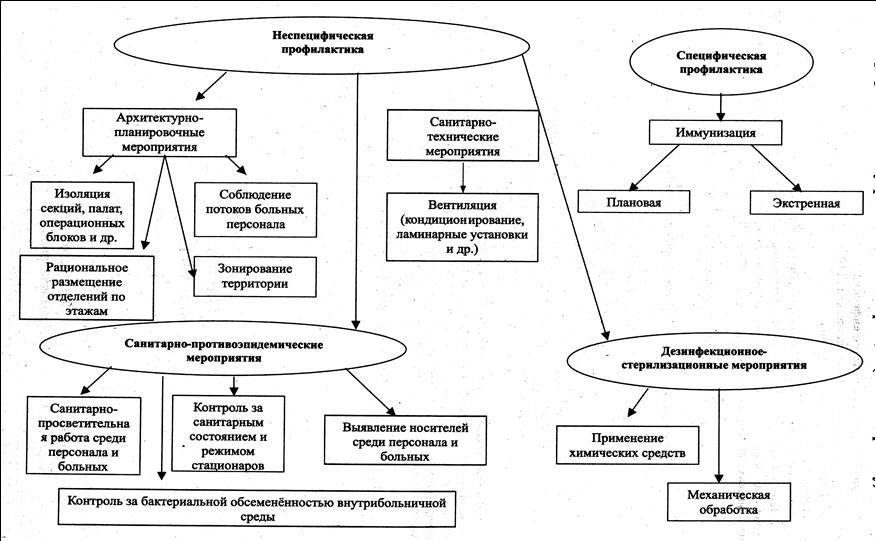 Таблица 2 Инфекции, представляющие высокую эпидемиологическую опасность для медицинского персонала, и меры профилактики
При появлении в лечебном учреждении случая чумы, геморрагической лихорадки Ласса, Марбург, Эбола на госпиталь накладывается карантин. Обеспечивается строгая изоляция больного. Больных и контактных нельзя вывозить за пределы пораженной зоны. Таблица 3 Особо опасная инфекция, представляющая значительную эпидемиологическую опасность для медицинского персонала, и меры профилактики
Особо опасные инфекции, не представляющие эпидемиологической опасности для медицинского персонала В нашей стране к особо опасным инфекциям отнесен ряд инфекционных болезней, которыми человек в естественных условиях заражается только от животных. Работа с возбудителями этих инфекций в лабораториях требует особых условий, специального режима. Но пациент в стационаре не представляет эпидемиологической опасности для медицинского персонала, человек от человека не заражается. Основные из них: сибирская язва, геморрагическая лихорадка с почечным синдромом, бруцеллез, туляремия, бешенство, лептоспироз. Не представляют эпидемиологической опасности для медицинского персонала больные лихорадкой КУ, столбняком, псевдотуберкулезом, клещевым энцефалитом, боррелиозом, легионеллезом. Инфекции, представляющие значительную эпидемиологическую опасность для медицинского персонала при заражении через кровь Медицинский персонал подвергается риску заражения через кровь при более чем 30 инфекциях. Среди них особое место занимают вирусные гепатиты и ВИЧ-инфекция. Каждого пациента гипотетически следует считать потенциально опасным в отношении кровяных инфекций, и при контакте с кровью и другими биологическими жидкостями персоналу следует использовать средства индивидуальной защиты. Инфекции, в отношении которых персонал должен быть защищен вакцинацией С детства человек должен быть привит против туберкулеза, дифтерии, коклюша, эпидемического паротита в сроки, определенные календарем профилактических прививок. Также предусмотрены прививки против краснухи и гепатита В. Иммунитет против дифтерии и столбняка ограничен во времени, поэтому рекомендуется прививать всех взрослых, в первую очередь, медицинских работников каждые 10 лет АДС-М и АД-М вакцинами. При отсутствии у медицинских работников сведений о прививках (или перенесенном заболевании) против кори, паротита, дифтерии, гепатита В, краснухи проводятся прививки. Инфекции, при которых медицинским работникам показана экстренная профилактика (превентивное лечение) химиопрепаратами при реальной опасности заражения от больных – это чума, холера, ВИЧ-инфекция, токсоплазмоз, ВГВ. Важный момент в профилактике ВБИ у персонала - личная гигиена. К правилам личной гигиены относятся: ежедневный душ или ванна, при этом особое внимание обращается на волосы и ногти; тщательная стирка халатов и другой личной одежды; защита рта и носа (по возможности одноразовыми средствами защиты) и поворот головы в сторону от находящихся рядом людей при кашле и чихании, а также чихание на внутреннюю поверхность локтевого сгиба, мытьё рук до и после каждого пациента и после всех процедур. 2. ОБРАБОТКА РУК МЕДИЦИНСКОГО ПЕРСОНАЛА Обработка рук — этот простой, но очень важный метод профилактики ИСМП.Правильная и своевременная обработка рук является залогом безопасности медицинского персонала и пациентов.Правила подготовки к обработке рук: 1. Снять кольца, часы. 2. Ногти должны быть коротко подстрижены, наличие лака не допускается. 3. Завернуть длинные рукава халата на 2/3 предплечья. Снимаются с рук все украшения, часы, поскольку они затрудняют удаление микроорганизмов. Руки намыливаются, затем ополаскиваются тёплой проточной водой и всё повторяется сначала. Считается, что при первом намыливании и ополаскивании тёплой водой микробы смываются с кожи рук. Под воздействием тёплой воды и самомассажа при механической обработке поры кожи открываются, поэтому при повторном намыливании и ополаскивании смываются микробы из раскрывшихся пор. Тёплая вода способствует более эффективному воздействию антисептика или мыла, в то время как горячая вода удаляет с поверхности рук защитный жировой слой. В связи с этим следует избегать употребления слишком горячей воды для мытья рук. При входе и выходе из реанимации или ПИТа, персонал должен обрабатывать руки кожным антисептиком. Выделяют три уровня обработки рук:1. Бытовой уровень (механическая обработка рук); 2. Гигиенический уровень (обработка рук с применением кожных антисептиков); 3. Хирургический уровень (особая последовательность действий при обработке рук, увеличение времени обработки, площади обработки с последующим одеванием стерильных перчаток). |
