|
|
Задача 1 Диагноз Лептоспироз, смешанная форма, фаза разгара заболевания, тяжелое течение, осложненная острой почечной недостаточностью,
Задача №22
Диагноз: Пищевой ботулизм, среднетяжелое течение.
Обоснование Пищевой ботулизм, среднетяжелое течение поставлен на основании :
А) Эпидемиологический анамнез: необходимо выяснить.
Б) клинических данных
Гастроинтестинальный синдром: чувство давления под ложечной области.
Офтальмоплегический синдром: диплопия; поднимает веки с трудом, отмечает двоение; зрачки вяло реагируют на свет, широкие.
Назоглоссофарингеальный синдром: сухость во рту, больной поперхивается.
Миоплегический синдром: шаткая походка, общая слабость.
Паралич парасимпатической нервной системы: пульс малый и частый, стула нет 36 часов, живот умеренно вздут.
Анамнез болезни: циклическое течение заболевания: короткая продрома по типу гастроинтестинального синдрома, затем присоединение плегических синдромов с обязательным наличием офтальмоплегического и назоглоссофарингеального синдромов, миоплегический синдром без дыхательной недостаточности говорит в пользу среднетяжелого течения.
План обследования:
Специфическая диагностика
Обнаружение и идентификация ботулотоксина в крови, кале, промывных водах желудка и кишечника, пищевых продуктах. Биологическая проба. Смешивают сыворотку пациента с антитоксической противоботулинической сывороткой определенного типа (А, В или Е) и вводят через 40-45 минут молодым белым мышам, вес мышей 16-18 г. Результат читают через 12-72 часа. Мыши гибнут либо выживают. Если мышь оказалась жива, значит тип возбудителя угадан.
Бактериологический посев фекалий (сначала надо добыть! Ведь стула нет.), промывных вод (но не кровь!) на C. botulinum (например среда Китта-Тароцци – на анаэробы).
Неспецифическая диагностика:
Спирометрия и газы крови: pO2, pCO2 в артериальной крови. Выявление степени дыхательной недостаточность, и определения показаний к ИВЛ (снижение ЖЕЛ на 70% от нормы).
Кислотно-основное состояние: рН крови, ВЕ. Возможен дыхательный ацидоз.
Полный анализ крови. Возможно появления симптомов острого воспаления, что может указывать на начало аспирационной пневмонии.
Общий анализ мочи (пишем по привычке, хотя смысла нет).
План лечения:
Режим постельный, постоянный мониторинг больного, в случае развития дыхательной недостаточности перевод в отделение реанимации со всеми вытекающими последствиями.
Диета стол №4. Обеспечивает питание при нарушении пищеварения, уменьшает воспаление, бродильные и гнилостные процессы в кишечнике, способствует нормализации функций кишечника и других органов пищеварения.
Этиотропная терапия:
Выведение токсина из организма – промывание желудка на любом сроке госпитализации и высокие сифонные клизмы, даже несмотря на то, что была рвота и диарея, т.к. возможна задержка C. botulinum и ботулотоксина вследствие пареза кишечника.
Дозы ПБС. 1 лечебная доза = 10’000 МЕ ПБС А + 10’000 МЕ ПБС Е + 5’000 МЕ ПБС В = 25’000 МЕ. При среднетяжелом течении ввести 2 ЛД. На поздних сроках эффективность низкая. 1 ЛД ввести в/в с 30 мг преднизолона и 40 мг (2 мл 2% раствора) хлоропирамина.
Предотвращение образования токсина в ЖКТ. Пероральная антибиотикотерпия: левомицетин в дозах 4 г/сутки – по 1 г через каждые 6 ч. Курс лечения 10 дней.
Патогенетическая терапия (при данной клинике особого значения не имеет):
Гипербарическая оксигенация.
Оксигенотерапия и ИВЛ при необходимости.
Прозерин, витамины группы В?
Симптоматическая терапия (в принципе не нужно, но на всякий случай):
Rp.: Tab. «Complivit»
D.t.d. N. 60
S. По 1 таблетке 2 раза в день во время еды в течение 30 дней
Дифференциальная диагностика
Пищевой ботулизм
|
Ишемический инсульт в бассейне ствола мозга
|
Общие признаки
|
Сухость во рту, холодный пот, общая слабость, диплопия, шаткая походка. Поднимает веки с трудом, поперхивается, отмечает двоение. Зрачки вяло реагируют на свет, широкие. При поступлении больного в больницу пульс замедлен, а через 5 часов – малый и частый.
|
Дифференциальная диагностика
|
Наличие гастроинтестинального синдрома
|
Не характерен
|
Циклическое течение заболевания
|
Течение ацикличное
|
Двусторонние поражения мышц
|
Очаговые нарушения; наличие нарушений чувствительности; нарушение по геми- типу
|
Отсутствие нарушений сознания
|
Присутствуют в той или иной степени
|
Периферический паралич (мышечная слабость)
|
Центральный паралич (гипертонус)
|
Возраст 26 лет
|
Обычно старше 40 лет
|
–
|
Указания на атеросклероз, пониженное АД, тромбозы и др. эмбологенные заболевания
|
Пищевой ботулизм
|
Синдром Гийена-Барре, спинально-мезенцефальная форма
|
Общие признаки
|
Чухость во рту, холодный пот, общая слабость, диплопия, шаткая походка. Поднимает веки с трудом, поперхивается, отмечает двоение. Зрачки вяло реагируют на свет, широкие. При поступлении больного в больницу пульс замедлен, а через 5 часов – малый и частый.
|
Дифференциальная диагностика
|
Заболевание началось с гастроинтестинального синдрома
|
Начало с неврологических нарушений
|
Изолированное поражение двигательных мотонейронов
|
Нарушение сенсорной и моторной активности
|
–
|
За 2-3 недели до начала заболевания отмечается герпетическая инфекция
|
Нисходящее поражение мышц
|
Восходящее поражение мышц
|
Задача №23
Диагноз:Менингококковая инфекция генерализованная форма, менингококцемия, тяжелое течение, осложненная инфекционно-токсическим шоком II степени. ДН 2ст.??
Обоснование:
Жалобы + объективный статус:
Интоксикационный синдром: озноб, общая слабость, боли в суставах и мышцах, головная боль, головокружение, резкая вялость, прострация, спутанное сознание
Синдром гемодинамических нарушений: акроцианоз (легкий цианоз губ, кончиков пальцев), одышка до 40 в минуту, тахикардия (пульс 100), АД 70/40 мм рт. ст.
Геморрагический синдром: геморрагическая сыпь на коже туловища и конечностей (синдром экзантемы), рвота «кофейней гущей»(кровотеч из ЖКТ)
Псевдонормализация температуры: снижение до 37°C при общем тяжелом состоянии
Анамнез болезни: до появления симптомов менингококцемии предположительно был острый менингококковый назофарингит. В течение двух дней легкое недомогание, беспокоил насморк с гнойным отделяемым, боль в горле. Типично молниеносное течение с характерной сыпью и быстрым развитием ИТШ (синдром ОССН + ДВС (геморрагический синдром)).
Эпидемиологический анамнез: возраст 17 лет, учащаяся профтехучилища.
Мех.передачи-аэрогенный
Путь передачи-возд.-кап.
План обследования:
Специфическая диагностика:
Посев крови на менингококки
Мазок из зева для определения менингококков
Соскоб из участков геморрагической сыпи для определения менингококков
Кровь на реакцию латекс-агглютинации или встречного электрофореза для определения Аг менингококка
ПЦР
Неспецифическая диагностика:
Общий анализ крови(↑ley,↑СОЭ,↓Thr)
Общий анализ мочи(протеинурия,цилиндрурия,микрогематурия)
Биохимический анализ крови: креатинин, мочевина, глюкоза, среднемолекулярные пептиды, общий белок, С-реактивный белок
Водно-электролитный баланс: K+, Na+, Cl–, Mg2+
Кислотно-основное состояние: рН, стандартный бикарбонат, рСО2, рО2, ВЕ
Свертываемость (ПТИ, фибриноген, продукты деградации фибрина), время кровотечения по Дюке, по Ли-Уайту???
План лечения:
Строгий постельный режим
При тяжелом состоянии и не способности принимать пищу – парентеральное питание, затем стол №15
Этиотропная терапия: левомицетина сукцинат по 50 мг/кг в вену (группа хлорамфениколов, оказывает бактериостатический эффект – снижение скорости размножения и гибели менингококков, а значит, поступления эндотоксина в системный кровоток).
Патогенетическая терапия:
Терапия острой сердечно-сосудистой и надпочечниковой недостаточностей: преднизолон по 20 мг/кг 2 раза в сутки в вену капельно в растворе 5% глюкозы (ГКС, оказывает противошоковое – подъем АД, противовоспалительное, мембраностабилизирующее, противоотечное действие); допамин в дозе 5 мкг/кг/мин капельно, непрерывная инфузия (катехоламин – прессорный эффект, стимуляция работы сердца)
Дезинтоксикационная терапия: внутривенная инфузия под строгим контролем АД и ЧСС. Соотношение 5%-1200,0 раствора глюкозы (кристаллоид) к 10%-400,0 раствора альбумина (коллоид) 3:1
Компенсация метаболического ацидоза под контролем кислотно-основного состояния: 2%-200,0 раствора NaHCO3 (восполнение дефицита оснований)
Форсированный диурез: фуросемид 1 мг/кг в вену (Петлевой диуретик – для быстрого выведения токсинов из организма)
Терапия ДВС синдрома: альбумин (см. выше)
Ингибиторы фибринолиза: апротинин (ингибитор протеаз плазмы, в т.ч. плазмина) 1 млн. КИЕ в/в капельно
Укрепление сосудистой стенки: аскорбиновая кислота 5%-1,0 (витамин, кофактор синтеза коллагена)
Оксигенотерапия: 30% кислородно-воздушная смесь
Симптоматическая терапия:
Внутрь, по 5 г, затем по 1 г каждый час в течение не более 8 ч до полной остановки кровотечения
Эндоскопическая остановка кровотечения при не останавливающемся или повторном желудочном кровотечении
Дифференциальная диагностика
Менингококцемия__Грипп'>Менингококцемия
|
Грипп
|
Сходство
|
Интоксикационный синдром: озноб, общая слабость, боли в суставах и мышцах, головная боль, головокружение, резкая вялость, прострация, спутанное сознание, лихорадка; катаральный синдром; геморрагический синдром
|
Дифференциальная диагностика
|
Заболевание началось с назофарингита, с легким интоксикационным синдромом
|
Острое начало заболевания с выраженным интоксикационным синдромом
|
Назофарингит с гнойным отделяемым (который затем перешел в генерализованную форму – менингококцемию)
|
Чаще ларинготрахеит, вначале заболевания отделяемое скудное или его нет совсем, серозного характера
|
Экзантема обильная на конечностях и спине
|
Энантема петехиального характера (появляется редко 5-10%) – чаще на поверхности ротоглотки; при тяжелом течении – острый геморрагический отек легких
|
Рвота «кофейней гущей»
|
Тяжелые кровотечения не характерны, иногда носовые кровотечения
|
Развитие инфекционно-токсического шока
|
Инфекционно-токсический шок развивается редко
|
Тяжелое течение характерно у молодых лиц
|
Тяжелое течение для данного возраста не характерно
|
Менингококцемия
|
Лептоспироз
|
Сходство
|
Интоксикационный синдром: озноб, общая слабость, боли в суставах и мышцах, головная боль, головокружение, резкая вялость, прострация, спутанное сознание, лихорадка; геморрагический синдром; инфекционно-токсический шок.
|
Дифференциальная диагностика
|
Заболевание началось с назофарингита, с легким интоксикационным синдромом
|
Острое начало заболевания с выраженным интоксикационным синдромом, поражение верхних дыхательных путей не характерно
|
Развитие всей клинической картины менингококцемии в течение нескольких часов
|
Характерна цикличность заболевания (клиническая картина разворачивается в течение нескольких недель)
|
Экзантема появилась в первые сутки от начала менингококцемии
|
Экзантема появляется в третью фазу заболевания (период разгара) на второй неделе болезни
|
Нет гепатолиенального синдрома
|
Характерен гепатолиенальный синдром
|
Желтухи нет
|
Характерна желтуха (при желтушной форме)
|
Боли в пояснице нет, симптом Пастернацкого отрицателен
|
Характерны боли в пояснице, положительный симптом Пастернацкого с обеих сторон
|
Менингокококковая инфекция
|
Геморрагический васкулит, шенлейн-геноха
|
Общие симптомы:
|
Дифференциальная диагностика
|
Неправильная форма по типу звездного неба.
Сыпь полиморфный ,ассиметричный
Плотны на ощупь, иногдп выступает над уровнем кожи
В центре сыпи может быть некроз.--язва медленно заживаюш.
Раннее появление сыпи 5-15часов после заболевание.
|
Тип кровотичивости васкулитно-пурпурный
Сыпь мелкоточечный
Симметричный
Появл-ся одновременно и изчезает одновременно.
Лок-ся ниж/кон и области крупных суставов
|
Выраженная интоксикация
|
Интоксикация слабо выражена, редко возможен менингиальные с-мы из-за субарах.кровоизл-я.
|
|
Гиперкоагуляция
Сокращение вр.сверт по ли-уайту
Увел.плотности кровенного сгустка
|
|
|
задача №24
Больной К., 25 лет, поступил в инфекционную больницу в 1-й день болезни с жалобами на частую рвоту, понос, боли в животе, судороги мышц верхних и нижних конечностей. Температура 39.5.Состояние при поступлении крайне тяжелое. Черты лица заострены, кожа холодная и липкая на ощупь, тургор ее снижен. Определяется цианоз, акроцианоз, наблюдаются распространенные и продолжительные тонические судороги. Афония. ЧД 40 в мин, тоны сердца глухие, пульс и АД не определяются, температура 36 град., язык сухой, обложен серовато-белым налетом. Живот запавший, при пальпации мягкий, болезнен. Стул непроизвольный, обильный, зеленоватого цвета; во время осмотра - рвота фонтаном Из анамнеза: накануне заболевания отмечал день рождения. 2 месяца назад возвратился из Перу (был на каникулах). Поставьте предварительный диагноз, обоснуйте его. Проведите диф. диагностику с 2-3 сходными заболеваниями, наметьте план исследований и лечения.
Решение:
DS: Сальмонеллез, гастроинтестинальная форма, гастроэнтеритический вариант, тяжелое течение, дегидратация IV степени. ГВШ.
Эпидемиологический анамнез: больной накануне заболевания отмечал день рождения, где мог употребить контаминированные сальмонеллой продукты.
Клиника и объективный статус:
Синдром интоксикации: температура 39,5°C
Синдром поражения ЖКТ по типу гастроэнтерита:
частая рвота → рвота фонтаном
понос,
боли в животе,
живот запавший,
при пальпации мягкий, болезненный;
стул непроизвольный, обильный, зеленоватого цвета,
судороги мышц верхних и нижних конечностей (признаки нехватки электролитов: калия, кальция, хлора),
крайне тяжелое состояние;
черты лица заострены,
кожа холодная и липкая на ощупь,
тургор ее снижен;
цианоз, акроцианоз,
распространенные и продолжительные тонические судороги;
афония;
ЧД 40 в мин,
тоны сердца глухие,
пульс и АД не определяются,
температура 36°C,
язык сухой, обложен серовато-белым налетом.
Специфическая диагностика
Бактериологические исследования:
посев фекалий,
рвотных масс,
остатков пищи на БГКП (среды Эндо, Левина, Плоскирева) и УПФ
ИФА (кровь) – выявление Аг
РНГА (сыворотка) - выявление АТ (ретроспективная диагностика) в парных сыворотках с комплексным сальмонеллезным и эритроц-м шигеллезным диагностикумом интервалом в 14 дней → возрастание титра АТ в 4 раза и более.
Анализ кала на яйца глистов и простейшие.
Неспецифическая диагностика:
ОАК + лейкоформула + гематокрит
ОАМ
Биохимический анализ крови
Определение креатинина и мочевины с целью выяснения степени азотемии.
Определение водно-электролитного баланса: Na+, К+, Cl–
4. План лечения:
Помощь оказывается в отделении реанимации (в данном случае)
Постельный режим
Диета стол №4. Обеспечивает питание при нарушении пищеварения, уменьшает воспаление, бродильные и гнилостные процессы в кишечнике, способствует нормализации функций кишечника и других органов пищеварения
Хлорхинальдол по 0,2 г. 3 раза в сутки. Курсом 5 дней.
Хлорхинальдол – синтетическое антибактериальное средство группы производных хинолина.
(Для себя! – при генерализованной форме – Ципрофлоксацин по 500 мг. 2 раза в сутки.)
Регидратационная терапия:
Расчет вводимой жидкости:
4 ст. дегидратации → ГВШ – необходимо влить 10 % от массы тела.
Допустим, что пациент весит 70 кг, 10% от его массы тела = 7 кг.
7 кг → 7000,0 мл.
Препарат: «Кватрасоль».
Весь объем назначить парентерально. (Рвота фонтаном).
Первый этап: за первые 2 часа ввести 40% = 2800 мл (от 7000 мл)
Второй этап: за остальные 4 часа ввести 60% = 4200 мл (от 7000 мл)
Вторичная (поддерживающая): соответствует потерям
Дезинтоксикация терапия: (если после регидратации интоксикация сохраняется, провести дезинтоксикационную терапию по стандартной схеме)
Внутривенно капельно:
5% -Глюкоза 800 мл + аскорбиновая кислота 5 % 1,0 мл + инсулин 12 Ед
трисоль 400 мл
реополиглюкин 400 мл
Энтеросорбция:
Энтеродез по 5г три раза в сутки.
Ферменторерапия:
Панзинорм по 1 капсуле 3р в сутки (во время основного приема пищи).
Спазмолитик:
Но-шпа 40 мг 3р в сутки.
Пробиотик:
Бифиформ 1 капсула 2р в сутки
Дифференциальная диагностика:
Сальмонеллез
|
ПТИ
|
Общие признаки
|
Больной К., 25 лет, поступил в инфекционную больницу в 1-й день болезни с жалобами на частую рвоту, понос, боли в животе, судороги мышц верхних и нижних конечностей. Температура 39,5°C. При пальпации мягкий, болезнен. Стул непроизвольный, обильный, зеленоватого цвета; во время осмотра – рвота фонтаном. Из анамнеза: накануне заболевания отмечал день рождения.
|
Дифференциальная диагностика
|
Тяжелое течение
|
Обычное легкое или среднетяжелое течение
|
Дегидратация IV степени
|
Обычно дегидратация I или II степеней
|
Гиповолемический шок III степени
|
Развивается редко, бывает I или II степеней
|
Сальмонеллез
|
Ротавирусный гастроэнтерит
|
Общие признаки
|
Больной К., 25 лет, поступил в инфекционную больницу в 1-й день болезни с жалобами на частую рвоту, понос, боли в животе, судороги мышц верхних и нижних конечностей. Температура 39,5°C. При пальпации мягкий, болезнен. Стул непроизвольный, обильный, зеленоватого цвета; во время осмотра – рвота фонтаном. Из анамнеза: накануне заболевания отмечал день рождения.
|
Дифференциальная диагностика
|
Катарального синдрома нет
|
Катаральный синдром обычно есть
|
Тяжелое течение, дегидратация IV степени, гиповолемический шок III степени
|
Обычно легкое течение, дегидратация I, II степеней, гиполемический шок не характерен
|
Больному 25 лет
|
Обычно болеют дети
|
Холера
|
Сальмонеллез
|
Общие признаки
|
Больной К., 25 лет, поступил в инфекционную больницу в 1-й день болезни с жалобами на понос, судороги мышц верхних и нижних конечностей. Состояние при поступлении крайне тяжелое. Черты лица заострены, кожа холодная и липкая на ощупь, тургор ее снижен. Определяется цианоз, акроцианоз, наблюдаются распространенные и продолжительные тонические судороги. Афония. ЧД 40 в мин, тоны сердца глухие, пульс и АД не определяются, температура 36°C, язык сухой, обложен серовато-белым налетом. Живот запавший, при пальпации мягкий, болезнен. Стул непроизвольный, обильный; во время осмотра – рвота фонтаном. 2 месяца назад возвратился из Перу (был на каникулах).
|
Дифференциальная диагностика
|
Нет интоксикации
|
Мощная интоксикация
|
Начало с диареи
|
Начало с тошноты и рвоты
|
Нет гастрита, рвота носит механический характер
|
Есть гастрит, рвота с предшествующей тошнотой вследствие интоксикации (рвотный центр) и раздражения слизистой желудка (гастрит)
|
Стул по типу «рисового отвара»
|
Стул зеленоватый
|
Был в Перу (эндемия по холере)
|
Был 2 месяца назад, инкубация при холере до 5 суток
|
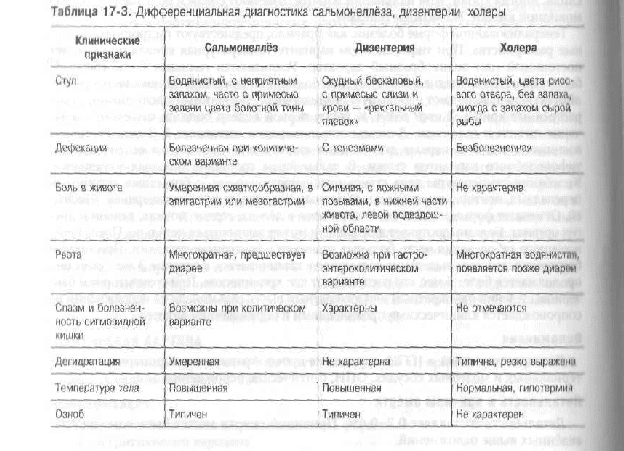

Задача 25
Больной М., 34 лет, егерь по профессии, обратился к врачу с жалобами на отек век и лица периодический сухой кашель, боли в мышцах всего тела, преимущественно в икроножных и жевательных, из-за чего с трудом ходит и открывает рот. При осмотре определяется лихорадка, сыпь по всему телу. Заболел остро 3 дня назад с отека век и лица, лихорадки, болей в мышцах; после приема аспирина появилась на теле сыпь. Из эпиданамнеза: неделю назад заболели жена и дочь с такими же симптомами болезни, а также диареей и умеренными болями в животе. Объективно: отек век и лица, склерит, конъюнктивит, температура 38.6 град., гиперемия небных дужек и язычка, на теле мелекая розеоло-папулезная сыпь, тахикардия тоны сердца глухие, в легких рассеянные сухие хрипы, живот болезнен, стул в норме Лк-11000,эоз-27%,СОЭ-25мм/ч. Предварительный диагноз, его обоснование. Проведите диф. диагностику. Составьте план обследования и лечения.
Диагноз Трихинеллез__Описторхоз,_о.период'>Трихинеллез__Отек_Квинке'>Трихинеллез, тяжелое течение, осложненный трихинеллезным миокардитом.
Обоснование:
Эпидемиологический анамнез: больной егерь по профессии, что не исключает употребление в пищу инфицированных трихинеллами диких животных, которые могли быть недостаточно термически обработанными. Семейный характер заболевания с типичной клинической картиной у остальных членов семьи.
Жалобы + объективный статус:
Синдром интоксикации: лихорадка 38,6°C, лейкоцитоз – 11000, СОЭ – 25 мм/ч.
Токсико-аллергический синдром: жалобы на отек век и лица; объективно: отек век и лица, склерит, конъюнктивит, гиперемия небных дужек и язычка, на теле мелкая розеолезно-папулезная сыпь; эозинофилия 27%.
Миалгический синдром: боли в мышцах всего тела, преимущественно в икроножных и жевательных, из-за чего больной с трудом ходит и открывает рот.
Легочный синдром: периодический сухой кашель, в легких рассеянные сухие хрипы.
Абдоминальный синдром: живот болезнен при пальпации.
Синдром поражения сердца: тахикардия, тоны сердца глухие.
Анамнез болезни: острое начало, возникновение сначала гастроинтестинального (внедрение возбудителя в стенку кишки), затем токсико-аллергического (диссеминация возбудителя) и миалгического (оседание возбудителя) синдромов. Высокая эозинофилия. Возникновение трихинеллезного миокардита указывает на тяжелое течение заболевания.
План обследования:
Специфическая диагностика
Трихинеллоскопия остатков мяса (если есть)
Возможна биопсия дельтовидных или икроножных мышц
Реакция микропреципитации живых личинок (с конца первой недели) в парных сыворотка; РСК, РНГА, ИФА, реакция агглютинации-лизиса, кожно-аллергическая проба (со 2-й недели, если нет приема ГКС).
Неспецифическая диагностика:
ЭКГ, ЭхоКГ
Иммунограмма(?)
План лечения:
Госпитализация, режим палатный.
Диета стол №13. Показана при инфекционных заболеваниях.
Этиотропная терапия: мебендазол в дозе 300 мг/кг в течение 14 дней (пока).
Патогенетическая терапия:
Преднизолон в дозе 60 мг/кг – для торможения развития миокардита
Дезинтоксикация: морсы, компоты, минеральная вода
Симптоматическая терапия (в принципе не нужно, но на всякий случай):
Дифференциальная диагностика
Трихинеллез
|
Отек Квинке
|
Общие признаки
|
Отечный синдром
|
Дифференциальная диагностика
|
Лихор.38,6
|
нет
|
Миалгич.с., легочный с., сухие, рассеянные хрипы, периодич.сухой кашель.Абдом.с(боли в животе).С.пораж-я ссс(тахик., глухость тонов)
|
Нет орг-х пораж-й
|
Выздор-е медл-е. Период реконвалесценции длится до 6мес и более
|
Длит-ть неск-ко часов в сутки
|
Розеолезно-папулезная сыпь на теле
|
нет
|
|
|
|
|
|
|
|
|
Трихинеллез
|
Описторхоз, о.период
|
Общие признаки
|
Интоксикац-й синдром, миалгический, высыпания, легочной с.. Лейкоцитоз, эозинофилия.
|
Дифференциальная диагностика
|
-
|
потливость
|
-
|
Астмоидный бронхит
|
-
|
Гепатолиенальный с.
|
-
|
Возм-но развитие гепатита с желтухой
|
-
|
анемия
|
Трихинеллез
|
Аскаридоз
|
Общие признаки
|
Интоксикация, сыпь, миалгия, легочной с., пораж.ссс Лейкоцитоз, эозинофилия.
|
Дифференциальная диагностика
|
-
|
Патливость, нередко артралгии, кожный зуд
|
-
|
В период миграции личинок возн-т боли в пр.подреберье, гепатомегалия
|
|
С.Леффлера(кашель, чаще сухой,м.иметь астматич.окраску, «летучие инфильтраты»
|
|
| |
|
|
 Скачать 8.68 Mb.
Скачать 8.68 Mb.

